自体动静脉内瘘狭窄患者PTA手术治疗效果及影响因素
钟小亮 陈芸 宋嫣 张芳 陈颖慧
慢性肾脏疾病(CKD)是一种肾实质不可逆破坏的疾病,肾功能可在数年内逐渐丧失,部分患者需要接受血液透析治疗[1]。自体动静脉瘘是血液透析的首选血管通路,也是维持性血液透析患者的生命线,具有较好的开放性、较低的成本和较低的感染率[2]。但自体动静脉瘘成熟受损率很高,常见的原因是低流量相关的狭窄,可限制自体动静脉瘘的使用,特别是吻合口附近的狭窄更常见于静脉段,其特征是新内膜过度增生,将直接影响血液透析治疗,从而影响患者的存活率[3-4]。因此,解决自体动静脉内瘘狭窄的问题较为重要。目前,临床针对自体动静脉瘘狭窄通常采取经皮腔内血管成形术(PTA)治疗,有助于稳定血管通路,改善狭窄[5]。但是,PTA 仍存在一定的失败率,超声引导虽然可以降低失败率,但是无法完全避免失败。本研究观察超声引导下PTA 手术治疗自体动静脉内瘘狭窄的临床效果,并分析相关影响因素,为临床提升PTA成功率提供参考。
1 资料与方法
1.1 一般资料 回顾性分析2020 年1 月-2021 年12 月于南昌市第一医院接受PTA 手术治疗的126 例自体动静脉内瘘狭窄患者资料。纳入标准:(1)超声检查证实自体动静脉内瘘狭窄,狭窄范围较广;(2)透析穿刺困难或静脉压升高;(3)自体动静脉内瘘狭窄程度为轻中度狭窄[6];(4)可耐受并完成PTA 手术。排除标准:(1)多发的自体动静脉内瘘狭窄;(2)合并脑出血、消化道出血等。研究符合《赫尔辛基宣言》原则,经过本院医学伦理委员会批准,伦审2019(35)号。
1.2 方法 查阅医疗系统,根据PTA 手术治疗效果将患者分为成功组和失败组,对失败组和成功组的患者床资料进行调查与比较,其内容包括性别、年龄、体重指数、原发病类型(慢性肾小球肾炎/糖尿病肾病/高血压肾病/梗阻性肾病)、自体动静脉内瘘位置(左侧/右侧)、狭窄类型(Ⅰ型/Ⅱ型/Ⅲ型/Ⅳ型)、血管钙化、内瘘使用时间、原自体动静脉内瘘术式(左侧头静脉-桡动脉端侧吻合术/右侧头静脉-桡动脉端侧吻合术/右侧头静脉-肱动脉动脉端侧吻合术)、发现狭窄至PTA 时间。测量血压、血糖、血脂胆固醇,统计与比较失败组和成功组高血压、糖尿病、高胆固醇血症发生情况。测量并比较失败组和成功组血小板、D-二聚体、血清超敏C 反应蛋白水平。
1.3 观察指标及评价标准 PTA 手术成功标准:(1)完成PTA 手术后,超声复查血流通畅,透析血流量可以达到200 mL/min 以上;(2)完成PTA 手术后,自体动静脉内瘘狭窄残余狭窄直径不超过30%;(3)静脉压<180 mmHg,动脉压>100 mmHg。自体动静脉内瘘狭窄程度:(1)轻中度狭窄:狭窄部位内径与附近血管内径的比值为0.3~0.7;(2)重度狭窄:狭窄部位内径与附近血管内径的比值<0.3。自体动静脉内瘘狭窄类型:(1)Ⅰ型,狭窄位于动静脉吻合口或2 cm 范围内的静脉血管;(2)Ⅱ型,狭窄位于穿刺区域;(3)Ⅲ型,血管狭窄汇入深静脉;(4)Ⅳ型,血管狭窄流入动脉。
1.4 统计学处理 采用SPSS 20.0 软件进行数据处理,计量资料均经Shapiro-Wilk 正态性检验,且呈正态分布,以()表示,组间用独立样本t检验,计数资料用率(%)表示,采用χ2检验,超声引导下PTA 手术治疗自体动静脉内瘘狭窄临床效果相关影响因素采用logistic 回归分析,P<0.05 为差异有统计学意义。
2 结果
2.1 患者一般资料 男69 例,女57 例;年龄48~77 岁,平均(61.99±6.55)岁;原发病类型:慢性肾小球肾炎50 例,糖尿病肾病32 例,高血压肾病26 例,梗阻性肾病18 例;自体动静脉内瘘位置:左侧67 例,右侧59 例;原自体动静脉内瘘术式:左侧头静脉-桡动脉端侧吻合术67 例,右侧头静脉-桡动脉端侧吻合术47 例,右侧头静脉-肱动脉动脉端侧吻合术12 例。
2.2 超声引导下PTA 手术治疗自体动静脉内瘘狭窄的临床效果 完成超声引导下PTA 手术后,126 例自体动静脉内瘘狭窄患者中失败24 例,成功102 例,失败率为19.05%(24/126),成功率为80.95%(102/126)。
2.3 超声引导下PTA 手术治疗自体动静脉内瘘狭窄临床效果的单因素分析 失败组性别、年龄、体重指数、原发病、高胆固醇血症、自体动静脉内瘘位置、狭窄类型、内瘘使用时间、原自体动静脉内瘘术式、发现狭窄至PTA 时间、血小板、D-二聚体资料与成功组比较,差异均无统计学意义(P>0.05);失败组高血压患病率、糖尿病患病率、血管钙化发生率、血清超敏C 反应蛋白水平均高于成功组,差异均有统计学意义(P<0.05)。见表1。
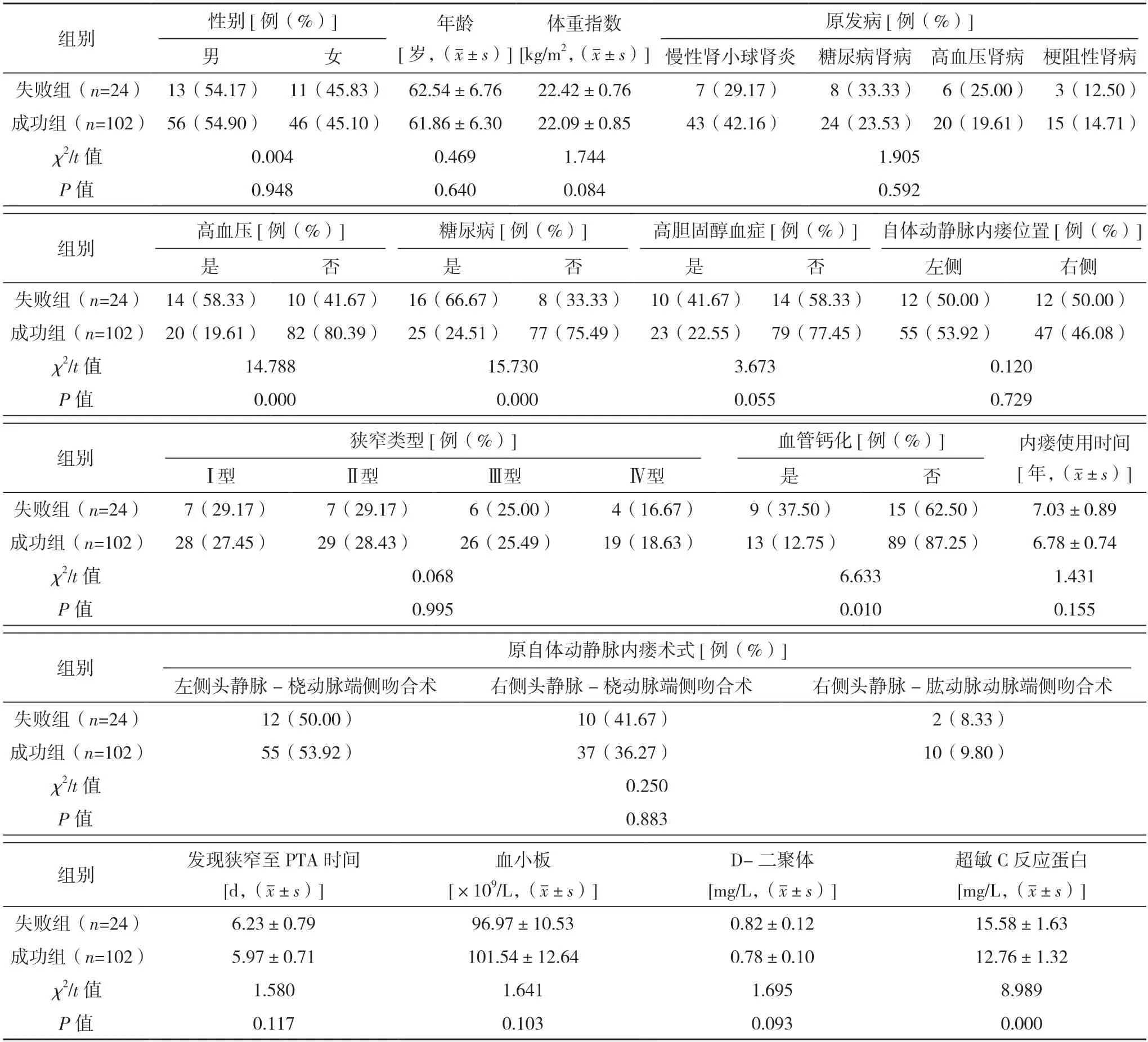
表1 超声引导下PTA手术治疗自体动静脉内瘘狭窄临床效果的单因素分析
2.4 超声引导下PTA 手术治疗自体动静脉内瘘狭窄临床效果的多因素分析 应变量赋值:失败=1,成功=0;自变量赋值:高血压,是=1,否=0;糖尿病,是=1,否=0;血管钙化,是=1,否=0。超敏C 反应蛋白以实际数据代入。logistic 回归分析显示,高血压、糖尿病、血管钙化、超敏C 反应蛋白水平高是超声引导下PTA 手术治疗自体动静脉内瘘狭窄临床效果的相关影响因素(P<0.05),见表2。
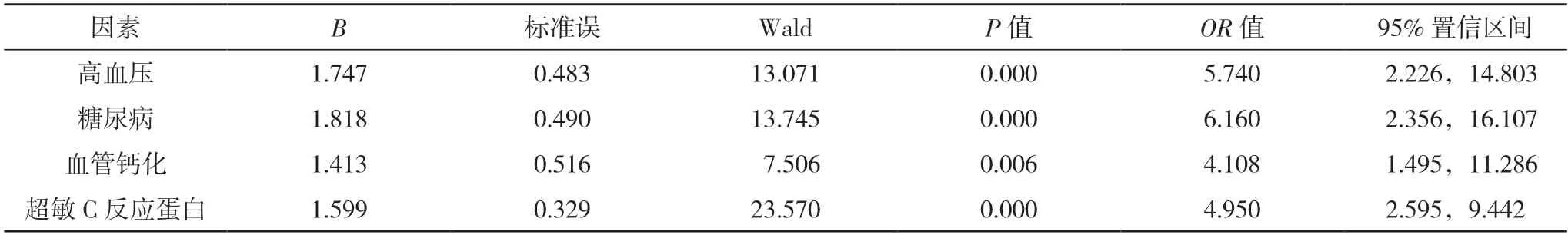
表2 超声引导下PTA手术治疗自体动静脉内瘘狭窄临床效果的多因素分析
3 讨论
近年来,CKD 的发病率一直呈上升趋势,严重威胁着人类的健康和生命[7]。血管通路是维持性血液透析患者的重要生命通道,对于需要血液透析治疗的CKD 患者非常重要。对于需要长期血液透析治疗的CKD 患者,自体动静脉内瘘是首选,具有并发症少、通畅率高、操作方便、费用低廉等优点,有助于提高患者的生活质量和生存率。自体动静脉内瘘是由动脉和邻近静脉的吻合形成的,维持血液透析患者充分透析需要保持自体动静脉内瘘通畅,但自体动静脉内瘘的使用寿命有限,在使用过程中可能会发生狭窄而影响使用功能,是自体动静脉内瘘失败的主要问题之一[8]。目前,超声引导下PTA手术是治疗自体动静脉内瘘狭窄的重要方式,但是存在一定的失败率[9]。
本研究观察超声引导下PTA 手术治疗自体动静脉内瘘狭窄的临床效果,并分析相关影响因素,结果显示,完成超声引导下PTA 手术后,126 例自体动静脉内瘘狭窄患者中失败24 例,成功102 例,失败率为19.05%(24/126),成功率为80.95%(102/126)。提示超声引导下PTA 手术治疗自体动静脉内瘘狭窄的成功率有待提升,有必要分析PTA手术治疗失败相关的影响因素。本研究logistic 回归分析显示,高血压、糖尿病、血管钙化、超敏C 反应蛋白水平高是超声引导下PTA 手术治疗自体动静脉内瘘狭窄临床效果的相关影响因素。分析原因如下:(1)高血压。高血压会增加人体血管出现粥样硬化的风险,造成血管狭窄,从而影响自体动静脉内瘘的治疗效果[10]。对于高血压患者而言,容易合并血管炎、血管粥样硬化等问题,血管内可能存在血栓、异常抗体等,即使经过药物干预,患者的血压相较于健康人群仍容易出现波动,而血压水平升高会增加CD68 阳性细胞的表达,增加多种炎性因子释放,诱发炎症,不利于血管通畅,从而影响PTA 手术的临床效果[11]。(2)糖尿病。糖尿病是PTA 手术治疗自体动静脉内瘘狭窄临床疗效的影响因素,可能是由于持续的高血糖水平容易引起细胞内氧化应激反应,从而诱发血管内皮炎症,造成纤维增生性反应的发生,同时晚期糖化终产物会诱导胶原交联,影响一氧化氮的活性,增加血管组织的硬度和血管基底膜的厚度,影响血管通路[12]。而且,血糖波动会影响血清同型半胱氨酸水平,增加对血管内皮细胞的损害,从而促使血管平滑肌细胞增加,造成血液高凝状态,从而影响PTA 手术治效果[13]。因此,对患有高血压、糖尿病的CKD 患者应严格控制血压、血糖,减小血压、血糖波动对治疗的影响,从而降低PTA 手术失败风险。(3)血管钙化。自体动静脉内瘘的吻合静脉容易出现钙化的现象,随着钙化的加重,自体动静脉内瘘的内膜逐渐增厚并出现分层,造成血管内径变窄,机体血流动流学异常变化,促使血细胞沉积和血栓形成,从而影响PTA 手术治疗效果[14-15]。而且,血管钙化会影响胎球蛋白A 的生成,影响血管内皮功能使其失调,对血管舒张功能造成不利影响,增加血管内膜增生,从而影响PTA 手术的临床效果[16]。因此,在PTA 手术前的评估中,应谨慎对待血管钙化的自体动静脉内瘘狭窄患者,制订针对性的干预措施,从而辅助PTA 手术,促进患者血管通路的疏通。(4)超敏C 反应蛋白。超敏C 反应蛋白与机体的炎症反应程度呈正相关,可有效体现机体炎症情况,而炎症与机体血栓的形成具有密切的联系[17-18]。炎症反应能增加促凝因子的释放,减少抗凝因子的生成,影响机体凝血功能,造成血液高凝状态,对纤维蛋白溶解过程产生抑制作用,导致血栓的形成,从而影响PTA 手术的临床治疗效果[19-20]。因此,应关注超声引导下PTA 手术治疗自体动静脉内瘘狭窄患者的炎症因子水平,对于炎症反应严重的患者视情况采取抗炎措施。
综上所述,超声引导下PTA 手术治疗自体动静脉内瘘狭窄存在一定的失败风险,高血压、糖尿病、血管钙化、超敏C 反应蛋白水平高是超声引导下PTA 手术临床效果的相关影响因素。

