高龄巨大肩袖撕裂合并重度骨质疏松的1例治疗
曹富江 杨 波 王曰涛 李泽亮 李 云 尹 会
(1 天津医科大学总医院,天津 300052;2 天津市静海区医院,天津 301600)
1 前言
肩袖是指包绕在肱骨头周围的一组肌腱复合体,包括肩带肌中的冈上肌、冈下肌、小圆肌和肩胛下肌的肌腱,这组肌腱将肱骨头稳定于肩胛盂上,其运动带动肩关节旋内、旋外和上举活动,对维持肩关节的稳定和触发肩关节活动起着重要的作用[1]。当此部位受到创伤、血供不足或肩部慢性撞击时,肩袖组织即会出现撕裂。
巨大肩袖撕裂包括在撕裂模式、功能损伤和可修复性方面的广泛病变,一直以来,对于巨大肩袖撕裂的定义都没有达成共识,最常用的标准包括Cofield等人定义的直径5 cm或5 cm以上的撕裂,以及Gerber等人描述的两根或两根以上的肌腱完全撕裂,而近年Lädermann A等[2]则认为,除了所涉及的肌腱的数量在两根或两根以上外,这两根肌腱中至少有一根必须缩回到肱骨头的顶部以上才能定义为巨大肩袖撕裂。巨大肩袖撕裂约占所有肩袖撕裂的40%[3-4],且会引起诸如肱骨头上移位、肱盂关节狭窄、肱骨头塌陷等更加重度的关节病变[5]。针对巨大肩袖撕裂的治疗方法包括非手术治疗和手术治疗。对于功能满意的无症状患者,可以进行非手术治疗,但后续治疗会受到相关并发症的影响,且现有的证据表明,大多数非手术治疗失败选择进行手术的患者都有较为良好的预后,因此,对于大多数巨大肩袖撕裂患者,手术治疗是更好的选择[6]。然而,目前巨大肩袖撕裂的手术治疗对骨外科医师来说仍是一个特别复杂和困难的技术挑战,其往往伴有肌腱无弹性和质量较差、肌腱瘢痕和粘连、肌肉萎缩以及脂肪浸润等问题,这些都会影响术式的选择和治疗的预后。尤其是受累肩袖肌肉的脂肪浸润,已被认为是巨大肩袖撕裂修复后的一个重要的负面预后因素。除了手术的技术限制外,不良的生物环境和相对低的血管密度会进一步影响肌腱到骨的愈合,因此其复发率明显高于修复较小撕裂后的复发率[2,7]。
目前巨大肩袖撕裂的手术治疗方法不一,包括关节镜清创术、二头肌肌腱切开术或肌腱固定术、部分肩袖修复、完全肩袖修复、肌腱移植术、上囊重建、肩峰下球囊间隔物植入、肩关节置换术等。这些手术方法各有优缺点,由于不同患者临床因素、撕裂特点和程度以及生物学因素等方面的不同以及医师个人经验的差异,还没有形成一个统一的标准术式[2,8]。
对于巨大肩袖撕裂,现阶段较为常规的修复方式是采用带线锚钉进行的单排缝合、双排缝合和缝合桥等术式。有研究证明,双排技术比单排技术具有更好的生物力学优势以及较低的再撕裂率[9-10]。而近年来,多数学者认为采用带线锚钉进行的双排缝合桥术式固定撕裂肩袖最为稳固[11],因此临床上多倾向于采用该技术使修复后的肩袖获得更好的生物力学特性,促进肩袖愈合。但是,这些术式的共同点都是需要把锚钉钉到骨头上,用以把撕裂的肩袖拉回到骨头,以期望肩袖和骨能长起来,这就要求锚钉可以长时间固定在骨质中。然而,肱骨结节骨密度和锚钉拔出力呈正相关,这需要骨结节有足够的密度,锚钉钉进去才能不被拔出来。随着我国逐步进入老龄化社会,巨大肩袖撕裂的高龄患者逐年增加。与此同时,骨质疏松症也已经成为我国50岁以上人群的重要健康问题,调查显示,我国50岁以上人群骨质疏松症患病率为19.2%,65岁以上人群骨质疏松症患病率达到32.0%[12]。因此,与年轻患者相比,高龄巨大肩袖撕裂的患者大多合并不同程度的骨量减少或骨质疏松,其中不乏骨质疏松较为严重的患者,同时,肩关节局部的骨质疏松与肩袖损伤会互相影响[13-14],这导致高龄的骨质疏松患者不仅表现为肩袖损伤范围更大,更易出现肌腱回缩、肌肉萎缩和脂肪浸润、腱-骨愈合能力差等情况,还会在接受带线锚钉相关手术治疗后的短期内增加锚钉松动和拔出的可能性,长期会引起锚钉固定处的骨床松动,使其无法提供良好微环境促进局部肌腱愈合,导致肩袖再撕裂的高风险[15-17]。
近年来,越来越多的研究表明肩袖撕裂修复后腱-骨界面的愈合不佳是导致术后再撕裂的主要原因,其中肱骨近端骨质疏松是影响肩袖修补术后腱骨愈合及再撕裂的独立危险因素[18-19]。临床上针对有重度骨质疏松的肩袖撕裂常用的方法主要包括两大类,一类是通过骨移植、骨水泥、增加固定点的数量及应用金属锚钉等方式避免置入锚钉的脱出,另一类是通过抗骨质疏松药物治疗,如降钙素原基因相关肽、双膦酸盐、骨硬化蛋白抗体、特立帕肽等及生长因子改善固定点的骨质情况[20]。但这些方法要么经济上不合算,要么效果较差,要么操作太复杂。本文所介绍的悬吊缝线桥技术则专门针对这种情况。
2 病历资料
患者女性,80岁,主诉:外伤致右肩酸痛,活动受限1个月。
现病史:患者1个月前外伤后出现右肩关节疼痛,慢性痛,程度中等,伴有肩关节屈伸不利,无肌无力情况,无长期发热。否认盗汗、高热,否认游走性关节疼痛,无对称性小关节疼痛。患者自行在家中休养,症状不见缓解。为求进一步诊治,就诊于我院门诊。查右侧肩关节MRI:右肩关节退行性关节病伴肩锁关节面下骨髓水肿,右肱骨头小囊肿,右冈上肌腱、肩胛下肌腱损伤,右肩前上盂唇损伤,右肩峰下、三角肌下滑液囊少量积液,右肩关节积液。为行下一步治疗,门诊以“右肩袖损伤”收入院。患者自本次发病以来,精神尚可,胃纳可,睡眠可,大小便如常,体力无明显下降,体质量未见明显下降。
既往史:平素健康状况良好。左眼青光眼病史20年余,当地医院手术治疗;高血压病史16年,最高150/80 mm Hg,血压控制尚可;右眼白内障病史8年余,当地医院手木治疗,术后视力可,具体不详。
体格检查:右侧肩关节压痛,前屈75°,后伸15°,外展60°,外旋45°,内旋45°,旋转筛选试验阴性,斜方肌抗阻检查阴性,前锯肌试验阴性,0°位外展抗阻试验阳性,90°位外展抗阻试验阳性,0°外展位外旋维持试验阳性,90°外展位外旋维持试验阳性,内旋抗阻试验阴性,后举试验阴性,撞击试验阳性,Neer肩峰撞击试验阳性,Hawkin-Kenedy改良撞击试验阳性,水平内收试验阳性。
实验室检查及特殊检查肩关节:右肩关节退行性关节病伴肩锁关节面下骨髓水肿,右肱骨头小囊肿,右冈上肌腱、肩胛下肌腱损伤,右肩前上盂唇损伤,右肩峰下三角肌下滑液囊少量积液,右肩关节积液。术前骨密度检查见图1,影像学资料见图2。
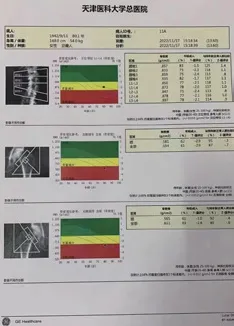
图1 骨密度检查显示脊柱L1~L4骨量减少,双侧股骨骨质疏松

图2 术前核磁显示冈上肌腱完全断裂,回缩明显
手术处理:麻醉满意后,侧卧位固定,标记肩峰、喙突,妥善衬垫身体各易受压处。消毒术区皮肤三遍,铺巾展单。常规后入路,前上入路,外侧入路。用尖刀切开后入路皮肤,钝头棒带套管穿刺入盂肱关节,探查可见:肱二头肌长头肌腱明显充血,止点完整,二头肌腱鞘附近腱性组织退变炎症明显,给予清理;肩胛下肌腱止点大部分损伤,冈下肌腱部分损伤,盂肱上韧带未见损伤,前盂唇毛糙,局部滑膜组织增生,清理增生滑膜组织,前关节囊及下关节囊未见明显异常;前关节囊整,肱骨头软骨完整,前关节囊未见明显松弛,肩袖间隙无明显分离,肩袖间隙及腋窝滑膜增生、粘连,部分消失,松解肩袖间隙;后关节囊及盂唇下韧带走形正常,关节囊侧未见撕裂。后入路进入肩峰间隙,可见肩峰下滑膜炎性增生,刨刀清理增生炎性的滑囊组织,射频止血;肩峰前外侧下表面轻度增生,刨刀及射频清理肩峰下表面,打磨肩峰下增生骨质,外展肩关节未见明显撞击。建立外侧入路,探查肩袖组织,冈上肌腱、冈下肌腱、肩胛下肌腱可见全层撕裂,断端回缩明显,清理损伤的冈上肌腱、冈下肌腱、肩胛下肌腱外缘,探查肌腱可复位。增加后外、前外辅助入路,打磨肱骨头肩袖足印区至出现新鲜骨床后,用打孔器打孔,利用桥接模式穿线固定冈上肌腱、肩胛下肌腱,并于大结节外侧骨质较好处植入锚钉固定,固定牢固。探查见冈上肌腱和肩胛下肌腱恢复张力,紧张程度适中,清理关节内滑膜增生组织。外展外旋肩峰无撞击。冲洗关节腔,透明玻璃酸钠1支关节腔内注射,清点无误,缝合手术切口,支具外固定。术中情况见图3。
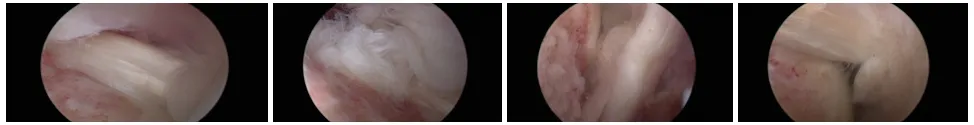
图3 肱二头肌肌腱变性,局部增粗毛糙,关节囊挛缩,冈上肌腱完全断裂回缩明显,肱骨足印区局部骨质增生
3 结果
患者术前与术后3个月复查各项关节活动度数据对比。见表1。患者术前术后各项功能评分对比。见表2。
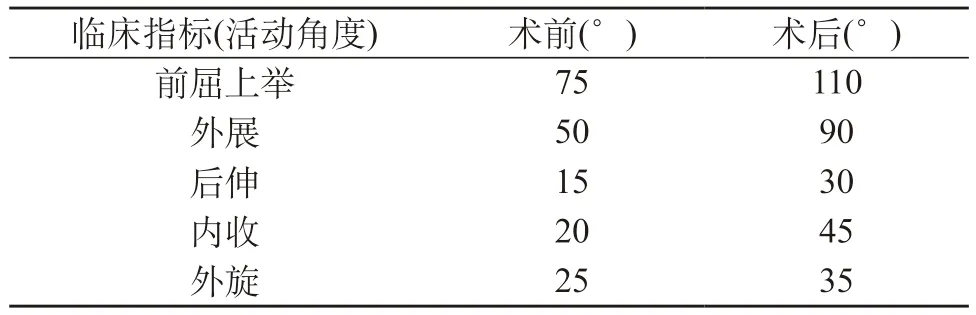
表1 患者术前与术后3个月复查各项关节活动度数据对比

表2 患者术前术后各项功能评分对比(分)
4 讨论
巨大肩袖撕裂在所有肩袖撕裂中所占比重较大,且会引起严重的并发症,因此一旦发现需要积极治疗。对巨大肩袖撕裂的患者,手术治疗的效果要好于非手术治疗,但目前其手术治疗仍存在较多困难,且手术方式并不统一,术式的选择更多受病例的具体情况和医师的个人经验影响。在目前社会人口老龄化加快以及高龄人群骨质疏松患病率较高的现状下,临床已经出现了越来越多的高龄巨大肩袖撕裂患者,且这类患者或多或少都存在骨质疏松的症状,这导致巨大肩袖撕裂合并高龄重度骨质疏松的病例日渐增多。其相较于中青年骨密度较低、骨质较差,因此较常采用的利用带线锚钉进行的相关术式,包括单排缝合、双排缝合和缝合桥等技术,都容易出现锚钉松脱的情况,从而提高肩袖再撕裂的风险,所以现阶段针对此类患者的手术治疗方式及预后仍是一个难题。传统上针对巨大肩袖撕裂合并重度骨质疏松的患者,常用的方法主要包括增强铆钉固定强度和改善局部骨质两种,但其治疗过程在经济和操作上均较为烦琐。
我们所设计的悬吊缝线桥技术,本质上是在肱骨近端骨质较好的部位建立一个可靠的缝线基,然后将修补肩袖的缝线(拉索)固定到这个缝线基上,因此可以在不运用带线锚钉的情况下治疗高龄巨大肩袖撕裂合并重度骨质疏松的患者,这首先在理论上避免了高龄巨大肩袖撕裂合并重度骨质疏松患者骨质对锚钉固定的影响,与传统的需要带线锚钉的术式因锚钉脱出导致肩袖再撕裂相比,大大降低了撕裂复发的风险,改善了预后。
对于这种新术式的有效性方面,从我们的临床结果可以较为明显的看出,此例高龄骨质疏松合并巨大肩袖撕裂的患者运用悬吊缝线桥技术手术治疗后,其术后疼痛程度、肩关节活动度及关节功能有明显好转,各项预后评估都有着显著改善,这都说明我们所设计的悬吊缝线桥技术有潜力通过恢复肩关节的生物力学来改善此类患者的疼痛和功能,在临床上是一种较为安全有效的手术选择。
该技术相较于带线锚钉的另一个优势是可以节省相当大的材料费。对于一个高龄巨大肩袖撕裂合并重度骨质疏松的患者,如果施行带线锚钉相关的术式,即使单是手术进行修补所需的2~4内排锚钉和2~4外排锚钉,其材料费费用就已经较高。其他术式诸如上囊重建、肩峰下球囊间隔物植入、肩关节置换术等,其材料费均相对高昂,从经济上对患者是一个巨大的考验,大大限制了巨大肩袖撕裂合并重度骨质疏松患者治疗的可能性。而我们所设计的悬吊缝线桥技术需要的仅仅是超强缝线,无须其他高昂的材料费,这在效果大致等同的情况下对于大多数患者远比带线锚钉或使用其他昂贵材料的术式更加有吸引力,而且能够使用悬吊缝线桥技术进行修补的肩袖撕裂就可以不进行肩关节置换术,使患者只在悬吊缝线桥技术不能修补,或者修补后失败(不愈合),又不想采用肩袖重建方法的情况下,才需要考虑昂贵的肩关节置换术。因此,该术式在经济成本上远比其他术式更有优势,可以显著提高高龄巨大肩袖撕裂合并骨质疏松患者的治疗率。
但不可否认的是,虽然悬吊缝线桥技术在高龄巨大肩袖撕裂合并骨质疏松的治疗中是安全有效的,且理论上再撕裂风险较低且更加经济,但我们暂时并没有足够的数据将其与其他治疗术式在此类患者的短期及长期手术预后与并发症等方面进行更加精确的比较性试验,而判断一个新技术时治疗效果方面的重要性要远大于经济方面,因此即使理论上成立,但还是不能过早的断定哪种术式综合效果会更好、更适合于高龄巨大肩袖撕裂合并重度骨质疏松的患者。同时现阶段悬吊缝线桥技术本身仍存在一些问题。首先需要更加精确该术式的理想适应证和禁忌证,虽然我们设计该术式的初衷是针对高龄巨大肩袖撕裂合并重度骨质疏松患者的治疗,但随着巨大肩袖撕裂分类的精细化和治疗的具体化,这个范围显然太过宽泛,这就需要更多的研究及病例以统计出该技术更为明确的适应证和禁忌证。其次,该术式本身在疼痛缓解和功能改善方面的程度还不够清晰具体,我们提供的单一样本并不具有统计学意义,可能存在个体差异,因此对该术式的治疗效果并不能进行完全肯定,需要更多病例帮助研究者进行进一步统计。同时,在使用缝线悬吊技术时,还有许多操作上的细节需要完善,例如具体需要在何处建立缝线基,哪种骨质建立缝线基更加可靠效果更好,是否有更加优秀的缝线固定方式,都是单一病例所无法统计的。其他还有包括该术式在治疗高龄巨大肩袖撕裂合并重度骨质疏松后会有哪些并发症,患者进行手术治疗后需要知道哪些注意事项,是否有可以改善治疗结果的术后非手术治疗,以及该术式的潜力以及局限性等问题,这都需要大量且长期的相关研究。
即使这项新技术还并不完美,但我们始终相信,悬吊缝线桥技术是一种经济有效的实用术式,我们希望通过更多的实践和更明确的研究,使其有朝一日可以成为高龄巨大肩袖撕裂合并重度骨质疏松治疗的标准术式。

