基于cAMP、cGMP探讨运用“六经欲解时”理论治疗慢性心衰伴失眠的临床研究
李晓霞 吕 窈 黄银燕 朱文欣 黄仕沛 彭卉婷 匡 微 黄世祺 夏 清 黄树芬
广州市越秀区中医医院,广东 广州 510030
环核苷酸作为心血管功能调节因子在心衰病程中起着重要作用[1],环磷酸腺苷(cyclic AMP,cAMP)、环磷酸鸟苷(cyclic GMP,cGMP)与中枢神经系统的神经传递有关,并提出cAMP可受生理昼夜节律和精神状态的影响[2-6]。《伤寒论》“六经病欲解时”是张仲景把自然界昼夜节律与人体六经阳气盛衰相结合。中医学认为睡眠的产生是从阴入阳的过程,顺应阴阳的气化规律,符合昼夜节律。至今研究慢性心衰睡眠剥夺患者血浆cAMP、cGMP昼夜节律与六经病欲解时的关系鲜有报道。本文基于cAMP、cGMP运用“六经欲解时”理论治疗慢性心衰伴失眠进行探讨。
1 资料与方法
1.1 一般资料 正常组40例(男22例,女18例),年龄45~72岁,平均年龄(59.00±11.54)岁,均为健康体检排除心血管疾病者。观察组共360例,均为2019年5月~2021年10月广州市越秀区中医医院门诊及住院治疗的患者。将符合上述标准的患者分成6组,太阳病证组37例(年龄40~78岁,病程6个月~10年)、阳明病证组39例(年龄41~72岁,病程1~20年)、少阳病证组59例(年龄42~75岁,病程1~10年)、太阴病证组60例(年龄42~72岁,病程1~20年)、少阴病证组65例(年龄60~80岁,病程2~20年)、厥阴病证组100例(年龄43~72岁,病程1~10年),每组根据心功能分级(Ⅱ~Ⅳ级)、性别、年龄、病程随机分成对照组、欲解时治疗组、欲作时治疗组。详见表1。3组患者性别、年龄、病程等方面经统计学分析,差异均无显著性意义(P>0.05),具有可比性。

表1 各经病证组一般资料比较表
1.2 诊断标准 ①参照《中国心力衰竭诊断治疗指南2014》[7]及《2016年欧洲心脏病学会急慢性心力衰竭诊治指南》[8]制定慢性心衰诊断标准:典型的心力衰竭的症状、体征、左室射血分数(left ventricular ejection fraction,LVEF)≤50%、存在相关的结构性心脏病。睡眠障碍诊断标准参照2001年中华医学会神经病学分会制定的《中国精神障碍分类与诊断标准(CC-MD230)》:以睡眠障碍为唯一症状,其他症状均继发于失眠;上述睡眠障碍每周至少发生3次,并持续1个月以上;失眠引起精神活动效率下降,或妨碍社会功能;继发于各种原因引起的睡眠障碍。②按《中药新药临床研究指导原则》[9]中慢性心力衰竭、不寐证诊断标准,观察符合慢性心力衰竭伴睡眠障碍西医诊断标准的患者六经辨证的症状、体征、舌象、脉象。辨证标准:太阳病证为心悸惊惕,烦躁易怒,卧起不安,舌白脉细。阳明病证为潮热,手足濈然汗出,心烦或谵语,腹胀满痛,喘冒不得卧,便秘或热结旁流。少阳病证为多梦或易惊醒,脉多弦。太阴病证为心悸,失眠,腹部胀满不适或疼痛,按之则减,舌淡胖嫩,苔白水滑,脉沉弱或缓。少阴病证为心悸,气喘,气短,浮肿,咳嗽,咯痰,乏力,但欲寐;心中烦,不得卧,胸闷(痛),腹胀,畏寒,尿少,苔薄而白,脉细而弱。厥阴病证为烦闷、口渴、四肢不温、下利不止,舌红苔薄白,脉细。
1.3 纳入与排除标准 ①纳入标准:符合上述诊断标准的患者;年龄在40~80岁之间,性别不限,病程6个月以上;合并症的各项参数要相近;知情同意。②排除标准:心功能Ⅰ级患者;匹兹堡睡眠质量指数(Pittsburgh sleep quality index,PSQI)≤7分;合并有肝、肾及脑等严重脏器损伤的疾病;合并严重恶性心律失常、难以控制的高血压等;由于各种原因不能耐受试验相关措施的患者。
1.4 方法
1.4.1 基础治疗 采用慢性心力衰竭西医常规诊疗。参考《中国心力衰竭诊断治疗指南2014》[7]制定患者治疗方案。选择性给予ARB类:缬沙坦胶囊80 mg/次,1次/日(北京诺华制药有限公司,批准文号:H20040216);β受体阻滞剂:富马酸比索洛尔片5 mg/次,1次/日(Merck KgaA,Darmstadt,批准文号:H20100677);醛固酮受体拮抗剂:螺内酯20 mg/次,1次/日(江苏正大丰海制药有限公司,批准文号:H32020077);硝酸酯类:单硝酸异山梨酯片20 mg/次,2次/日(鲁南贝特制药有限公司,批准文号:H10940039)等。疗程为4周。
1.4.2 分组治疗 运用六经欲解时理论予以各经病证组选择适当的时间节点从六经辨证原则选用对应经方治疗[10]。
1.4.2.1 对照组 加服艾司唑仑1 mg/次,3次/日(山东信宜制药有限责任公司,批准文号:H37023047)。
1.4.2.2 欲解时治疗组 分别予中药汤剂治疗,用法:每日1剂,以500 mL水煎成150 mL液体,口服。太阳病证组在9~11点加服桂枝甘草龙骨牡蛎汤,阳明病证组在15~17点加服栀子豉汤,少阳病证组在7~9点加服柴胡加龙骨牡蛎汤,太阴病证组在21~23点加服四逆汤,少阴病证组在23~1点加服麻黄细辛附子汤,厥阴病证组在5~7点加服乌梅丸。
慕课:MOOC(massive open online courses),Massive意为大规模,一门MOOCs课程参与学习的人数可以达到上万、十几万乃至几十万; Open意为开放,参与学习的人不分国籍、民族、性别、年龄、学历,用邮箱进行注册就能随时加入学习; Online意为在线,指在全球各地通过互联网访问的课程; Course意为课程,整体可翻译为大型开放式网络课程。
1.4.2.3 欲作时治疗组 分别予中药汤剂治疗,用法:每日1剂,以500 mL水煎成150 mL药液,口服。太阳病证组在21~23点加服桂枝甘草龙骨牡蛎汤,阳明病证组在7~9点加服栀子豉汤,少阳病证组在15~17点加服柴胡加龙骨牡蛎汤,太阴病证组在9~11点加服四逆汤,少阴病证组在11~13点加服麻黄细辛附子汤,厥阴病证组在13~15点加服乌梅丸。
1.5 观察指标 所有患者于治疗前后行以下指标检测:临床观察指标为慢性心力衰竭生存质量量表(living with heart failture questionnaire,LHFQ)、PSQI;理化指标为LVEF,治疗前23时、8时、13时、17时的cAMP、cGMP,脑利钠肽(B-brain natriuretic peptide,BNP)。
1.6 疗效判定 从症状、体征方面记录分析。参照《中药新药治疗心力衰竭的临床研究指导原则》(2002年版)[9],将三组患者治疗后的有效率划分为显效、有效、无效3个标准。①显效:经过临床治疗后患者心力衰竭、失眠症状得到了明显改善;②有效:治疗后患者的症状得到了改善,但并未痊愈,还是存在心力衰竭、失眠症状及不良反应;③无效:治疗后患者的症状并未得到改善,甚至是加重。
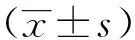
2 结果
2.1 慢性心衰伴失眠六经病证与血浆cAMP、cGMP的变化 结果示cAMP血浆含量在4个时间点呈节律样波动,8时和17时含量较高,23时和13时含量较低,17时含量与23时和13时含量相比,P<0.01,与8时含量相比,P<0.05;8时与23时含量相比,P<0.05;差别显著,cAMP血浆含量的变化表现为双峰样节律。cGMP血浆含量在4个时间点亦呈双峰样节律变化,13时和23时含量较高,8时和17时含量较低,13时含量显著高于其它3个时间点含量(P<0.01),23时含量与8时含量相比差别亦显著(P<0.05)。心衰患者与健康人比较,太阴病证、少阴病证、厥阴病证cGMP升高,cAMP则变化不大;太阳病证、阳明病证、少阳病证cAMP升高,cGMP则变化不大。故慢性心衰可见太阳病证、阳明病证、少阳病证、太阴病证、少阴病证、厥阴病证。慢性心衰伴失眠患者在欲作时三阴经cGMP升高明显,三阳经cAMP升高明显,欲解时有所升高,但与正常组比较差异无显著性。可见慢性心衰患者血浆cAMP、cGMP昼夜节律变化与其睡眠剥夺有关。详见表2。

表2 慢性心衰伴失眠六经病证与血浆cAMP、cGMP的变化表
2.2 各经病证组的LHFQ评分结果比较 结果示各经病证组三组之间治疗前的LHFQ评分结果无明显差异(P>0.05),三组之间具备可比性。同组患者治疗后LHFQ评分与治疗前相比,差异具有统计学意义(P<0.05),三组患者治疗后均比同组治疗前LHFQ评分有所降低;欲解时治疗组与欲作时治疗组、对照组间治疗后LHFQ评分相比较,差异具有统计学意义(P<0.05),欲解时治疗组较欲作时治疗组、对照组治疗后LHFQ评分更低;欲作时治疗组与对照组组间治疗后LHFQ评分相比较,差异无统计学意义(P>0.05)。说明各经病证组欲解时基础加经方治疗可以更好提高患者的生存质量。详见表3。
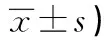
表3 各经病证组患者治疗前后LHFQ评分比较表 (分,
2.3 各经病证组的PSQI评分结果比较 结果示各经病证组三组之间治疗前的PSQI评分结果无明显差异(P>0.05),三组之间具备可比性。同组患者治疗后PSQI评分与治疗前相比,差异具有统计学意义(P<0.05),三组患者治疗后均比同组治疗前PSQI评分有所降低;欲解时治疗组与欲作时治疗组、对照组间治疗后PSQI评分相比较,差异具有统计学意义(P<0.05),欲解时治疗组较欲作时治疗组、对照组治疗后PSQI评分更低;欲作时治疗组与对照组组间治疗后PSQI评分相比较,差异无统计学意义(P>0.05)。说明各经病证组欲解时基础联合经方治疗可以更好提高患者的睡眠质量。详见表4。
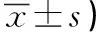
表4 各经病证组患者治疗前后PSQI评分比较表 (分,
2.4 各经病证组心功能指标比较 结果示各经病证组三组之间治疗前的心功能分级、LVEF、BNP无明显差异(P>0.05),三组之间具备可比性;同组患者治疗后心功能分级、LVEF、BNP与治疗前相比,差异具有统计学意义(P<0.05),三组患者治疗后均比同组治疗前心功能分级降低、LVEF值升高、BNP水平降低;欲解时治疗组与欲作时治疗组、对照组组间治疗后心功能分级、LVEF、BNP相比较,差异具有统计学意义(P<0.05),治疗后欲解时治疗组心功能分级低于欲作时治疗组和对照组、欲解时治疗组LVEF值升高优于欲作时治疗组和对照组、欲解时治疗组BNP水平低于欲作时治疗组和对照组;欲作时治疗组与对照组组间治疗后心功能分级、LVEF、BNP相比较,差异无统计学意义(P>0.05)。说明各经病证组欲解时基础联合经方治疗心功能明显改善。详见表5。

表5 各经病证组心功能指标比较表

表6 各经病证组临床疗效比较表
3 讨论
研究证明cAMP可以促进脂肪和糖原的分解,心肌收缩,使溶酶体酶、组织胺减少;而cGMP则促进脂肪与糖原的合成,心肌舒张,使溶酶体酶、组织胺增加[11]。离体大鼠心脏灌流实验表明,乙酰胆碱抑制心肌收缩的同时,心室肌cGMP水平迅速升高,而cAMP含量水平随即减少。异丙肾上腺素能增加心肌收缩力和增加心跳频率,与此同时心肌cAMP水平升高,cGMP水平大约下降50%。
经方对慢性心衰的治疗有着悠久的历史和独特的优势,证候群是发挥其疗效的关键,而证候群的生物学基础亟待深入揭示。1973年美国生物学家Goldberg根据cAMP和cGMP对细胞功能调节的相互拮抗作用,血浆cAMP、cGMP具有整体性、动态性、即时性的特点,与中医学的整体观、恒动观和“司外揣内”“见微知著”的思维模式相一致,提出了生物控制的阴阳学说,认为这就是东方医学的阴阳学说的物质基础,并认为cAMP升高为阳,cGMP升高为阴[12]。Goldberg在 1973年提出了细胞功能调节的二元假说(Dualismhypothesi)[13]:认为细胞功能是由cAMP和cGMP双向调节而发挥其生理作用的。并且进一步得出当cAMP含量升高时,对细胞的功能和代谢是兴奋或抑制的双向调节系统。这与中医学中的阴阳对立制约的思想是相同的。从六经辨证论阴阳的量化,得出属阳的cAMP较广泛的分布于阳经上,而属阴的cGMP则较多的分布于阴经上。本研究亦提示心衰患者与健康人比较,太阴病证、少阴病证、厥阴病证cGMP升高,cAMP则变化不大;太阳病证、阳明病证、少阳病证cAMP升高,cGMP则变化不大。通过建立cAMP、cGMP与六经辨证的关联,可以为证的诊断提供客观依据,并且可以从中寻找形成特定证候的相关血浆中的cAMP、cGMP,从而阐明证的本质;建立可靠的慢性心力衰竭方证对应关系,从而为实现个体化用药奠定基础,将为揭示中医证候生物学基础及客观化、标准化提供依据。
神经调节维系着人体生命活动,它的正常活动一刻也离不开cAMP和cGMP信使体系。心力衰竭与睡眠障碍可相互影响,睡眠障碍可损害患者自主神经功能,加重应激反应,从而导致心脏负荷和心肌耗氧量增加,促进心功能恶化[14-15]。中医学认为睡眠的产生是从阴入阳的过程,顺应阴阳的气化规律,符合昼夜节律,本研究提示cAMP血浆含量在4个时间点呈节律样波动,8时和17时含量较高,23时和13时含量较低,17时含量与23时和13时含量相比,P<0.01,与8时含量相比,P<0.05;8时与23时含量相比,P<0.05,差别显著,cAMP血浆含量的变化表现为双峰样节律。cGMP血浆含量在4个时间点亦呈双峰样节律变化,13时和23时含量较高,8时和17时含量较低,13时含量显著高于其它3个时间点含量(P<0.01),23时含量与8时含量相比差别亦显著(P<0.05)。临床中很多睡眠障碍的患者常有入睡困难或睡后易醒,醒后难以续睡的症状,且发作时间固定,具有规律性,符合欲解时的时间特点。本研究提示慢性心衰伴失眠患者在欲作时三阴经cGMP升高明显,三阳经cAMP升高明显,欲解时有所升高,但与正常组比较差异无显著性。可见慢性心衰患者血浆cAMP、cGMP昼夜节律变化与其睡眠剥夺有关。故以六经欲解时理论治疗慢性心衰伴失眠有其理论依据。
《伤寒论》在不同篇章分别指出了六经病的“欲解时”:“太阳病欲解时,从巳至未上(第9条);阳明病欲解时,从申至戌上(第193条);少阳病欲解时,从寅至辰上(第272条);太阴病欲解时,从亥至丑上(第275条);少阴病欲解时,从子至寅上(第291条);厥阴病欲解时,从丑至卯上(第328条)”[16]。“六经病欲解时”的时间顺序从三阳经到三阴经分别为:少阳经(3∶00~9∶00)—太阳经(9∶00~15∶00)—阳明经(15∶00~21∶00)—太阴经(21∶00~3∶00)—少阴经(23∶00~5∶00)—厥阴经(1∶00~7∶00),此六经病欲解时变化正是阴阳之气消长变化的体现,如环无端,永不停歇。《伤寒论》中并无“欲剧时”的提法。病有缓解或痊愈的欲解时,那么其必然有发生或加剧的时候,对这个疾病的发生或加剧的时辰,我们称之为“欲剧时”或“欲作时”。刘力红认为:“与欲解时相对,相冲,相反的时为欲剧时”[17]。太阳病,欲作时,从亥至丑上(太阴病欲解时时相)。阳明病,欲作时,从寅至辰上(少阳病欲解时时相)。少阳病,欲作时,从申至戌上(阳明病欲解时时相)。太阴病,欲作时,从巳至未上(太阳病欲解时时相)。少阴病,欲作时,从午至申上。厥阴病,欲作时,从未至酉上[17]。六经病欲解时均在阳气旺盛或阳气升降之时,人体当经旺的时候,该经经气充实,机能旺盛,有利于驱邪外出。“欲解时”是指有病邪得解的可能性,但它并不等同于病愈。因此,我们要把握好“欲解时”这个有利时机,针对病机进行有效的治疗。
《伤寒论·辨太阳病脉证并治》言:“火逆下之,因烧针烦躁者,桂枝甘草龙骨牡蛎汤主之”。本证为因误治后出现心阳虚损,心神外越而见烦躁之症。若心主神明失常,致使心气、心血不足,或心脉瘀阻,则见精神萎靡、心悸气短、头晕乏力、汗出,活动则诸症加剧,脉细弱、涩或结代,或胸闷、胸痛及善惊、易怒、健忘、失眠、多梦等心不藏神的症状,因此桂枝甘草龙骨牡蛎汤证除烦躁外还应有心悸等症状出现。桂枝龙骨牡蛎汤,方中以桂枝、甘草、龙骨、牡蛎温通心阳,重镇安神,其组成为桂枝一两,炙甘草二两,龙骨、牡蛎各二两,方中甘草剂量倍于桂枝是因为心神浮动,用药不宜过于辛散。龙骨、牡蛎镇敛心神以治疗烦躁之症,全方标本同治,可达安神除烦之效。
慢性心衰临床常以心肺症状同见,互相影响,因此辨证上不能排除少阳的存在。且该类患者急性发作,大多感受外邪而发。此类患者由于病程日久,血弱气尽,腠理开,一旦感受外邪,若没有腹满下利、四肢厥逆的三阴病证,则邪热往往容易内传少阳。且根据《伤寒论》第96条条文,少阳病患者可出现“胸胁苦满”“咳”“心下悸”“胸中烦”的胸证,亦可出现“嘿嘿不欲饮食”“胁下痞鞕”“小便不利”的腹证,范围极广。以“柴胡证,但见一证便是,不必悉具”而言,慢性心衰患者本就有胸胁苦满症状,结合以上其他症状,便可确定少阳病存在。少阳受邪从本易化火,使枢机开阖失司,致气机不畅,火郁于内,久则乱神发为不寐。在不寐上多表现为多梦或易惊醒,脉多弦。可选用柴胡加龙骨牡蛎汤治疗。
慢性心衰急性发作最主要的临床症状便是“喘促”。结合《伤寒论》相关条文,引起喘促的主要因素一是太阳未解,如“麻黄汤类”条文;二是水饮;三是阳明热证。针对阳明热证,《伤寒论》第180条:阳明之为病,胃家实是也[18]69。慢性心衰患者,胃肠道瘀血严重,肠道蠕动减弱,易有腹满、排便困难,符合《伤寒论》中“胃家实”症状。同时该类患者长期使用呋塞米、螺内酯等利尿剂。根据中医“利小便实大便”理论,此类患者可有大便燥结的胃家实症状。根据《伤寒论》条文“阳明病脉迟,虽汗出,不恶寒者,其身必重,短气腹满而喘,有潮热者,此外欲解,可攻里也,手足濈然而汗出者,此大便已硬也,大承气汤主之”“阳明病,脉浮而紧,咽燥口苦,腹满而喘,发热汗出,不恶寒,反恶热,身重”[18]80。慢性心衰患者若平素有腹满、排便难情况,急性发作期出现汗出、气促不能平卧时,同样不能排除邪在阳明的可能。因胃阴受损,阳气失去制约而亢胜,阳亢之气可上扰胸膈而致失眠。治用栀子豉汤清热解郁除烦。
太阴主大腹,心与脾胃为母子关系,二者相互影响。心之阳化气不足,心气、心阳亏虚,不能温暖中焦,母病及子,损伤脾胃,寒湿停聚中焦,影响人体气机升降,土虚肝郁,心神失养,导致阴阳气血运行失调从而导致失眠。治宜四逆汤温脾安神。
少阴病为心肾阳衰之证,其中影响最大是君主之官——心。心阳衰微无以养神,夜晚虚弱的阳气不能完成入阴而止,就会出现难以入睡,麻黄细辛附子汤中的三药为大热之药,方中三药合用可温虚弱的阳气。
厥阴发病从中气少阳火化,相火离位,上炎扰心。阴阳寒热错杂,厥阴枢机运转不利,营卫出入失常,发为不寐。治予清上温下之功的乌梅丸。
对照组在基础治疗同时使用艾司唑仑调节睡眠,艾司唑仑是苯二氮卓类药物,具有抗焦虑、抑郁、镇静等作用,在临床治疗中要避免长期使用,否则会对药物产生依赖性[19]。通过本研究结果显示,使用经方治疗的观察组患者临床治疗总有效率、生存质量、睡眠质量及心功能都明显高于使用艾司唑仑治疗的对照组患者,说明经方治疗心力衰竭患者疗效较高与药物改善患者睡眠质量有关,患者使用经方治疗提升其治疗心力衰竭的效果,从而保护心脏功能有关。

