真实世界研究中经支气管镜单向活瓣肺减容术治疗重度异质性肺气肿的疗效与安全性分析
谢秀芳 李先华 李兴明 黄勇 冯起校 王宪刚 罗进 魏冲 刘劲燕
慢性阻塞性肺疾病(Chronic Obstructive Pulmonary Disease,COPD)已成为全球第四,我国第三致死病因[1]。对于合并难治性肺气肿的患者,内科治疗效果不佳,不能从根本上解决肺组织结构破坏。既往相关RCT研究证实经支气管镜置入单向活瓣肺减容术可有效治疗重度异质性肺气肿[2-5]。其原理是单向活瓣置入后引起肺叶收缩、局部肺组织部分或全部不张,从而减少肺脏过度膨胀以达到肺减容目的[6]。该项研究采用真实世界前瞻性队列研究方法,进一步评价真实世界中单向活瓣肺减容术治疗重度肺气肿的疗效。
资料与方法
一、研究设计
该研究是一项真实世界多中心前瞻性队列研究,于2017年4月1日至2020年4月1日在中国3个中心进行,本研究获得了伦理委员会批准(批件号:2017年伦审(01)),所有受试者均签署了书面知情同意。
二、 研究对象
研究的目标人群为:中国慢性阻塞性肺疾病伴重度肺气肿患者;研究的源人群为:2017年4月1日至2020年4月1日各研究中心呼吸科收治的慢阻肺伴重度肺气肿的患者。
受试者具体筛选过程:受试者的纳入/排除标准评估涉及筛选标准、基线标准和手术过程[7-8]:
纳入标准:
1 年龄40至75岁;
2 诊断明确的严重肺气肿;
3 肺功能下降:使用支气管扩张剂后第1秒用力呼气量(FEV1)为20%~45%预计值;残气量( RV)>150%预计值,DLCO≥20%预测值;
4 血气分析:动脉氧分压( PaO2)>45mmHg,动脉二氧化碳分压(PaCO2)<55mmHg;
5 戒烟>6个月;
6 6分钟步行试验(6-MWD)在100m至500m之间;
7 经内科规范治疗后仍有严重的呼吸困难,处于疾病稳定期;
8 高分辨率CT用于确保以下纳入标准:a)肺气肿病变呈高度异质性,与同侧肺叶相比异质性高(≥15%差异),高度病变的靶叶(≥40%肺气肿受累);b)叶间裂的完整性(≥ 90%完成),无旁路通气(collateral ventilation,CV);
9 使用 Chartis系统确定无旁路通气;
10 不能耐受或不愿意接受开胸(或胸腔镜)肺减容手术。
排除标准:
1 目前正在参加另一项实验性治疗的临床研究;
2 支气管扩张症、慢性支气管炎伴痰量过多或存在活动性感染者;
3 曾接受肺移植、肺减容术、肺大泡切除术或肺叶切除术;
4 严重的支气管哮喘、不稳定性心血管事件;
5 需要手术治疗的肺结节;
6 HRCT重建显示叶间裂不完整;
7 使用Chartis系统测定存在旁路通气(CV)。
三、根据暴露因素分组
符合入组标准的受试者根据是否接受Zephyr EBV肺减容术这一暴露因素分为EBV治疗组及标准药物治疗组(SOC),分配比例为∶2,SOC组仅接受标准药物治疗,而EBV组在接受标准药物治疗的同时行Zephyr EBV置入术。具体实施过程:所有符合条件的受试者在入组前经高分辨率CT及Chartis评估系统(PulmonxInc., Redwood City, CA, USA)评估,以确定目标肺叶和相邻肺叶之间无旁路通气[9-13]。(图1)分别显示Chartis评估系统为“旁路通气阴性”和“旁路通气阳性”;所有受试者被安排在出院后1个月、3个月、6个月和12个月进行随访,只有EBV组患者随访期间行胸部高分辨CT检查。
四、潜在的混杂因子
包括年龄、吸烟史、BMI指数、基线肺功能GOLD分级、FEV1、FEV1%pred、FVC、RV、DLCO%预计值、氧分压、二氧化碳分压、圣乔治呼吸问卷(SGRQ)、改良医学研究委员会呼吸困难量表(mMRC)、六分钟步行距离(6-MWD)、慢阻肺评估试验(CAT)。

图1 Chartis 评估结果 A为旁路通气阴性,B为旁路通气阳性
五、控制偏倚
主要包括选择偏倚、信息偏倚、混杂偏倚的控制。
六、结局指标
主要结局指标:治疗12个月吸入支气管扩张剂两组受试者与基线相比FEV1改善≥15%的比率。
次要终点包括:1.与基线比较,EBV组和SOC组在术后1个月、3个月、6个月和1年时的FEV1绝对值变化、6分钟步行距离(6-MWD)、圣乔治呼吸问卷(SGRQ)的差异。2.根据与基线水平比较最小临床重要差异(MCID)为≥350mL的标准[14-15],EBV组实现目标叶容积减少(TLVR)的受试者百分比。3.安全性分析:在治疗期间通过随访在所有预定或非预定就诊中检测到的不良事件来评估安全性。
七、 样本量计算
参考EVENT研究[16]结果进行估算。以Zephyr EBV治疗组的应答率(FEV1改善≥15%)在一年内预计约为45%,对照组的应答率在1年时预计不会超过10%,假设单侧检验,α风险为0.05,β风险为0.2,以1∶2的入组比例,允许20%的失访数据,最终估算研究样本量为60例。
八、 统计分析
数据分析遵循意向性分析(ITT)原则。所有统计分析均使用IBM SPSS25(SPSS Statistics v25;IBM Corporation,Somers,N.Y,USA)。计算主要结局指标EBV组相较于对照组的有效率RR值及95%置信区间,两组率的差异性分析使用卡方检验;其它指标分析:1.描述性统计包括均值、标准差和95%置信区间。2.使用t检验对基线数据进行分组均衡性比较。3.差异性分析:使用正态分布参数的t检验和非正态分布参数的Mann-Whitney U检验比较定量资料的差异性,分类变量使用卡方检验,多次测量结果比较采用重复测量方差分析,P<0.05被认为具有统计学意义。
结 果
一、60名受试者纳入研究、随访并完成数据分析;20名(均为男性)接受EBV治疗;40名(38男;2女)接受SOC治疗(图2);两组人员在基线时人口统计学及临床特征等潜在混杂因子无统计学差异(见表1)。入组患者主要为男性(97%),间接反映出中国男性COPD患病率较高[17]。
二、 主要结局指标
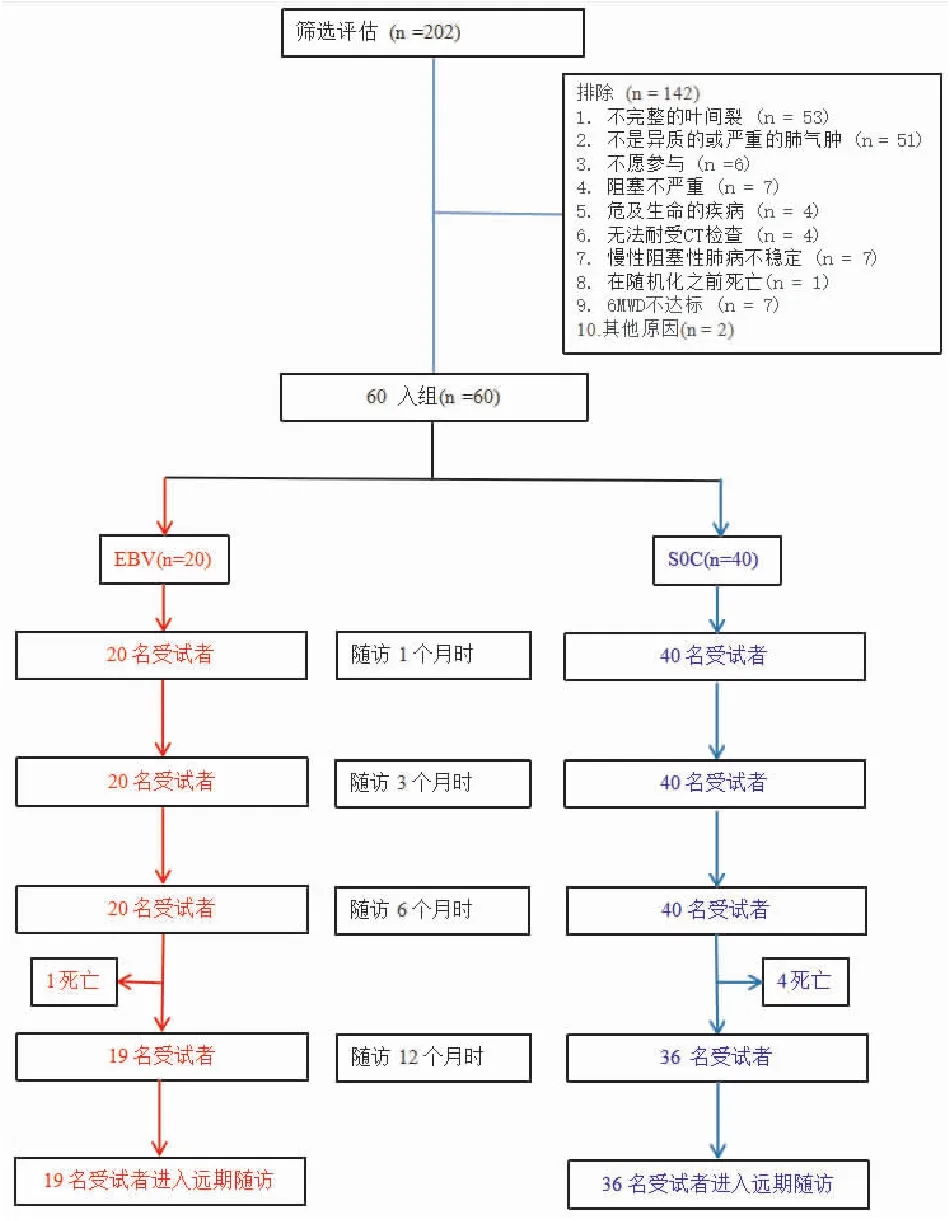
图2 流程图
术后12个月,55%的EBV受试者和25%的SOC受试者在使用支气管扩张剂后FEV1较基线增加≥15%,差异有显著统计学意义(P<0.001),两组间的绝对差异为30%,RR为2.2[95%CI: 22.84%,57.16%,P<0.001意向性分析](图3)。
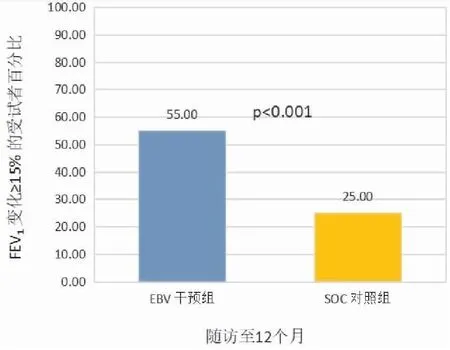
图3 从基线到随访12 个月FEV1 ≥15% 的受试者百分比
三、次要结局指标
所有次要结果均改善,并具有统计学意义(表2和图4); 从基线到12个月内,EBV组和SOC组的FEV1(L)绝对变化值的差异为[0.249L,(95%CI:0.200~0.298)]、6-MWD[+154.640 m,(95%CI:120.463~188.817)]、SGRQ[-14.125分,(95%CI:-13.076~-15.174)],RV[-941mL;(95%CI:-822.596~-1059.404)](P<0.05)。EBV治疗后FEV1、6-MWD和SGRQ的改善早在术后30天已有明显改善,6个月时达到峰值,并持续到观察时间12个月。
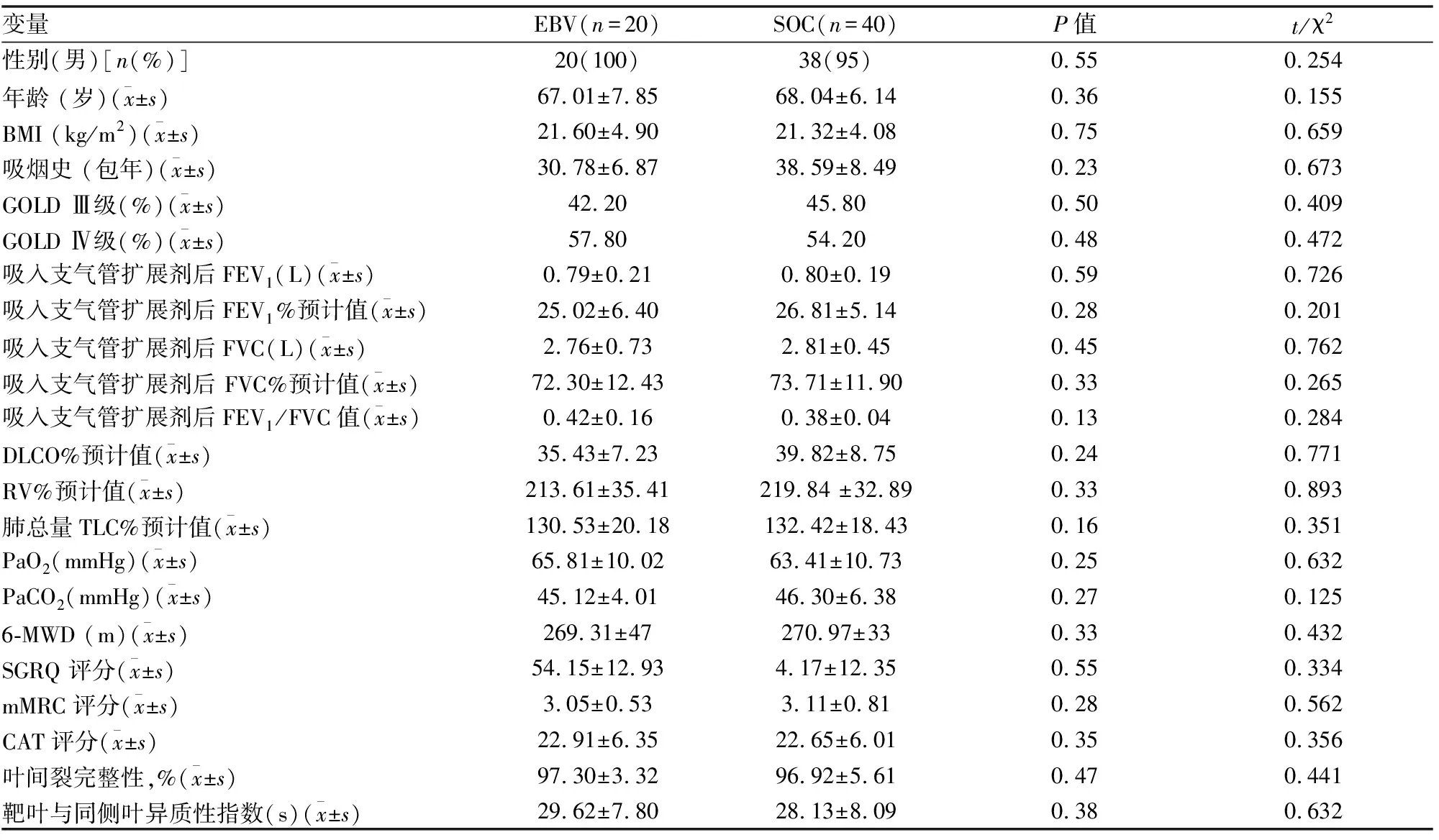
表1 基线人口统计及临床特点

表2 次要终点指标(从基线到 12 个月的变化)
根据与基线水平比较最小临床重要差异,EBV组中达到或超过FEV1(≥变化15%)、SGRQ(≤-4分变化)和6-MWD(≥25m变化)的受试者比例显著增加(图4),EBV术后12个月,90%的受试者达TLVR≥350mL(P<0.001),伴随TLVR的变化,RV也显著减少,EBV 80%受试者RV下降超过310mL。
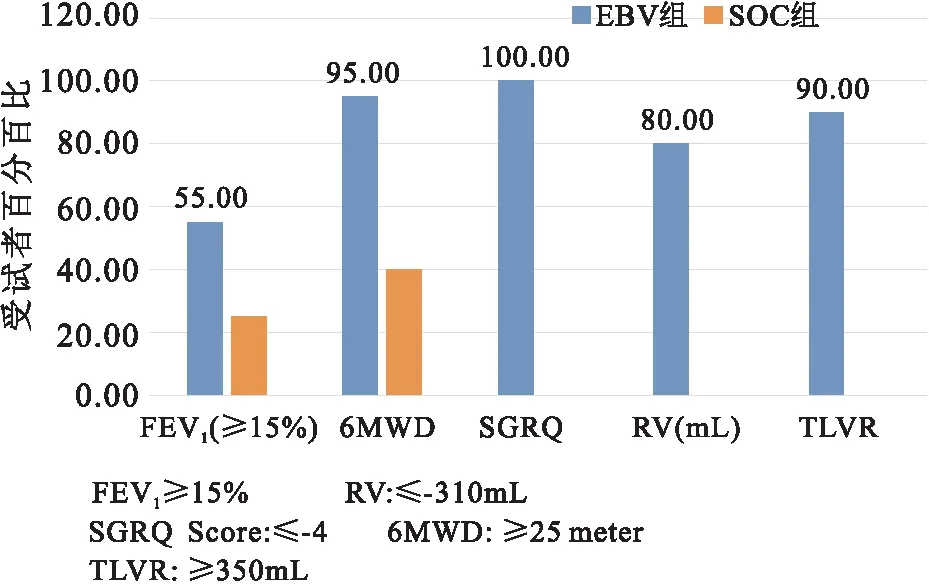
图4 基于评估变量的最小临床重要差异(MCID)的应答率
四、安全性分析
所有EBV手术均在全身麻醉下进行,该研究报告了EBV组比SOC组更多的呼吸道严重不良事件(SAE)(表3)。
肺不张、胸腔积液和气胸是治疗过程中常见的严重不良反应(图5),发生率分别为4/20(20%)、4/20(20%)和1/20(5%)。在12个月的随访中,EBV组有1名患者死亡,而SOC组有4名患者死亡。15%的EBV和42.5%的SOC受试者每年有两次及以上的急性加重或一次及以上因急性加重导致住院治疗。
讨 论
经支气管镜肺减容术(Bronchoscopic lung volume reduction,BLVR)治疗重度肺气肿是一种新兴的介入诊疗方法[18-19]。既往多中心随机对照研究(RCT)证实经BLVR治疗重度异质性肺气肿的安全性及有效性[9-13],对于无旁路通气的同质性或异质性肺气肿,Zephyr EBV与标准治疗(SOC)相比,不增加并发症同时可显著改善肺功能及运动耐受性;同时可以达到与肺减容手术(Lung volume reduction surgery,LVRS)相同的治疗效果,治疗相关并发症更低。该项研究基于Zephyr EBV治疗中国慢阻肺重度肺气肿的真实世界数据,采用了真实世界前瞻性队列研究的方法,在研究设计阶段采用了模拟基线随机对照的角度,考虑研究对象的纳入与排除标准以便控制混杂因素使基线具有可比性,同时在统计分析阶段分析了基线数据非暴露因素的均衡性以控制混杂偏倚;根据暴露人群的基线特征,采用匹配的原则筛选基线可比的对照组,匹配比例(1:2)以保障较好的代表性;通过以上处理后,研究中两组受试者的人口统计学、临床症状、肺功能、生活治疗评分等基线临床特征在统计学上无差异。
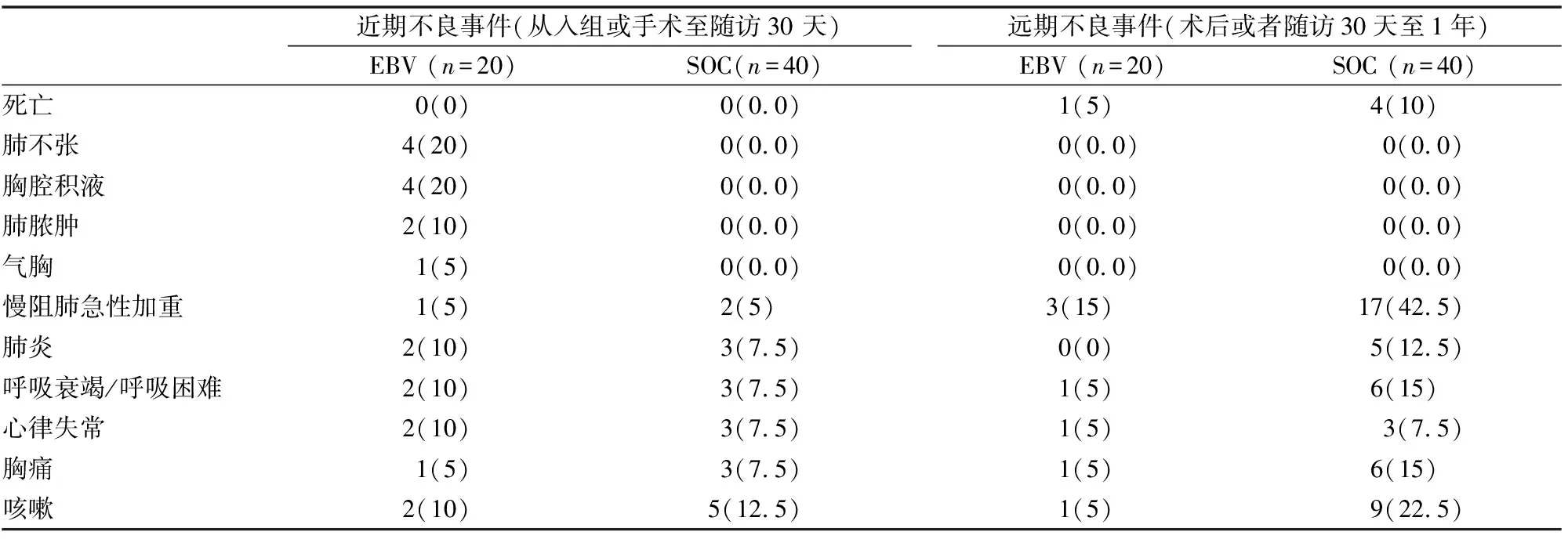
表3 每组近期及远期发生的不良事件[n(%)]
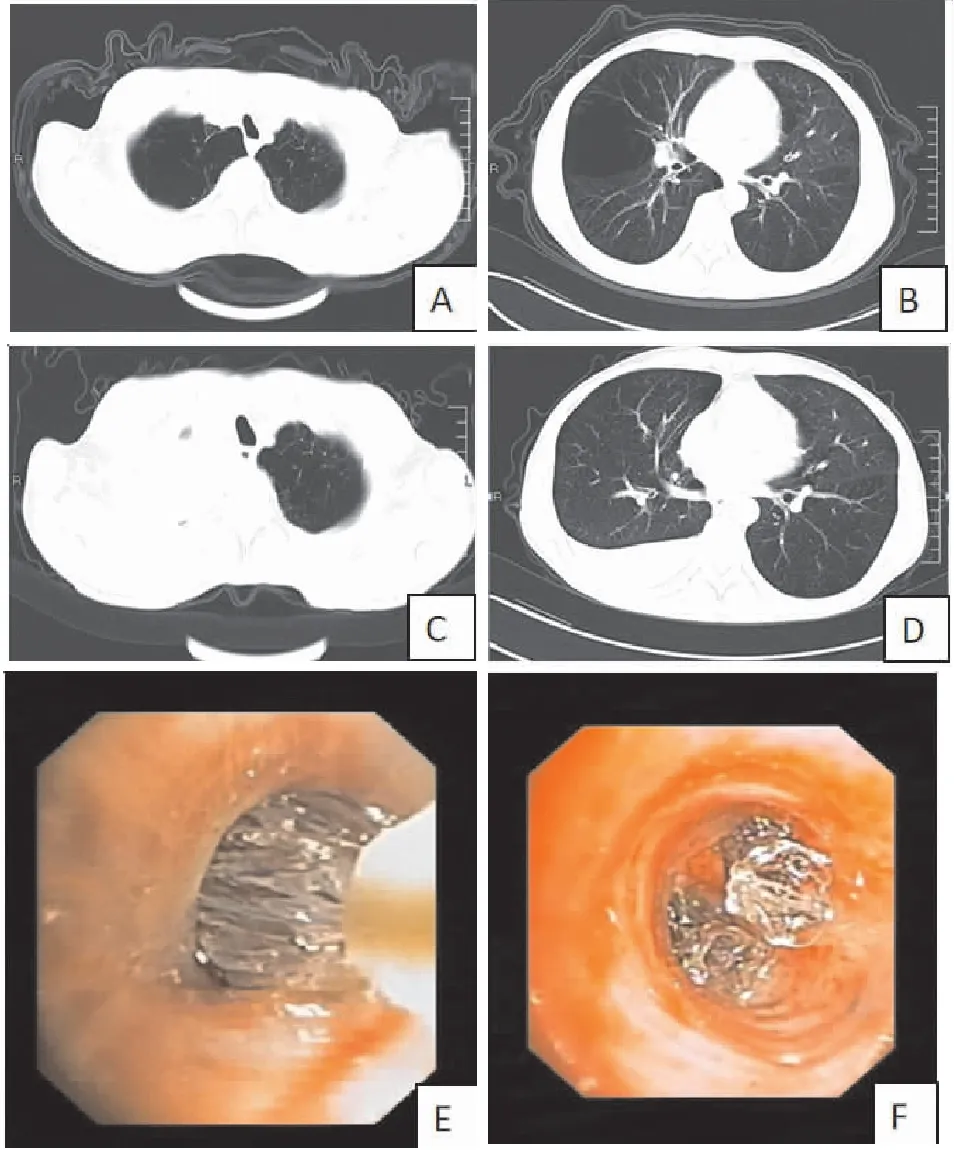
图5 置入EBV瓣膜及术后胸腔积液、肺不张
在这项真实世界研究结果中,随访12个月时间,55%的EBV受试者和25%的SOC受试者的FEV1较基线改善率≥15%,差异有统计学意义(P<0.001)。与既往RCT研究结果相似,真实世界研究中Zephyr EBV肺减容术同样改善了无旁路通气的重度肺气肿患者的肺功能。
BLVR的成功率在很大程度上依赖于无侧支通气(CV)患者的选择。在选择合适的受试者方面,该研究使用以下两种方法联合评估:(1)高分辨率定量计算机断层扫描(QCT)的视觉分析,以评估严重过度膨胀的肺气肿区域;(2)基于Chartis系统评估旁路通气。相关研究[13,20-21]表明,将这两种方法结合起来可以提高EBV患者获益率。
在这项研究中同样发现,与基线相比,Zephyr EBV治疗可以改善患者FEV1、6-MWD和SGRQ评分,在术后30天、术后6月及1年内均有明显改善,差异有统计学意义(P<0.001)。慢阻肺患者的6-MWD随着时间的推移而下降,6分钟步行距离(6-MWD)可预测COPD患者的死亡率。本研究中EBV组从基线开始到随访1年时6-MWD绝对值平均增加了129.34米,而SOC组6-MWD同期下降25.30米,与NETT研究[22]发现未经治疗的对照组患者在1年时6-MWD下降了40米相似。
在这项研究中还评估了EBV治疗的近期及远期风险。在近期治疗期间与EBV手术相关的主要显著副作用是胸腔积液、肺不张、气胸。术后引起胸腔积液的报道并不常见,但是该项研究中显示出较高的比率(20%),胸腔积液平均持续时间45天,以少-中量胸腔积液为主。术后胸腔积液患者的FEV1、6-MWD和St.George评分较非胸腔积液患者显著改善差异具有统计学意义(P<0.05),与既往研究结果相似[23]。
本项研究中观察到出现胸腔积液的患者通常伴有肺不张,推测术后出现胸腔积液可能与活瓣置入后靶肺不张减少了对肺血管床及左心房的压迫,毛细血管扩张、胸腔内压力变小,进而降低了肺血管阻力,与肺循环灌注一过性增加有关。
相关研究[24]表明,机体发生严重肺气肿时肺组织过度通气会损害心脏收缩功能,同时伴随肺动脉压(PAP)增加,静脉回流受阻,进一步加重通气比例失调,导致呼吸困难明显,因此,从理论上讲,经支气管镜肺减容术对心肺循环及血流动力学也可能有积极的影响,表现为右心室收缩功能的改善,输出量的增多,同时由于肺血管阻力减低,毛细血管充盈或扩张,左心室前负荷减轻。这也很好地解释了术后出现胸腔积液的患者对经支气管肺减容术的治疗反应更佳,其肺功能及症状能改善更为明显。
这一研究发现提醒:可能需要关注经支气管镜活瓣减容术对心血管系统带来的有利影响,但相关结论需要进一步研究证实。
肺不张的原因可能是EBV置入后完全阻塞气道,支气管呈单向通气,只允许肺组织内气体呼出并阻止气体吸入,肺叶逐渐萎缩形成肺不张,术后出现肺不张患者的FEV1、6-MWD、圣乔治评分明显优于术后未发生肺不张的患者,差异具有统计学意义(P<0.05)。与相关类似发现术后出现肺不张的患者体现出更好的生存优势一致[15]。既往研究[25-26]表明,气胸的发生不会损害大多数患者的临床状态,并可能预示着瓣膜治疗后的更好的结果[27],特别是在气胸恢复后持续性肺不张的患者。该项研究中气胸并不是本研究中最常见的并发症。在长期的随访观察中还发现,与SOC组相比,EBV组长期随访时呼吸衰竭事件的发生率较低,慢性阻塞性肺病急性加重导致住院的趋势减少。
该研究评价了在真实世界中Zephyr EBV治疗中国无旁路通气的重度异质性肺气肿的有效性与安全性,显示出与既往国内外已发表的RCT研究相一致的结果,获得该治疗措施在较大范围人群中应用效果的评价证据。本研究以真实世界中国肺气肿患者为受试对象,具有普适性,但也存在一定的局限性。受纳入/排除标准限制,患者的入组率低。
综上所述,真实世界研究中,经支气镜置入Zephyr EBV治疗中国无旁路通气的重度异质性肺气肿患者,可显著改善术后12个月的肺功能、呼吸困难、活动耐受性和生活质量的同时不增加不良事件的发生。

