维持性血液透析患者心脏瓣膜钙化的评价及影响因素研究
张月倩
(天津市中医药研究院附属医院功能检查科,天津 300120)
维持性血液透析(maintenance hemodialysis,MHD)患者是心脏瓣膜钙化(cardiac valve calcification,CVC)的高发人群[1],其心血管钙化发生率比普通人群高5~10 倍[2,3],可显著增加心血管事件的发生率,威胁透析患者生命安全[4]。近期研究显示[5],多个心脏瓣膜钙化是MHD 患者病死率增高的独立危险因素。既往研究报道[5-8],MHD 患者发生CVC 的相关危险因素可能与年龄、透析龄、血钙、血磷、全段甲状旁腺激素(iPTH)水平等多种临床因素相关。但是关于MDH 患者CVC 钙化程度的确切危险因素尚无明确定论。基于此,本研究选取2019 年1 月-2021 年8 月在我院诊治的102 例伴CVC 的MHD患者临床资料,旨在进一步探讨MHD 患者不同CVC 钙化程度的影响因素,为临床提前预防、延缓发生CVC 及改善患者预后提供帮助,现报道如下。
1 资料与方法
1.1 一般资料 选择2019 年1 月-2021 年8 月于天津市中医药研究院附属医院行维持血液透析治疗的终末期肾病患者102 例作为研究对象,其中男59例,女43 例;年龄49~77 岁,平均年龄(61.93±6.67)岁。纳入标准:①均符合终末期肾病标准[9];②经超声心动图检查结果提示为CVC[10];③均接受规律血液透析(3 次/周,4 h/次)治疗至少3 个月以上;④年龄≥18 岁。排除标准:①甲状旁腺切除术后;②合并心力衰竭、风湿性心脏瓣膜病、瓣膜置换术后等严重心脏疾病;③合并恶性肿瘤、重度营养不良等病史者。本研究经我院伦理委员会审核批准,患者均知情同意并签署知情同意书。
1.2 方法 使用Philips EPIQ7C 超声诊断仪,S5-1 探头,频率为1.0~5.0 MHz。对患者行经胸超声心动图检查,多切面观察心脏瓣膜回声,以主动脉回声强度作为参照点,二尖瓣或主动脉瓣出现厚度>1 mm 的高回声定义为CVC[10]。采用半定量评分法[2,10]对CVC的严重程度进行评价,观测二尖瓣叶、主动脉瓣叶钙化个数以及是否伴二尖瓣环钙化。总分(0~6 分)=二尖瓣叶钙化个数(0~2 分)+主动脉瓣叶钙化个数(0~3 分)+二尖瓣瓣环钙化(无为0 分,有为1 分)。根据总分划分钙化严重等级并分组:轻度钙化组1~2分,中度钙化组3~4 分,重度钙化组5~6 分。
1.3 观察指标 比较3 组临床资料:性别、年龄、透析龄、高血压史、糖尿病史、吸烟史、体重指数(BMI)、血肌酐、尿素氮、总胆固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白、血清白蛋白、全段甲状旁腺激素(iPTH)、血清钙、血清磷及钙磷乘积,评估其与CVC分级的关系,分析所有入组患者的CVCs 与上述临床资料的相关性。以CVC 钙化程度分级为因变量(以轻度钙化=1,中度钙化=2,重度钙化=3 进行赋值),将单因素分析中有统计学意义的因素作为自变量(钙磷乘积为中介变量,不能纳入模型),行有序Logistic 回归分析CVC 的独立危险因素。
1.4 统计学方法 应用SPSS 25.0 统计学软件行数据分析。正态分布的计量资料以()表示,组间比较采用方差分析,非正态分布的计量资料以[M(P25,P75)]表示,组间比较采用Kruskal-Wallis 检验,组间两两比较均采用Bonferroni 法。计数资料以[n(%)]表示,组间比较采用χ2检验或Fisher 确切概率法。Spearman 相关性分析CVCs 与各参数间相关性,有序Logistic 回归分析探讨影响MHD 患者CVC 的独立危险因素。以P<0.05 为差异有统计学意义。
2 结果
2.1 3 组临床资料比较 102 例患者中轻度钙化组33 例,中度钙化组40 例,重度钙化组29 例;3 组透析龄、血钙、血磷、钙磷乘积比较,差异有统计学意义(P<0.05),其中,重度钙化组与轻度钙化组、中度钙化组的透析龄比较,差异有统计学意义(P<0.05),重度钙化组与轻度钙化组的血钙、血磷、钙磷乘积比较,差异有统计学意义(P<0.05)。3 组年龄、性别、BMI、糖尿病患病率、高血压患病率、吸烟史、血肌酐、尿素氮、总胆固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白、白蛋白、iPTH 比较,差异无统计学意义(P>0.05),见表1。
表1 3 组临床资料比较[,M(P25,P75)]

表1 3 组临床资料比较[,M(P25,P75)]
注:a 为F 值;b 为χ2 值;c 为H 值;“/”为Fisher 确切概率法;*为与轻度钙化组比较,P<0.05;#为与中度钙化组比较,P<0.05

表1(续)
2.2 MHD 患者临床特征与CVCs 的相关性 Spearman相关分析显示,MHD 患者的CVCs 与年龄、透析龄、iPTH、血钙、血磷、钙磷乘积均呈正相关(r=0.272、0.459、0.247、0.453、0.503、0.531,P=0.006、0.001、0.012、0.001、0.001、0.001),见图1。而CVCs 与性别、高血压史、糖尿病史、吸烟史、BMI、血肌酐、尿素氮、总胆固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白、血清白蛋白无关(P>0.05)。

图1 MHD 患者临床特征与CVCs 的相关性
2.3 MHD 患者发生CVC 的多因素回归分析 有序Logistic 回归分析显示,血磷水平为MHD 患者发生CVC 的独立危险因素(P<0.05),见表2。
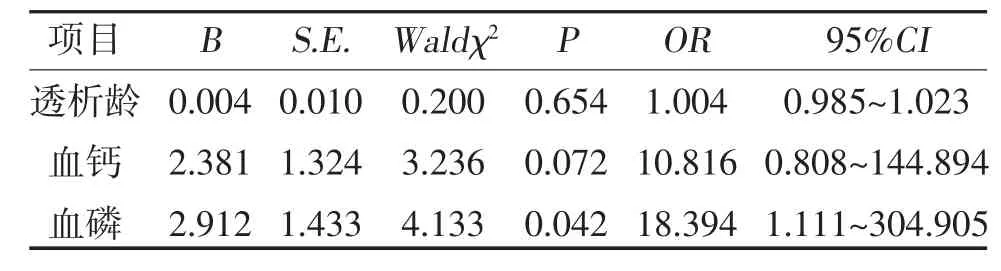
表2 MHD 患者发生CVC 程度多因素回归分析
3 讨论
CVC 在普通人群中的发生率为8%~12%,主要为伴随年龄增长而钙质沉积于瓣膜的一种退行性病变[11,12]。MHD 会提升CVC 的发病风险,据国内外统计[11,13],其发病率可高达31.3%~58.8%,是MHD 患者常见的相关并发症和重要死亡原因[5],故了解MHD 患者发生CVC 的影响因素对延长患者寿命具有重要意义。本研究发现,MHD 患者CVCs 与年龄、透析龄、血钙、血磷、iPTH、钙磷乘积呈正相关,提示这些因素可能也和钙化严重情况相关,且高磷水平是MHD 患者发生CVC 的独立危险因素。
本研究结果显示,重度钙化组与轻度钙化组血钙、血磷、钙磷乘积比较,差异有统计学意义(P<0.05),其中血磷水平为MHD 患者发生CVC 的独立危险因素。其发生机制可能与MHD 患者普遍存在矿物质和骨代谢紊乱相关[7]。随着肾脏功能的不断下降,磷的排泄清除减少,也使得MHD 患者常伴发高磷血症,高磷水平能诱导血管平滑肌细胞向成骨细胞转化,进而导致瓣膜、血管、软组织产生钙化[7]。血磷等矿物质代谢紊乱还可促使继发性甲状旁腺功能亢进症的发生,促进PTH 分泌,PTH 水平增高可增强破骨细胞活性,降低骨密度,增加血钙水平,加重CVC[2]。高iPTH 可导致高骨转运骨病,长期的高iPTH 水平可引起血管、心脏瓣膜及其它组织的转移性钙化[14],提示临床应注意及早诊治继发性甲状旁腺功能减退症。近期,还有报道从细胞分子水平对CVC 的机制进行了探讨并发现导致血管钙化的关键因子——血磷,其不仅介导异位钙盐沉积,还是刺激慢性肾病血管钙化的信号分子,可通过多种细胞分子信号通路诱导、启动心血管壁钙化[15]。磷可通过钠磷转运体-1 转运至细胞内,诱导生成凋亡小体,促进间充质细胞转化为成骨样细胞,促进CVC 的产生[16]。
本研究还发现,CVCs 与患者年龄、透析龄呈正相关,和既往研究相似[2],提示高龄、长透析龄的患者可能存在更严重的CVC。患有CVC 的MHD 患者常同时伴发动脉粥样硬化[17],提示高龄可通过增加动脉粥样硬化患病率而影响CVC 发病。国内有研究显示[18],可能由于长期透析对心脏瓣膜及血管的长期刺激与钙磷负荷增加有关,导致透析龄≥24 个月的MDH 患者发生CVC 的风险增加。同时,透析龄越久产生的血管透析通路反复失功能及透析不充分的风险增加,进一步加重钙磷代谢紊乱[15]。此外,近期国外一项多中心队列研究也显示在接受稳定维持性血液透析的患者中,其心血管疾病的发生随透析时间增加而增高,相应的死亡风险也明显增加,其原因与高血压、液体超载、贫血、尿毒症毒素、心肌纤维化等有关[19],也进一步提示临床应重视长透析龄患者的心血管情况。
和CVC 进展相关因素如血钙、血磷、iPTH、钙磷乘积均是临床中常见的监测指标,临床应定期关注患者相关指标的变化情况,结合患者年龄、透析龄开展临床工作。尤其注意控制患者血磷水平,注意限磷饮食,建议对合并血管钙化的高磷血症患者使用非含钙磷结合剂,不建议对持续存在高钙血症的高磷血症患者使用含钙磷结合剂[20]。遵医嘱服用活性维生素D 及磷结合剂,以控制钙、磷、iPTH 水平。
综上所述,高龄、较长透析龄、高钙、高磷、iPTH、钙磷乘积均与CVC 严重程度相关,其中高磷水平是MHD 患者CVC 的独立危险因素。临床应早期关注以上指标,结合患者年龄、透析龄开展工作,以提高患者的生存质量。

