中国智慧化血管健康全生命周期数字管理分级诊疗实践指南(2022第一次报告)
中国智慧化血管健康全生命周期数字管理分级诊疗实践指南编写组 中国医药教育协会血管医学专业委员会中国研究型医院学会移动医疗专业委员会 北京大学医学部血管健康研究中心 分子心血管学教育部重点实验室(北京大学) 北京大学医学部全科医学发展研究中心 北京大学医学部叙事医学研究中心 北京大学临床研究所心脏和血管健康研究中心 中日医学科技交流协会心脏和血管医学专业委员会 北京医学伦理学会临床研究分会 中国数学会医学数学专业委员会 中国老区建设促进会医药卫生委员会 中国卫生发展研究中心(北京大学) 成都医学院心脏和血管健康研究中心 中国图像图形学学会医学影像专业委员会
《中国心血管健康与疾病报告2021》显示,心血管疾病(cardiovascular disease, CVD)死亡占中国城乡居民总死亡原因的首位。该报告推算CVD现患人数为3.30亿,其中脑卒中1 300 万,冠心病(coronary heart disease, CHD)1 139万,下肢动脉疾病(lower extremity arterial disease,LEAD)4 530万,高血压2.45亿,CVD的发病率和死亡率高,住院费用上升[1]。随着深入践行CVD防治的主战场由医院转向社区的理念,互联网医疗和信息化智慧化模式的重要性愈加明显[2-7]。
CVD的基础为供应人体重要生命器官的血管发生了病理性改变,众多代谢异常的危险因素导致进行性的动脉血管系统损伤,最终引发血管事件,包括急性心肌梗死、脑卒中和外周血管疾病等[8-9]。中国CVD临床诊疗技术及手段已有明显进步,但CVD流行趋势未得到有效遏制。当前中国CVD防控方面存在的主要问题:(1)重治轻防导致患者越治越多,医疗费用越来越高;(2)以“病人、病房、药房”为中心,“预防为主”“关口前移”和“重心下移”的方针长期得不到有效落实;(3)临床诊治技术水平与预防方面的差距大;(4)公众对CVD的知晓率以及CVD的治疗率和治疗达标率仍很低;(5)CVD危险因素综合干预与个性化健康管理还未普遍开展。
血管医学专业学科是以血管健康(vascular health,VH)为中心,基于全身VH的整体观理念,将人的血管树作为一个整体,包括心脏和血管疾病的早期发现,内外科、介入与中西医结合综合干预治疗、康复和终身VH管理等方面,弥补了传统以心脏和大脑等器官分科对于全身血管疾病综合防治的局限性[10-12]。
2004年中国开始提出并推广“血管病变早期检测系统”的方法学概念,即将超声评估颈动脉内-中膜厚度(carotid intima-media thickness,CIMT)、脉搏波传导速度(pulse wave velocity,PWV)和心踝血管指数(cardio-ankle vascular index,CAVI)评价大动脉僵硬度,踝臂指数(ankle brachial index,ABI)评价LEAD等状况进行综合考虑,从结构和功能方面评价全身VH状况,并于2005年制订了国际上第一个血管领域的评估指南——《中国血管病变早期检测技术应用指南》,2011年和2018年进行了第二次和第三次更新[13-16]。从2010年开始在医学院校中开设血管医学课程,推动了血管医学学科的规范化发展[17]。VH管理模式的推广应用和分级诊疗实践指南的制订是助力全生命周期VH管理的有力保障[18-20]。
国际上目前存在多个针对预测CVD风险评分系统开展的研究,包括Framingham风险评分系统研究、ARIC研究、SCORE研究和Reynolds风险评分系统研究等,然而每个评分系统都有其局限性。2015年新的全生命周期VH管理的VH分级模式,即北京血管健康分级(Beijing Vascular Health Stratification,BVHS)[21-22](表1和图1)主要针对血管功能和结构综合评价。

表1 BVHS
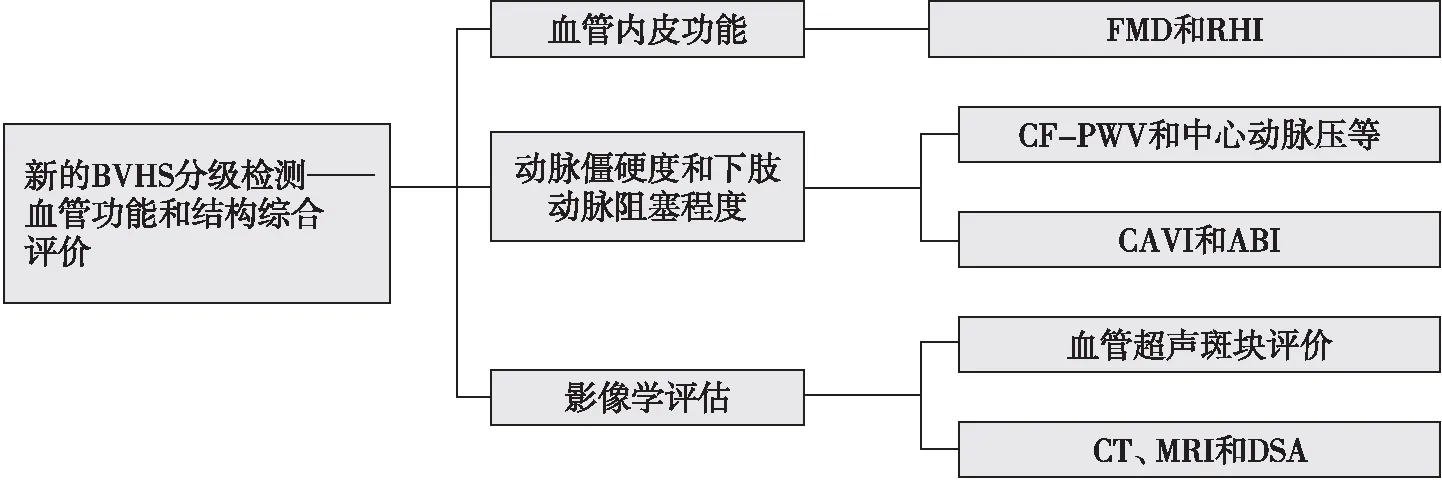
注:FMD,血流介导的血管舒张功能;RHI,反应性充血指数;CF-PWV,颈-股动脉脉搏波传导速度;MRI,磁共振成像;DSA,数字减影血管造影。
国外相关的心血管风险评分系统大多应用传统的危险因素分级。BVHS在传统的危险因素基础上,叠加了血管结构性和功能性评价指标,包括对血管内皮功能和动脉僵硬度的无创测定。应用BVHS法评价其对心血管事件的评估和预测价值,对不同分级标准的人群进行个体化干预,预防主要不良心脏和血管事件的发生,大样本初步验证结果为BVHS标准优于传统危险因素对CVD的预测价值[23-24]。BVHS标准从血管功能和结构方面整合,综合评估全身血管床,早期无创检出亚临床血管性病变,早期干预,终身进行VH管理,从而降低CVD的发病率和死亡率(图2和图3)。
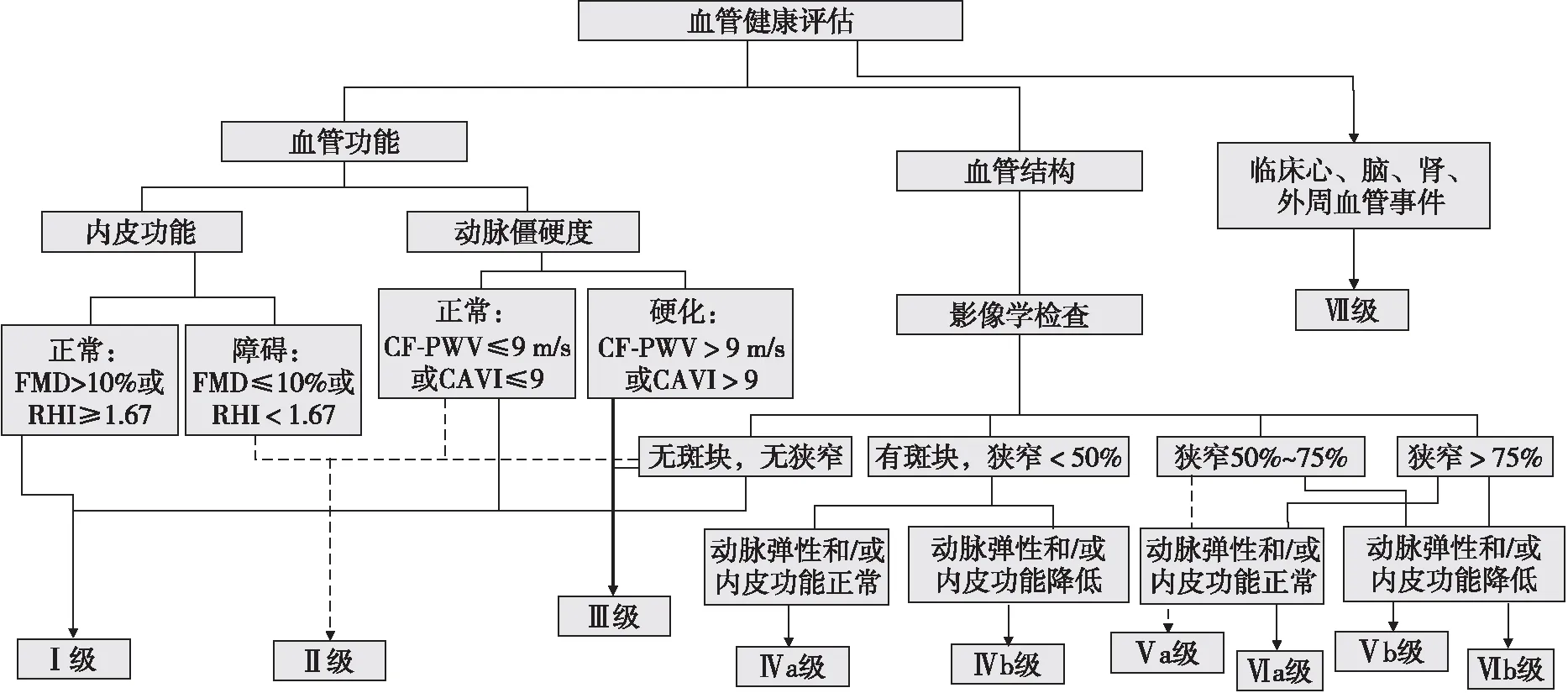
注:FMD,血流介导的血管舒张功能;RHI,反应性充血指数;CF-PWV,颈-股动脉脉搏波传导速度。
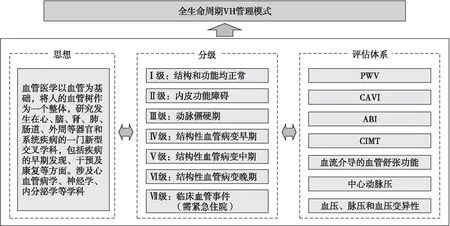
图3 全生命周期VH管理模式
CVD危险因素的管理可有效降低CVD的总体风险。全人群应进行动脉粥样硬化性心血管病(atherosclerotic cardiovascular disease,ASCVD)风险评估,保持健康的生活方式。CVD风险评估模型的开发,可追溯至Framingham心脏研究最早提出的危险因素的概念,欧洲的系统性冠状动脉风险评估模型、英国的Q-风险模型,以及针对ASCVD 风险评估的多队列合并方程模型,均为欧美国家主要的CVD 10年风险评估模型。中国ASCVD风险预测(Prediction for ASCVD Risk in China, China-PAR)研究新近随访的大样本队列数据,建立了用于CVD 10年风险和终生风险评估的China-PAR模型,并提出了适合国人的风险分层标准。推荐中国CVD 10年风险和终生风险评估,采用中国最新的 China-PAR 模型和BVHS分级标准,制订适合中国的VH分级管理指南,指导三级医院、社区卫生服务中心和家庭医生围绕VH全生命周期管理预防CVD,对整体降低中国CVD风险意义重大[25-27]。
【推荐意见1】建立中国基于BVHS标准的血管医学临床实践,有助于CVD预防、治疗和康复一体化。全生命周期VH分级管理模式对预防CVD是必要和可行的。
1 中国VH管理路径和服务模式
VH的管理核心在于早期无创检查筛出亚临床血管病变,通过控制危险因素改善血管功能,预防CVD的发生,最终降低致死致残的心血管事件。对不同血管危险组进行分级管理,也可以节约医疗资源,减轻日益加重的CVD负担。依托世界卫生组织高血压防治“首钢模式”的实践经验探索了“首钢血管健康管理模式”,即三级医院与社区医疗服务的一体化机制,可对CVD实施全程管理。通过紧密型医联体的信息系统和嵌入“基于人工智能的心脑血管疾病智能诊疗”系统实现VH的全流程管理。为临床医师提供CVD的智能协同辅助诊疗功能并应用到社区卫生服务中心,可大大提高全科医师的临床诊疗技能。以“血管健康终身管理”为宗旨的血管医学中心,集VH社区管理、血管病变早期检测和逆转、血管病变介入和手术治疗为一体,三级医院与社区结合的防、诊、治、康复一体化的全生命周期的VH管理模式,实践中西医结合的血管疾病早期预防和康复策略,形成全新的“首钢血管健康管理模式”。社区卫生服务中心与三级医院血管医学中心联合进行VH管理,以国家基本公共卫生服务项目为支点,对辖区内居民进行管理并实施双向转诊,早期血管疾病人群得到早发现和早治疗。社区卫生服务中心还充分利用中医药在预防中的优势,对辖区居民给予针对性的中医药保健指导。对于医院回转到社区卫生服务中心的CVD后遗症患者,又能给予积极的社区慢性病管理和中医康复治疗。通过以三级医院VH终身管理为龙头,再充分发挥与社区医院全科医疗相融合的优势,不仅对CVD患者进行管理,更使得高风险人群被早期发现,实现了中西医结合的血管疾病早期预防。秉承中医未病先防的理念,各级医院成立治未病科,不断地探索治未病的服务模式和临床路径,建立VH管理临床路径和服务模式。
1.1 成立信息化支撑的VH管理路径团队组织
成立VH管理路径团队组织、VH管理路径管理小组和知名专家工作室,可采取信息化支撑的三级医院、社区和家庭医师参与的全覆盖基层分级管理服务模式,医院的主要职责是进行VH管理路径的制订和评价,为实施VH管理路径提供保障,拟订VH管理路径技术线路,确定VH管理路径评价指标及管理计划,社区和家庭医师基层组织实施VH具体管理路径。
1.2 VH管理路径制订的方法
确定VH管理路径的基本框架和基本要素:进行基础信息的收集与分析,归纳常见VH问题,根据血管病变管理指南的内容结合循证收集的内容,初步确定常见VH问题管理路径的基本要素及程序。确定VH管理路径相配套的评估标准及评估模型:如流程图、纳入标准、排除标准、评估模型及变异分析等。制订标准化程序管理系统:依据VH问题发展与变化,制订出基本常规的管理要素;标准化的程序与VH管理路径的内容相对应。制订标准化的随访及VH管理系统并进一步数字化和智能化:根据血管疾病的预防、治疗及康复情况,制定程序化的随访及管理内容,并确定具体时间及目标。确定科学的评估系统:综合专家咨询及VH管理路径制定小组的意见,制订VH质量评估指标体系,以监控医疗管理质量。具体指标应包括VH管理指标、效果效益指标和服务满意度指标。
2 VH评价内容
VH的评价指标依据《中国血管健康评估系统应用指南 (2018第三次报告)》[28]和《北京大学血管医学临床诊疗常规》[29]中提出的用于VH评估和血管病变早期综合评价的指标。
2.1 血管内皮功能评估
冠状动脉内皮功能评估是应用冠状动脉造影方法的有创手段,向冠状动脉内注射乙酰胆碱等药物诱导冠状动脉血管收缩来进行内皮功能检测的金标准。通过超声检测肱动脉血流介导的血管舒张功能(flow-mediated dilation,FMD)是最有效的无创评估内皮功能的方法,正常值为FMD>10%[30]。反应性充血指数(reactive hyperemia index,RHI)检测反映的是全身小血管的微循环功能和内皮功能[31-32]。内皮功能实验室指标是反映内皮功能的特定生物标志物[33]。
2.2 脉压
脉压增大是反映大动脉僵硬度的重要指标。
2.3 超声技术评估动脉结构和功能异常
全面筛查颈部血管彩超是全身动脉粥样硬化早期诊断最重要的依据。其中CIMT与CVD关系密切,高于该年龄段正常值则被判定为内-中膜增厚[34-36]。动脉硬化斑块判定标准:血管纵行扫描和横断面扫描时均可见该位置存在突入管腔的回声结构,或突入管腔的血流异常缺损,或局部CIMT超过临近内-中膜厚度的50%。常规锁骨下动脉检测能有效提高早期动脉粥样硬化的发现率,很大程度上帮助了早期动脉粥样硬化的诊断。腹主动脉、肾动脉和下肢动脉超声也可检测其狭窄和闭塞程度。
2.4 动脉硬化的评估
动脉僵硬度主要取决于大动脉的功能状态,是CVD进展的危险因素及全因死亡的独立预测因子。动脉硬化检测可通过无创动脉硬化检测仪器进行指标检测,易于在社区医疗机构进行普查。PWV是动脉僵硬度的常用评估指标。其中颈-股动脉脉搏波传导速度(carotid-femoral PWV,CF-PWV)检测目前被认为是大动脉僵硬度评估的金标准。一般正常值:CF-PWV≤9 m/s,踝-肱PWV≤14 m/s[37]。CAVI检测是一项来源于僵硬度系数β的新的动脉僵硬度评估指标,与动脉僵硬度和顺应性有关。CAVI是一项反映VH的指标,与高血压、糖尿病、代谢综合征及血脂紊乱患者的动脉损伤有关[37-42]。中心动脉压可通过有创性的心导管检测和无创性的桡动脉或颈动脉张力检测得到,反映大动脉的僵硬度,中心动脉压能预测老年人群的心血管事件。
2.5 ABI检测
静息ABI正常或达低限以及临床怀疑LEAD的患者需测量运动后ABI。无论是否有LEAD症状或其他心血管危险因素,ABI≤0.9或≥1.3者都应被视作心血管事件或死亡风险增高。一般的动脉硬化检测仪都可测量CAVI和ABI这两个指标,建议基层医院有条件可购置相关设备,丰富血管硬化的检查手段。
2.6 桡动脉脉搏波分析
桡动脉脉搏波检测和分析可测定主动脉中心动脉压、压力波增强指数、大动脉和小动脉弹性,上述指标均可反映全身血管的顺应性。
2.7 冠状动脉钙化积分
冠状动脉CT检查冠状动脉钙化的位置和范围,冠状动脉钙化积分可评估冠状动脉钙化程度。
2.8 24小时动态血压和动态心电图监测
24小时动态血压和动态心电图监测与动脉功能指标有关,血压变异性等指标能预测未来心血管事件[43-45]。动态心电图可连续记录24 h的心电图变化,包括心率、心律分析、ST-T节段分析以及心率变异性分析。基层医院可配备动态心电图和动态血压监测,为必要人群开展检查工作。报告可独立诊断,也可借助互联网以及上级医院远程协助诊断。
2.9 生物标志物及其检测
常见的生物标志物包括血脂、血糖、同型半胱氨酸、超敏C反应蛋白、尿酸、脑钠肽、D-二聚体和糖化血红蛋白等。高血压、糖尿病、CHD和LEAD患者的CAVI水平较高,且与血脂水平、同型半胱氨酸、超敏C反应蛋白、尿酸和脑钠肽水平有关[46-47]。
对于无CVD人群,应用超敏C反应蛋白或纤维蛋白原来评估风险有助于心血管事件的预防。除传统的危险因素外,还可通过家族史、糖化血红蛋白及微量白蛋白尿来进行CHD的风险预测[48]。血管性疾病相关生物标志物可综合评估VH情况。
2.10 基因遗传学评估
遗传学和基因检测有助于了解机体的VH遗传风险。
【推荐意见2】VH评价的结构性和功能性指标、管理指标、效果效益指标、患者服务满意度指标和血管性疾病相关生物标志物应整体作为VH维护的内容进行管理。
3 三级医院-社区-家庭的VH评价
3.1 VH全生命周期管理要求
3.1.1 组建管理团队(专-全结合)
对患者实行 “专-全结合”管理,稳定的VH相关慢性疾病由社区家庭医生团队直接解决,急性和疑难情况由社区家庭医生推荐、介绍以及转诊至三级医疗机构专科-家庭医生团队共同处理。经专科团队诊治稳定后的患者,需回到社区并由家庭医生为其协调安排康复和居家护理并且有居民委员会、家庭保健员和社区志愿者服务等参与,从而提供全程一体化连续服务,以实现全科、专科以及其他机构的分工协作[49]。
3.1.2 基本保障
专业技术人员、信息化保障以及设备设施和药品的保障。
3.1.3 信息化系统支撑
构建“互联网+社区卫生健康管理服务”应用模块: 应包含智能化VH慢性病管理系统、社区人体生理参数远程监测系统 、中医药健康管理服务系统、双向转诊系统、移动终端健康服务系统和健康门户网站等。以社区卫生服务机构内部居民健康档案和诊疗服务信息为核心,通过连接信息采集、健康风险评估、健康干预和动态跟踪反馈等各环节,促使居民变被动接受健康服务为主动参与自我VH管理, 将健康管理从社区卫生服务机构延伸到居民家里,实现全方位及个性化的社区健康管理服务。
3.2 VH全生命周期管理流程
VH的管理需要社区卫生服务中心、三级专科门诊及三级专科病房之间的密切配合,全科医师及专科医师对各危险层级血管疾病患者进行血管危险因素的整体评估,实现VH全生命周期的管理(图4)。
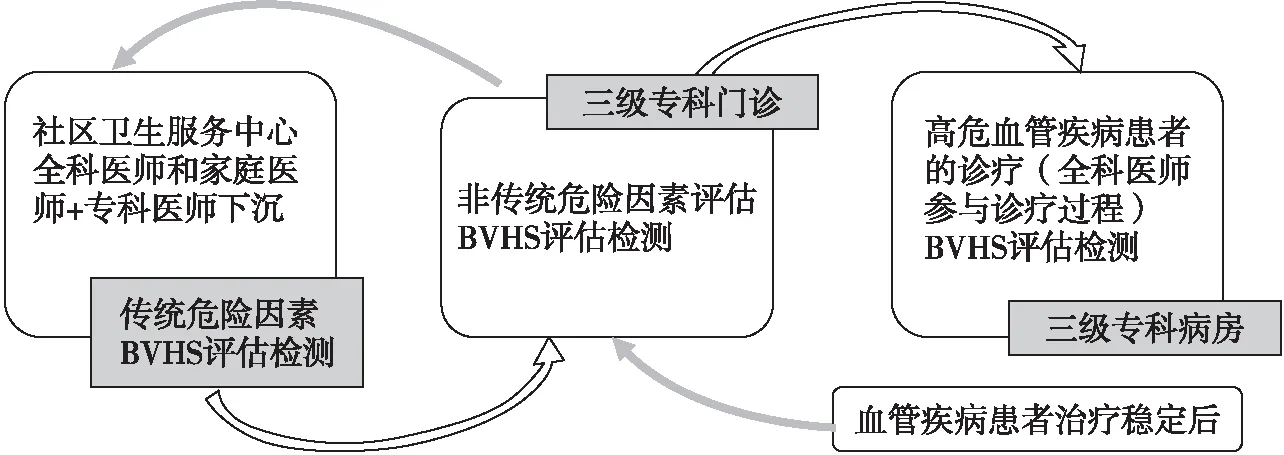
图4 BVHS指导的全生命周期VH分级管理流程
3.2.1 血管疾病健康筛查
社区卫生服务中心进行全人群及大规模筛查。
3.2.2 诊断
诊断标准依据BVHS,并进行分级管理。
3.2.3 治疗
BVHS分级下的人群接受健康生活方式指导和中西医药物治疗。
3.2.4 转诊
BVHS高危人群由社区卫生服务中心全科转至三级血管医学专科治疗,稳定后下转至社区卫生服务中心。
3.2.5 随访管理
随访管理包括频次和内容,如干预策略、中西医结合、康复、心理及健康生活方式调整和评估。依据为国家基本公共卫生服务规范(第三版)。
3.2.5.1 随访评估:对于纳入社区慢性病管理(高血压、2型糖尿病、CHD和脑卒中)患者,每年要提供至少 4 次面对面VH评估随访。 包括:评估是否存在危急情况,或存在不能处理的其他疾病时,需在处理后紧急转诊;测量体重及心率,计算体重指数,了解疾病情况和生活方式,了解患者服药情况。
3.2.5.2 分类干预:无新发并发症或原有并发症无加重的患者预约下一次VH随访时间。第一次出现血压和血糖等控制不满意,或出现药物不良反应的患者,结合其服药依从性,必要时增加现用药物剂量,以及更换或增加不同类药物,2周内随访。 对连续两次出现血压和血糖等控制不满意或药物不良反应难以控制,以及出现新的VH并发症或原有并发症加重的患者,建议其转诊到上级医院专科,2 周内主动随访转诊情况。对所有患者进行有针对性的VH教育,与患者一起制定生活方式改进目标,并在下一次随访时评估进展,告知患者出现哪些异常时应立即就诊。
3.2.5.3 健康体检:每年至少进行 1 次较全面的VH检查,可与随访相结合。每3~6个月应检查血脂、同型半胱氨酸、超敏C反应蛋白、尿酸、D-二聚体、纤维蛋白原、糖化血红蛋白、微量白蛋白尿和BVHS,综合评估VH状况。
3.3 三级医院工作范畴
VH评价指标内容:除了血管有创和无创高端影像学检查指标外,重点甄别非传统VH危险因素,如睡眠障碍、精神心理障碍、内皮功能障碍、男性勃起功能障碍、免疫炎症状态、口腔慢性炎症和运动风险等[50]。制订个体化的血管疾病药物、手术和康复管理方案并进行住院或门诊专科诊疗工作。
3.4 社区卫生服务中心范畴
专家下沉社区与全科医师和家庭医师会诊患者,全科医师和家庭医师到三级医院专科参加教学查房,建立专家工作室云平台,按照高血压、糖尿病和CHD慢性病管理的指标要求,远程进行基于BVHS的VH评估。
3.5 实施VH管理路径的步骤
3.5.1 筛选血管异常人群及健康教育
筛选全科医疗管理对象,选取常见VH危险人群,如高血压、高血糖及高血脂等,重点关注CHD和脑卒中等确诊血管疾病人群,对干预管理组进行系统健康教育,主要包括行为指导、心理疏导、生活方式指导、干预指导和医疗指导等。
3.5.2 VH全面评估
基线评估:采用健康情况量表调查生活行为情况(采用问卷调查),收集个人基本信息,同时进行系统全面的体格检查,检测相关指标等,收集资料进行初期健康评估。
开展的VH评估检查手段:CVD代谢异常的评估和VH监测评估,颈动脉超声测量CIMT,下肢动脉超声,ABI、CAVI和CF-PWV的检测 。
综合血管风险评估方法:在个人健康评估基础上进行健康行为方式评估与CVD风险评估分析,可选用的评估方法和模型如下。
3.5.2.1 China-PAR风险评估:该模型将评估对象分为10年风险低危、中危及高危个体;对于 10年风险中、低危且年龄20~59岁的个体,进行CVD终生风险评估[51](图5)。
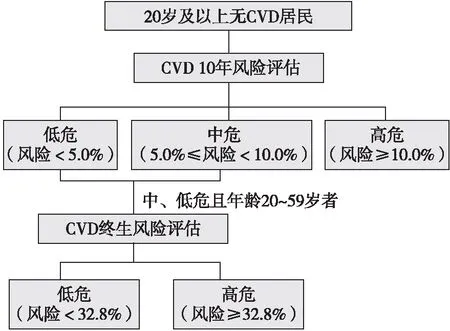
图5 20岁及以上居民CVD风险评估流程
3.5.2.2 VH评估及血管病变(血管事件再发)早期检测评估:推荐评估人群:(1)年满14周岁以上的人群即应开始VH状况评估;(2)有早发CVD家族史;(3)有长期头晕,活动后或静息状态下胸闷、心悸以及间歇性跛行等症状,尚未明确诊断者;(4)已被诊断存在CVD高危因素者;(5)血管疾病史明确者,评估治疗效果和预防血管事件再发。该血管评估参照BVHS[21]。
目前可尝试开展应用结合颈部血管彩超、双下肢动脉彩超、血管内皮功能FMD或RHI检测、CF-PWV和CAVI的综合评估。其中,FMD检测手段技术要求高,较难普及开展,RHI检测方便,易于推广。
3.5.2.3 CHD 10年发病危险度预测评估模型:缺血性心血管病事件作为终点进行VH管理,可采用信息化管理手段。VH风险分层评估项目可参考图6。
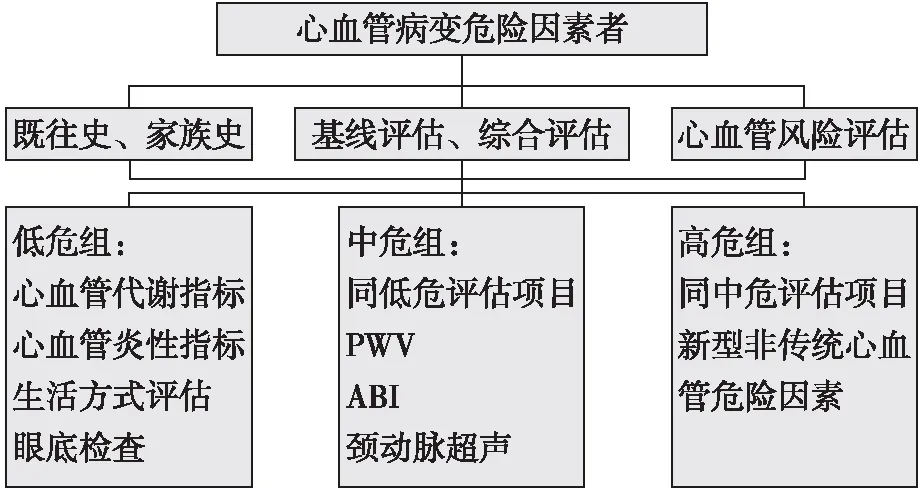
图6 VH风险分层评估项目
3.6 VH管理路径
实施VH管理干预程序:有目标、有计划、有措施、有跟踪以及有指导地进行个人健康的改善和促进。在一个综合程序化的管理平台下,进行干预管理和连续跟踪随访,包括评估分级、制定目标、确定随访管理的项目及时间(半月、每月、每季度和半年等)、生活方式干预管理以及VH问题连续干预管理,保证健康服务的连贯性,达到VH管理维护目的,实现生命质量的全面提高(图7)。
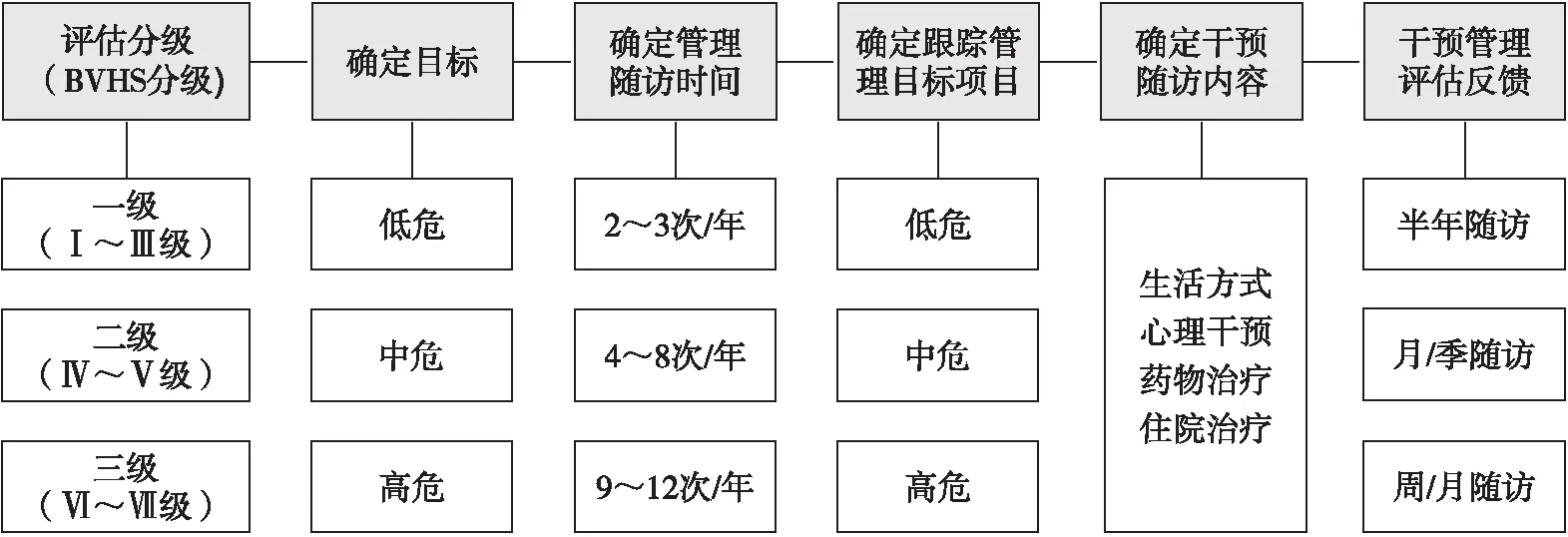
图7 VH主要干预管理路径
3.7 VH评估及变异分析和方法改进
在VH管理路径实施一定时间后,对路径实施后的结果与实施前的数据进行评价对照并加以分析,根据各项中期评估分析变异情况,结合某疾病管理目标,修正VH管理路径,进一步实施与再评价,使VH管理路径不断完善,促进全科医疗健康目标的实施。
【推荐意见3】建立专科医师和全科医师紧密结合的多学科团队,明确血管疾病管理目标,及时修正VH管理路径、实施与再评价,使全生命周期VH管理路径精准完善,分层管理VH危险因素,尤其是非传统危险因素。
4 VH管理延伸到家庭-专科医师与全科医师的配合团队
VH评价指标,比如物联网能实现的血压监测指标范围、血糖和健步走步数等[52]。通过社区卫生服务机构网络架构的延伸,包括全科医师和健康服务人员,借助远程监测仪器互联互通,实现数据的远程实时通讯,进而实现以院内健康档案数据为主线的一体化协同服务管理目标。远程监测应用系统的搭建,可让居民在家进行自我健康监测,通过院内院外数据的协同分析,更加精准地掌握健康指标控制情况,便于为其实施精细化健康管理。
建立三级医院的专科医师-家庭医师团队,与社区卫生服务中心的家庭医师团队相融合,并为患者提供“组团式”签约服务,三级医院的专科医师-家庭医师团队提供的VH服务主要以心脏和血管医学专科诊疗为主,而社区卫生服务中心的家庭医师团队主要为签约患者提供血管疾病慢性病管理、社区康复以及延伸家庭的健康服务。对于血管疾病患者的健康教育、物联网诊疗、线下或线上问诊等服务,专科医师与全科医师可共同完成。专科医师可在社区卫生服务中心开展专科心脏和VH管理示教门诊,全科医师也可定期参加三级医院的心脏和血管医学专业学科病区的教学查房,能让更多的签约患者真正感受到履约服务的真实性,并不断提升社区卫生服务中心全科医师的诊疗水平,为血管疾病患者提供更好的医疗保障和全生命周期健康管理。
4.1 规范三级医院、全科医师和家庭医师团队标准
三级医院的血管医学专科医师-家庭医师团队由“专科医师”和“护师”组成,专科医师要求中级以上职称,作为与居民患者签约的家庭医生;护师要求初级以上职称,作为三级医院专科医师-家庭医师团队的主要核心人员;再结合签约居民患者的实际情况可不断地加入其他专科医师,形成1+1+N的团队模式,共同为居民患者提供多学科会诊形式的履约服务。
4.2 制定三级医院个性化签约服务包,提供“菜单式”服务供居民选择
三级医院的血管医学专业专科医师-社区家庭医师团队为签约居民患者提供家庭医生签约服务包,服务包内容要结合居民患者的实际需求来定,同时服务包内的服务内容既要涵盖三级医院的专科诊疗服务,也要涵盖公共卫生服务部分。
【推荐意见4】三级医院与社区的全科及家庭医生团队为居民患者提供家庭医生签约服务包,服务包内容要结合居民围绕患者VH管理的实际需求来定,涵盖三级医院的专科诊疗服务和社区公共卫生服务。
5 VH综合维护策略
中西医结合、康复、心理和健康生活方式调整,传统与非传统VH危险因素共同管理和血管疾病的及时诊疗是全生命周期VH维护的主要内容。非传统心脏和VH危险因素包括内皮功能障碍、阻塞性睡眠呼吸暂停、口腔炎症、精神压力和运动风险等,需要中西医综合管理[53-55]。
建议所有人都应采用健康膳食和健康的生活方式。评估睡眠健康状况有助于促进心脏健康和VH。鼓励定期有氧运动以改善心脏和血管状态,认识动脉僵硬度的性别差异有利于降低女性CVD风险,女性生活方式、饮食情况和体力活动对动脉僵硬度的影响与男性不同[56-58]。
【推荐意见5】评估睡眠健康和精神心理状态状况有助于促进心脏健康和VH。鼓励定期有氧运动和合理膳食以改善心脏和血管状态。
6 运用信息技术支撑智慧化、互联网+助力全生命周期VH管理
VH管理路径需运用计算机信息技术进行整合,保障健康管理路径在分级诊疗实践中的智能化运用。全生命周期VH管理能有效地预防CVD[59]。VH管理可作为CVD防控的有效策略,社区信息化建设实现CVD医疗服务模式的创新并促进优质医疗资源下沉。随着移动互联网技术、可穿戴设备、大数据和云计算等现代信息技术的进步以及其在健康医疗领域的广泛应用,医疗信息化对优化医疗资源配置、创新医疗服务的内容与模式产生了重要影响。医院信息化平台的建立是以“首诊到社区、大病到医院、康复回社区”的政策和理念为导向,提供双向转诊、远程会诊和出院后随访等服务,实现医联体内上下级医院之间的互转。信息化平台的建立实现了医联体成员间的互联互通,通过构建优势互补、结构合理、功能完善和资源共享的卫生服务一体化合作模式,有效地整合了医疗卫生服务资源,实现了三级医院-社区-家庭的三级健康管理模式。信息全覆盖的模式联合BVHS系统实践了全程管理患者心血管健康的理念,智能化VH相关慢性病管理策略的实施对助力“健康中国 2030”战略、提高全民健康水平发挥了重要作用。以VH管理为抓手,可早期识别CVD危险人群,并使危险得到早期干预,更有助于改善危险因素,从而助力实现主要健康危险因素控制的目标[60-61]。人工智能对CVD风险预测及预后评价的价值方面的报道显示,人工智能通过各种运行算法涵盖更多且复杂的变量,显示了比传统公认的CVD风险分层评价系统更准确的预测率[62]。智慧化数字心脏和VH全生命周期管理模式助力分级诊疗实践(图8)。
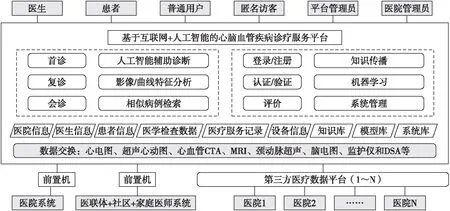
注:CTA,CT血管造影;MRI,磁共振成像;DSA,数字减影血管造影。
【推荐意见6】智慧化数字心脏与VH全生命周期管理,在实现分级诊疗实践中发挥重要作用。
7 展望
人类对CVD的管理策略已进入全新的时代,数字化和智慧医疗以及深度学习过程极大地改善了CVD的预防前景。基于传统危险因素、非传统危险因素、临床和实验室检测、影像资料、可穿戴设备、感应数据和生物组学,未来将重新构建今天的VH服务系统,患者将获得最大的效益,数字智慧健康之路将重塑CVD预防模式。依托信息化和智能化全生命周期VH管理是CVD防控可行的出路,未来通过人工智能、互联网以及新型的5G技术支持维护VH并最终降低CVD发病率,综合评估个体的VH分级,制订个体化中西医结合的预防、治疗和康复策略。VH的早期综合维护为慢性疾病的早期防治提供了新思路和新手段,助力实现“健康中国”的国家战略目标。
执笔专家:王宏宇 (北京大学医学部血管健康研究中心/分子心血管学教育部重点实验室/北京大学首钢医院血管医学中心、全科医学教研室),田爱红(北京市石景山区社区卫生服务管理中心),陈新(北京大学医学部血管健康研究中心/北京大学首钢医院医务处、全科医学教研室),贾鸿雁(北京市丰台区右安门社区卫生服务中心)
指南编写核心专家组成员(按姓氏笔画排序):李天润(北京大学第三医院介入血管外科),李国华(山东第一医科大学附属千佛山医院心内科),李建平(北京大学医学部血管健康研究中心/北京大学第一医院心内科),张瑞岩(上海交通大学医学院附属瑞金医院心内科),胡亚娟(北京市门头沟区中医院/北京市门头沟区妙峰山社区卫生服务中心),高跃(清华大学软件学院),崔兆强(复旦大学中山医院心内科),韩清华(山西医科大学第一医院心内科),蔡琳(成都市第三人民医院心内科)
指南编写专家组成员(按姓氏笔画排序):丁跃有(上海市徐汇区人民医院心脏监护中心),丁荣晶(北京大学人民医院心内科),马力(首都医科大学附属北京天坛医院全科医学科),马青变(北京大学第三医院急诊科),马玉良(北京大学人民医院心内科),王占成(上海市第八人民医院心血管内科),王增武(中国医学科学院阜外医院高血压中心),王军(北京市门头沟区医院心内科),王瑷萍(成都市新都区人民医院中医科),王吉云(首都医科大学附属北京同仁医院心脏中心),王宽婷(北京大学首钢医院风湿免疫科),王淑敏(北京大学第三医院超声医学科),王长谦(上海交通大学医学院附属第九人民医院心内科),郭瑾(北京市石景山区老山社区卫生服务中心),文芳(北京市西城区妇幼保健院内科),邓兵(上海中医药大学附属龙华医院心内科),邓诗武(成都市新都区人民医院心内科),申志敏(北京市鼓楼中医医院普通内科),田庄(北京协和医院心内科),史鸿燕(北京市石景山区老山社区卫生服务中心),丛洪良(天津市胸科医院心内科),司天梅(北京大学第六医院临床药理研究室),曲华清(北京大学国际医院心血管内科),任景怡(中日友好医院心血管内科),刘天虎(成都市郫都区人民医院心内科),刘金波(北京大学首钢医院血管医学中心),刘欢(北京大学首钢医院血管医学中心),刘刚(北京大学人民医院心外科),刘承云(华中科技大学同济医学院附属协和医院老年科),刘小慧(北京大学国际医院心内科),刘建龙(北京市积水潭医院血管外科),刘靖(北京大学人民医院高血压科),刘兵(北京医院心内科),刘津灵(北京大学首钢医院超声医学科),阮长武(上海中医药大学附属光华医院心内科),孙玉凤(北京大学首钢医院妇产科),孙刚(包头医学院第二附属医院心血管内科),孙秀芹(北京大学首钢医院内分泌科),杜大勇(中国人民解放军第305医院心血管内科),李军(中国中医研究院广安门医院心内科),李立宇(天津市第四中心医院呼吸内科),李田昌(中国人民解放军总医院第六医学中心心血管内科),李雷(清华大学华信医院血管外科),李伟(北京大学人民医院血管外科),李瑞杰(北京市第一中西医结合医院心内科),李永锦(北京市朝阳区劲松社区卫生服务中心),李静(首都医科大学附属宣武医院心内科),李朝军(上海交通大学医学院附属第一人民医院嘉定分院),杨娅(首都医科大学附属安贞医院超声医学科),杨敏(北京大学第一医院介入血管外科),杨进刚(中国医学科学院阜外医院心血管内科),杨晓玲(河北张家口宣化区医院内科),杨德业(杭州师范大学附属医院心脏中心),杨冬立(北京市房山区卫生健康委员会),吴彦(北京大学人民医院心血管内科),何晓莽(北京市石景山区金顶街社区卫生服务中心),余强(湖南株洲凯德心血管病医院血管医学科),余浩(北京大学首钢医院信息中心),宋现涛(首都医科大学附属北京安贞医院心内科),张宏林(北京市石景山区古城社区卫生服务中心),张学民(北京大学人民医院血管外科),张学武(北京大学人民医院风湿免疫科),张存泰(华中科技大学同济医学院附属同济医院老年科),张瑞岩(上海交通大学医学院附属瑞金医院心内科),张凤如(上海交通大学医学院附属瑞金医院老年科),陈志恒(中南大学湘雅三医院健康管理中心),陈生龙(北京大学人民医院心外科),陈琦玲(北京大学人民医院心内科),陈牧雷(首都医科大学附属朝阳医院心内科),范振兴(首都医科大学附属北京宣武医院心血管内科),罗华(北京大学深圳医院重症医学科),罗建方(广东省人民医院心脏内科),郑朝阳(广东省中医院珠海医院心内科),赵霞(北京市石景山医院心血管内科),赵清(上海交通大学医学院附属第六人民医院心内科),胡守奎(北京大学首钢医院检验科),钟久昌(首都医科大学附属朝阳医院心内科),段儒(山西大同市左云县医院神经内科),洪永强(福建省宁德市闽东医院超声医学科),祖凌云(北京大学第三医院心内科),骆雷鸣(中国人民解放军总医院心内科),袁振芳(北京大学第一医院内分泌科),格桑罗布(西藏自治区人民医院心血管内科),贾玫(北京大学人民医院检验科),徐进(北京大学中国卫生发展研究中心),凌云鹏(北京大学第三医院心脏外科),唐礼江(浙江医院心内科),陶婷(上海交通大学医学院附属瑞金医院老年科),黄榕翀(首都医科大学附属北京友谊医院心内科),傅瑜(北京大学第三医院神经内科),谭学君(贵阳市第三人民医院心血管内科),穆荣(北京大学第三医院风湿免疫科),穆琳(北京市石景山区苹果园社区卫生服务中心),戴秋艳(上海交通大学医学院附属第一人民医院)
指南编写学术秘书:蒋姗彤(北京大学首钢医院血管医学中心、全科医学教研室)
利益冲突所有作者均声明不存在利益冲突