负压治疗联合滴注冲洗对感染性伤口治疗效果的Meta分析
刘 妍,谢松林,罗思远,莫文娟,李 颖,胡小萍
(1.南华大学衡阳医学院护理学院,湖南 衡阳 421001; 2.南华大学附属南华医院,湖南 衡阳421001; 3.南华大学核科学技术学院,湖南 衡阳 421001)
伤口感染是细菌性病原体在伤口愈合的止血、炎症、增殖或重塑阶段中进入皮肤间隙,并在其中不断增殖、破坏而导致出现炎症性反应的过程[1]。急性伤口包括手术切口、烧伤、切割伤和擦伤等,慢性伤口则主要由糖尿病或免疫缺陷等潜在易感性疾病所致,包括下肢动静脉溃疡、手术切口长期不愈和糖尿病足等[2-3]。急慢性伤口均可能出现伤口感染,急性创伤性伤口感染的发生率为36%,慢性伤口感染的发生率可达78%[4-5]。感染性伤口的常规治疗方案包括全身或局部使用抗生素、伤口清创、切开引流、外科手术、负压伤口治疗(negative pressure wound therapy,NPWT)和敷料应用等[6]。其中NPWT能减轻伤口水肿并改善血液循环,但真空封闭环境下伤口处的氧浓度低且渗液难以流出,可能影响治疗效果。负压治疗联合滴注冲洗(negative pressure wound therapy with instillation,NPWTi)又称滴注式负压伤口治疗,是在冲洗溶液以滴注、灌注等形式充满伤口的同时进行负压治疗,以改善伤口微环境、控制局部感染并促进伤口愈合[7]的一种NPWT的改良技术。国内外虽有NPWTi治疗感染性伤口疗效对比的单个研究报道,但目前尚未有大型试验研究验证NPWTi的临床治疗效果。因此本研究旨在综合多个研究进行系统文献回顾,明确与NPWT相比,NPWTi对感染性伤口的治疗效果,并探究其滴注冲洗溶液的最佳方案,以期为感染性伤口的治疗与护理提供指导。
1 资料与方法
1.1 检索策略检索PubMed、Cochrane library、Web of Science、万方数据库、维普中文科技期刊数据库(VIP)、中国生物医学文献服务系统(SinoMed)自建库起至2022年5月关于NPWTi对急慢性感染性伤口治疗效果的临床对照试验。英文检索式为:(“negative pressure wound therap*” OR “therap*, negative-pressure wound” OR “wound therap*, negative-pressure” OR “topical negative-pressure therap*” OR “negative-pressure therap*, topical” OR “therap*, topical negative-pressure” OR “negative pressure dressings” OR “dressing*,negative-pressure” OR“vacuum assisted closure*” OR“closure*, vacuum-assisted” OR “NPWT”) AND (“instillation*, drug” OR “drug instillation*”) AND (“infect* wound” OR “wound infect*”);中文检索式为:(“负压”OR“负压伤口治疗”OR“负压引流”OR“真空辅助闭合”OR“真空封闭引流”) AND (“冲洗”OR“灌洗”OR“灌输”OR“滴注”OR“灌溉”) AND (“感染”OR“伤口感染”)。
1.2 文献纳入与排除标准纳入标准:①研究类型为多种急慢性感染性伤口治疗的临床对照试验。②研究对象为临床确诊为急慢性感染性伤口的患者。③对照组干预措施包括负压封闭引流治疗(包括使用标准的负压封闭引流装置或特定自制简易负压封闭引流装置);试验组干预措施为在对照组的基础上联合冲洗治疗(包括药物冲洗、滴注或灌洗,不限药物种类、冲洗时间和频率)。④主要结局指标为伤口闭合时间、伤口闭合率、细菌清除率、引流管堵管率。排除标准:①无法获取全文的文献;②研究数据不全的文献。
1.3 质量评价与资料提取将检索到的文献导入Endnote X9软件,由2名循证护理方向的研究者分别进行文献筛选并交叉核对,评估文献的一般情况和偏倚风险等,如遇分歧则咨询南华大学循证医学领域的专家。按Cochrane 5.1.0系统评价手册进行偏倚风险评估,将文献按A、B、C进行质量评价:A级表示发生偏倚可能性最小,完全满足质量评价标准;B级表示发生偏倚可能性中等,部分满足质量评价标准;C级表示发生偏倚可能性最大,完全不满足质量评价标准。文献提取的内容包括:第一作者、发表年份、发表国家、伤口类型、研究对象例数、对照组干预方法、试验组干预方法、冲洗溶液、其他治疗措施、主要结局指标。
1.4 统计学方法采用RevMan 5.4和R Studio 4.2.1进行统计分析。通过卡方检验和I2统计量判断异质性,如纳入研究间异质性较小(I2<50%,P>0.1),则采用固定效应模型;如纳入研究间异质性较大(I2≥50%,P<0.1),则采用随机效应模型,并进行亚组分析或敏感性分析以确认异质性来源。二分类变量采用比值比(odds ratio,OR)作为分析统计量;各文献测量方式及单位均一致的连续型变量采用均数差(mean deviation,MD)进行分析,否则采用标准化均数差(standardized mean difference,SMD)分析。计算各亚组的合并效应量和95%可信区间(confidence interval,CI),通过Z检验[8]计算两亚组合并效应量的差异。采用漏斗图评价纳入文献的发表偏倚情况。以P<0.05视为差异有统计学意义。
2 结果
2.1 文献检索及纳入情况从相关数据库初步检索到2 710篇文献,剔除1 929篇重复文献,阅读文题或摘要后初筛剔除727篇文献,阅读全文后剔除39篇文献,最终纳入15[9-23]篇文献。文献筛选流程见图1。
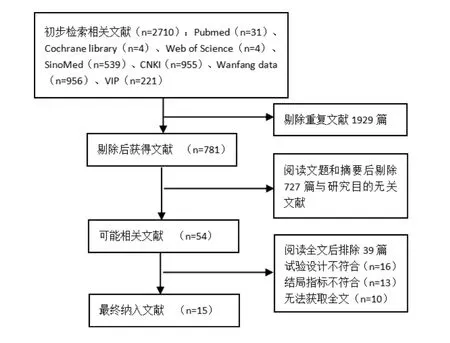
图1 文献筛选流程图
2.2 纳入文献的基本特征纳入中文文献9篇,非中文文献6篇,总样本量为996例(试验组共480例,对照组共516例)。纳入文献基本特征见表1。
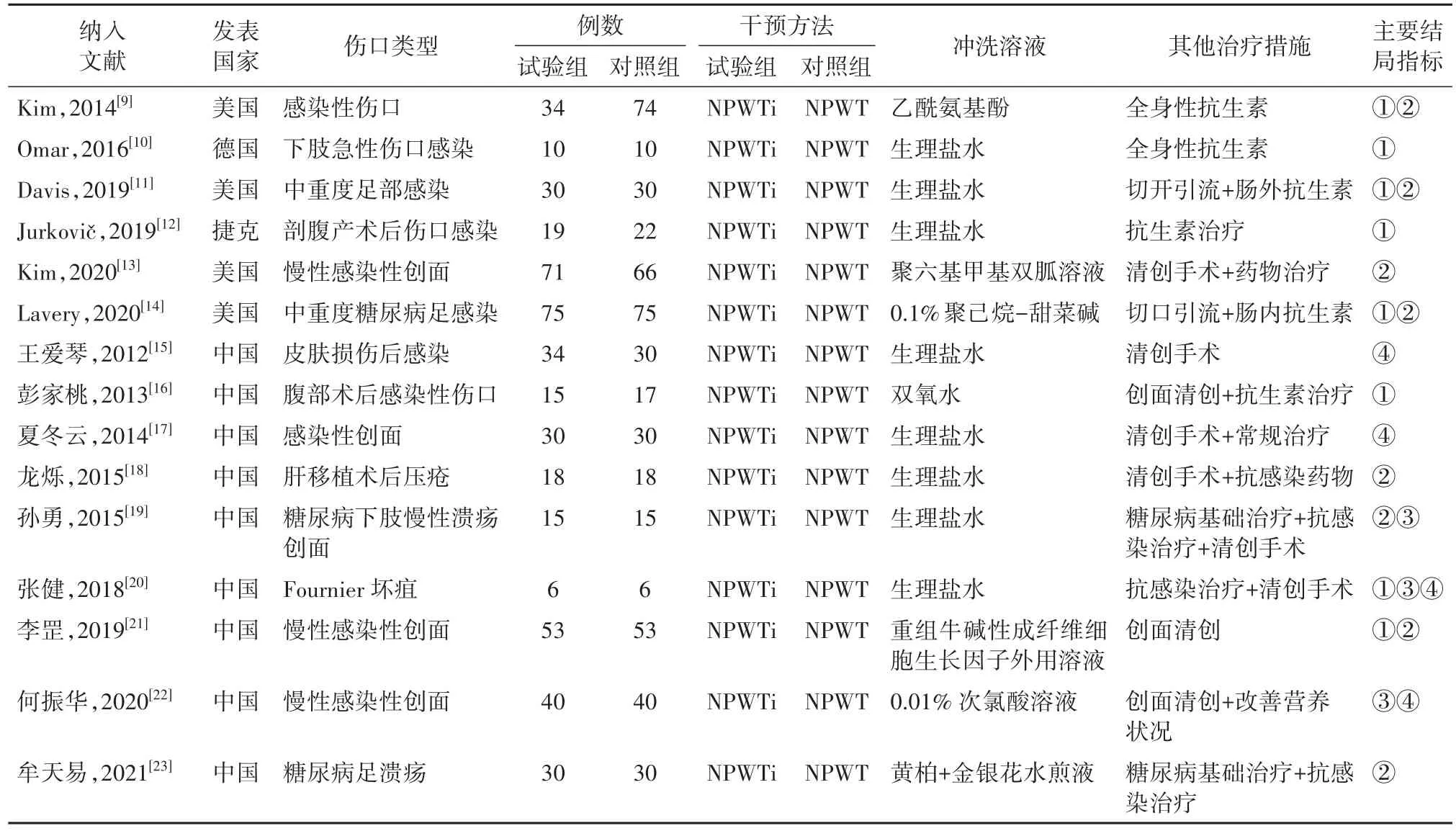
表1 纳入文献的基本特征
2.3 纳入文献的质量评价10篇文献[11-14,16-19,22-23]质量评级为B级,其余为C级。其中11篇文献[11-14,16-22]进行随机分组,6篇文献[11-14,20,22]详细介绍随机序列分配过程,4篇文献[11-14,22]报道分配隐藏情况,3篇文献[11-12,14]报道具体失访病例。15篇文献均未对研究者实施盲法,可能造成一定的偏倚,影响结果的可靠性。纳入文献的方法学质量评价见表2。
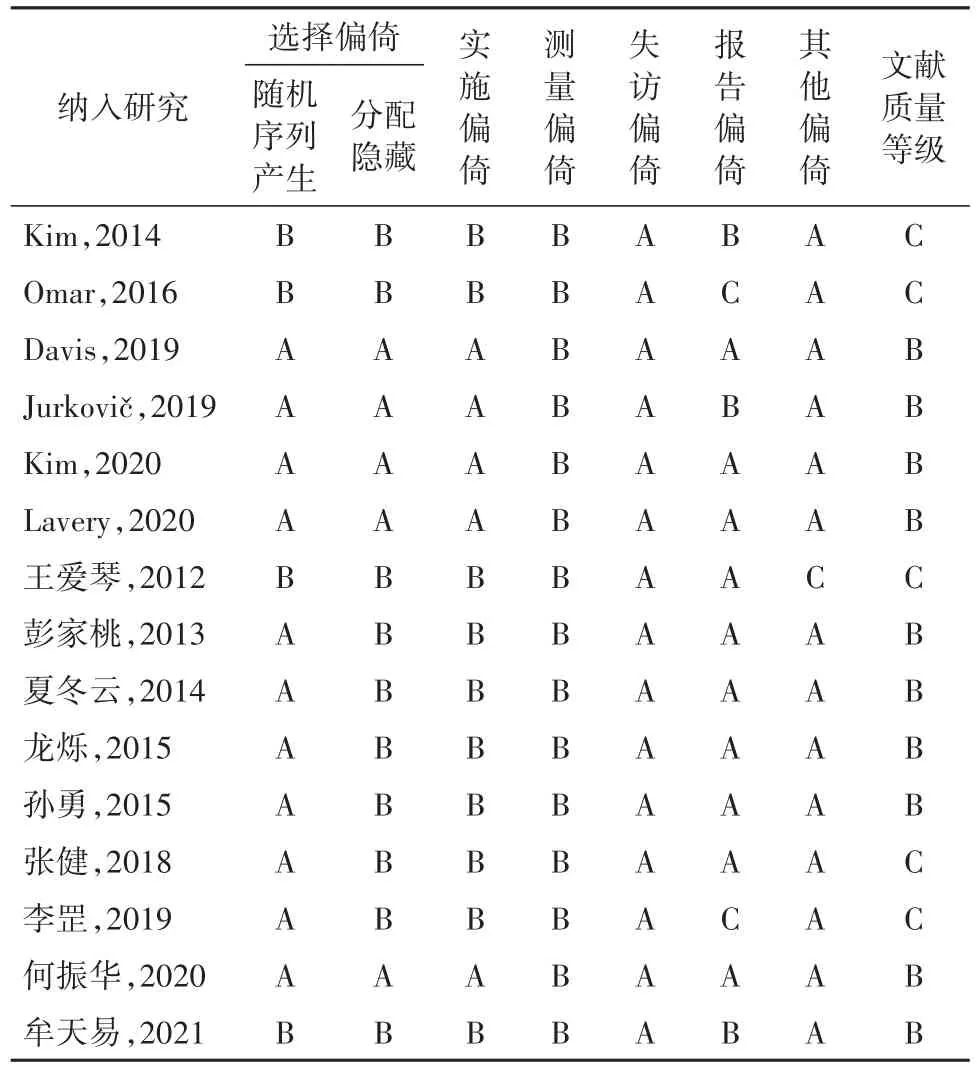
表2 纳入文献的方法学质量评价
2.4 NPWTi对感染性伤口疗效的系统评价结果
2.4.1 NPWTi对感染性伤口细菌清除率的影响3项研究的异质性较低(P=0.16,I2=45%),选用固定效应模型。结果显示,NPWTi较NPWT能够提高感染性伤口的细菌清除率[OR=18.04,95%CI(16.77,19.31),P<0.001],见图2。
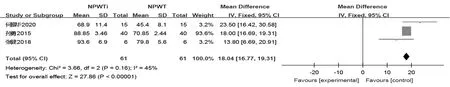
图2 NPWTi对感染性伤口细菌清除率的影响
2.4.2 NPWTi对感染性伤口引流管堵管率的影响4项研究无异质性(P=0.65,I2=0%),选用固定效应模型。结果显示,NPWTi较NPWT能够降低感染性伤口引流管的堵管率[OR=0.11,95%CI(0.05,0.28),P<0.001],见图3。
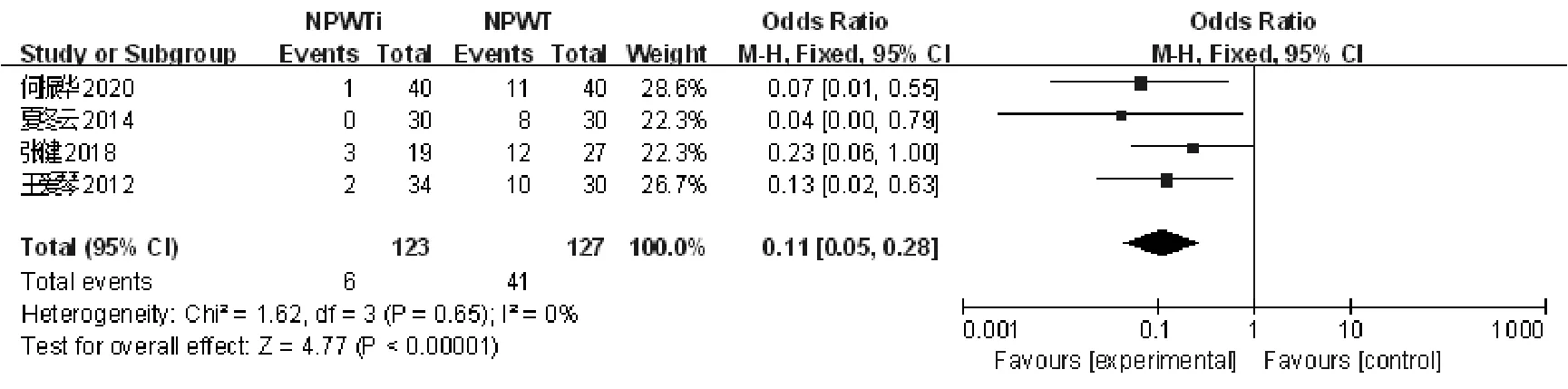
图3 NPWTi对感染性伤口引流管堵管率的影响
2.4.3 NPWTi对感染性伤口闭合时间的影响8项研究的异质性较高(P<0.001,I2=80%),故选用随机效应模型。结果显示,NPWTi组的伤口闭合时间较NPWT组更短[MD=-3.15,95%CI(-3.15,-2.34),P<0.001]。依据伤口类型进行亚组分析,4篇研究涉及手术相关伤口,无异质性(P=0.84,I2=0%),选用固定效应模型,该亚组中NPWTi组的伤口闭合时间较NPWT组更短[MD=-1.24,95%CI(-2.28,-0.19),P=0.02];4篇研究涉及非手术相关伤口,无异质性(P=0.74,I2=0%),选用固定效应模型,该亚组中NPWTi组的伤口闭合时间较NPWT 组更短[MD=-3.15,95%CI(-3.97,-2.34),P<0.001]。亚组分析结果显示,是否为手术相关伤口是异质性的主要来源,见图4。根据冲洗溶液为生理盐水或抗菌溶液进行亚组分析,并应用R Studio软件比较两亚组伤口闭合时间的合并效应量[MD=-2.04,95%CI(-9.02,4.95)],结果显示差异无统计学意义(Z=-0.571,P=0.568)。
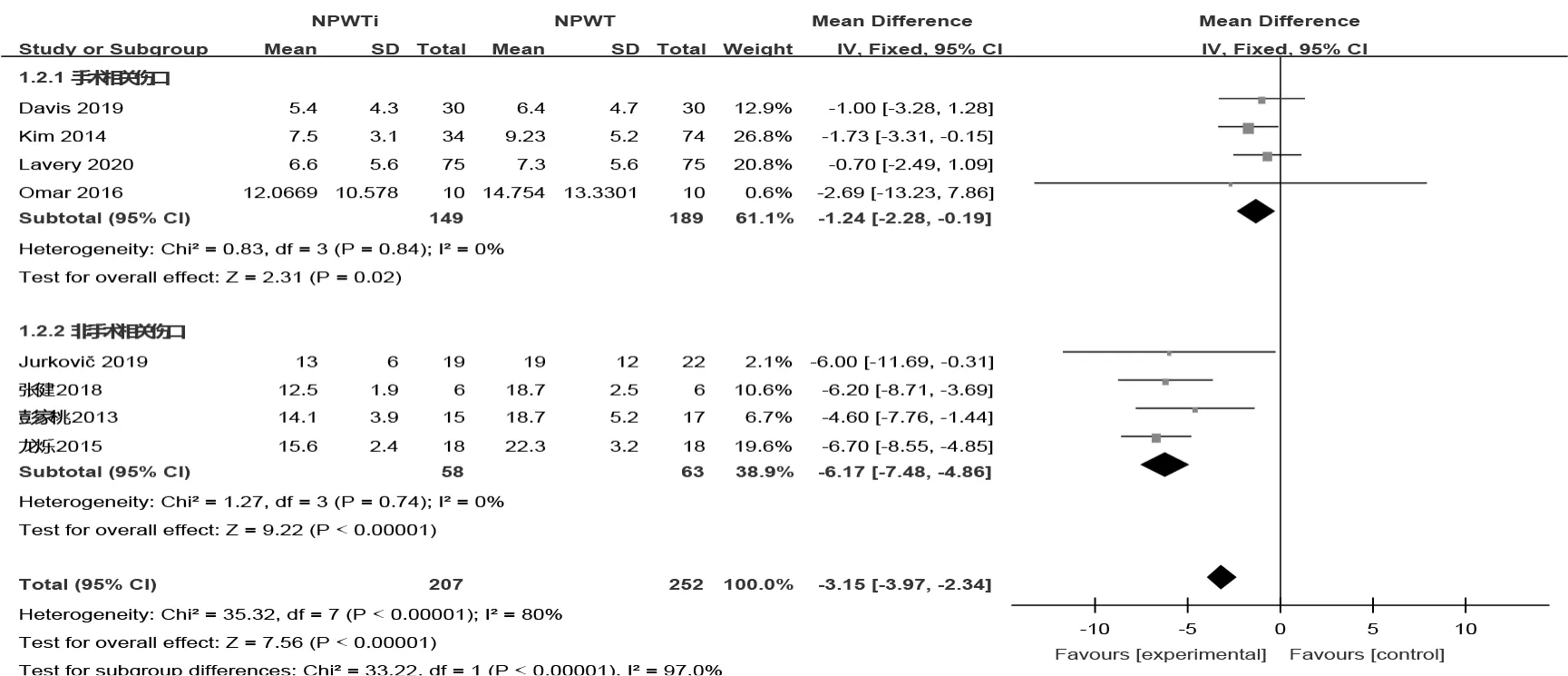
图4 NPWTi对感染性伤口闭合时间的影响
2.4.4 NPWTi对感染性伤口闭合率的影响8项研究的异质性较低(P=0.14,I2=36%),选用固定效应模型。结果显示,NPWTi较NPWT能够提高感染性伤口的闭合率[OR=1.99,95%CI(1.38,2.87),P<0.001],见图5。为提高结果的准确性,根据冲洗溶液为生理盐水或抗菌溶液进行亚组分析,每个亚组均有4项研究。其中生理盐水组伤口闭合率的合并效应量OR=1.31,[95%CI(0.79,2.19),P=0.3],抗菌溶液组伤口闭合率的合并效应量OR=3.10,[95%CI=(1.81,5.33),P<0.001]。应用R Studio软件比较两亚组伤口闭合率的合并效应量[OR=-0.87,95%CI(-2.32,0.55)],结果显示差异无统计学意义(Z=-1.21,P=0.226)。
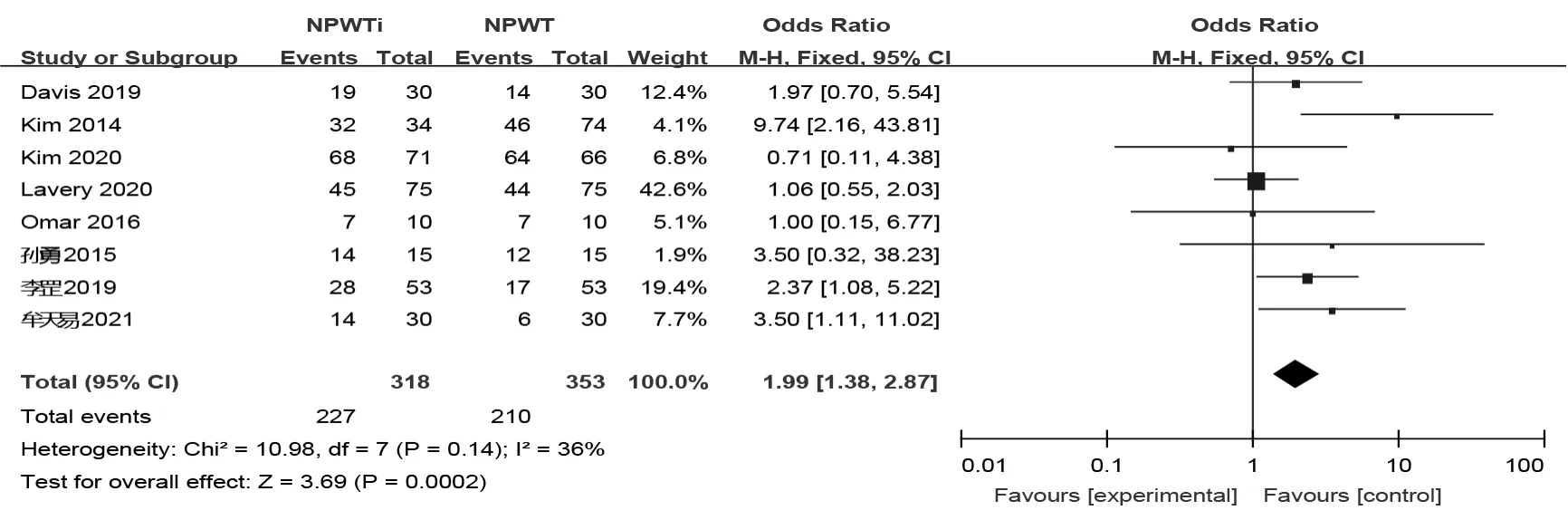
图5 NPWTi对感染性伤口闭合率的影响
2.4.5 敏感性分析结果为检验结果的稳定性,将纳入文献逐一剔除再合并,进行敏感性分析。结果显示NPWTi对感染性伤口的细菌清除率、引流管堵管率、伤口闭合率和伤口闭合时间的结果改变均不明显,提示Meta分析结果较为稳定可靠。
2.4.6 发表偏倚分析本研究纳入文献中以伤口闭合率作为NPWTi治疗结局指标的最多,故用该指标为例绘制漏斗图,其漏斗图示文献分布对称性较差,可能存在一定的发表偏倚。见图6。
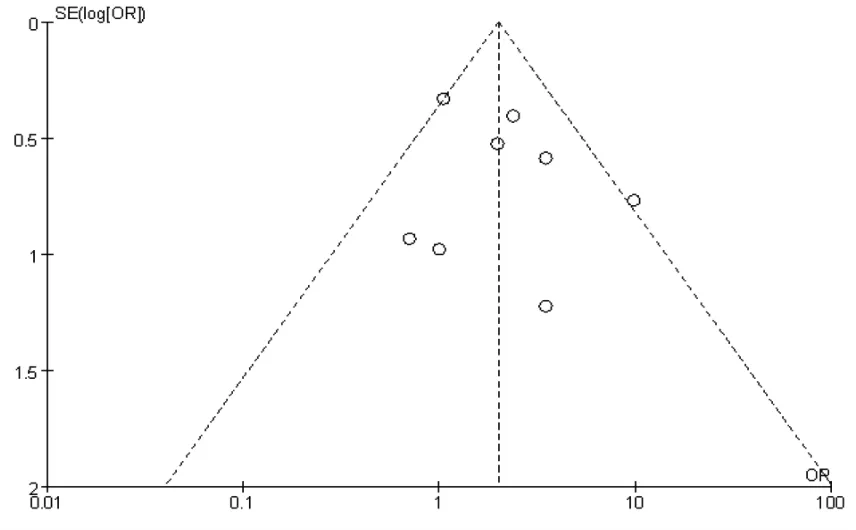
图6 8篇文献发表偏倚漏斗图
3 讨论
3.1 纳入研究的文献质量尚可本研究共纳入15篇文献[9-23],其中10篇文献[11-14,16-19,22-23]质量评级为B级,5篇[9-10,15,20-21]为C级。一方面,本研究因选题的创新性与文献纳入排除标准的严格性,经全面检索与筛选国内外相关文献后,纳入文献数量有限;另一方面,可能因为NPWTi治疗时难以实行看法,在一定程度上导致纳入文献质量评价等级多为B级与C级。然而从敏感性分析结果可看出本次Meta分析结果受纳入文献质量等级的影响较小,因此该研究结果的可信度与稳定程度较高。
3.2 NPWTi能降低感染性伤口的细菌负荷本研究结果显示,与NPWT相比,NPWTi能提高感染性伤口的细菌清除率,抑制局部感染与细菌繁殖,改善伤口微环境,促进感染性伤口愈合。因为伤口处的细菌生长会掠夺正常组织所需的营养物质,同时产生大量代谢废物和细菌毒素,导致机体发生炎性反应,血流速度减慢并释放大量中性粒细胞、巨噬细胞和单核细胞,阻碍伤口愈合[7]。而NPWTi不仅能在伤口处提供低氧微酸环境,抑制细菌等微生物的生长,还能改善伤口内部的血液循环,促进药物到达伤口处发挥抗感染作用,从而有效减少细菌数量;滴注冲洗能持续清除并稀释伤口处的坏死组织,破坏为细菌内生长提供营养条件的培养基,从而抑制细菌的生长和炎性反应,保持伤口处较低的细菌负荷,改善伤口微环境,提高细菌清除率,最终有效控制感染并预防交叉感染[24]。Goss等[25]在对16例慢性下肢感染患者的研究中发现,NPWTi治疗减少了慢性感染性伤口的细菌数量,而标准NPWT治疗下反而导致伤口处的细菌负荷增加,提示NPWTi能更明显地降低细菌负荷。Ludolph等[26]的研究结果显示,NPWTi组伤口的细菌定植和生物负荷均显著降低,可能与NPWTi能抑制伤口处的细菌生长,防止局部感染与细菌繁殖,降低感染性伤口的细菌负荷有关。
3.3 NPWTi能改善负压治疗的效果本研究结果显示,与NPWT相比,NPWTi能够降低伤口引流管的堵管率,改善负压吸引治疗的效果。可能因为溶液滴注能反复冲击大体积块状组织,将其分离成小颗粒物质,并利用液体的漂浮性和流动性清除渗出物、血块和脱落组织碎片等微小坏死物质;药液滴注冲洗还能抑制炎性反应以减少分泌物的生成,从而防止引流管内因渗出物凝聚、黏附、结痂导致的堵管;而且通过液体滴注的冲洗和浸润作用,可使泡沫敷料的孔径保持开放状态,从而防止引流管孔径过小引起堵塞;负压治疗可持续抽吸伤口处的小体积物质避免其过度堆积,还能冲洗多余渗血,有效清洁伤口床,避免血液在引流管处凝固导致堵塞伤口引流管。郎中亮等[27]应用NPWTi治疗58例慢性感染性创面患者,研究结果显示NPWTi组在治疗过程中均未出现明显堵管。何振华等[22]的研究显示,负压伤口治疗联合次氯酸冲洗能降低引流管堵塞率,有效控制慢性创面感染。可能因为滴注冲洗能使伤口床始终保持湿润,而负压治疗能吸走伤口处的多余药液,形成一种“防旱防涝”的适宜的伤口环境[22],有效避免引流管堵塞而阻碍伤口愈合。
3.4 NPWTi能促进感染性伤口的闭合本研究结果显示,与NPWT相比,NPWTi能缩短感染性伤口的闭合时间,提高伤口闭合率。可能因为NPWTi是负压治疗与滴注冲洗相结合的治疗方式,滴注冲洗能够保证药液稳定通过伤口床,使得药液与伤口床充分接触从而加快水合作用,溶解并清除深层坏死组织,创造伤口愈合的有利条件[26];负压治疗能持续收集冲洗溶液以避免溶液过度聚集[7],并吸引伤口处的坏死物和渗出分泌物,发挥持续清创的作用;而且负压状态下,伤口处毛细血管的血液流速加快,能促进新生血管生成及相关生长因子表达,促进肉芽组织生长,从而最大程度消除阻碍伤口愈合的负面因素,加速伤口内源性愈合。Brinkert等[28]的研究显示,131例接受NPWTi治疗的感染性伤口患者中有98%得以痊愈,可能因为滴注冲洗能降低伤口液体黏度,有助于清除渗出物和感染性物质,从而促进肉芽组织生成和伤口闭合[29-30]。Gabriel等[31]的研究显示,NPWTi能有效降低伤口处的生物负荷,并缩短伤口痊愈时间,因为滴注冲洗不仅能通过溶解和机械清创的方式清除伤口分泌的渗出液与坏死组织,而且能抑制糖萼的形成,减少开放性伤口的生物膜,从而促进伤口愈合。
3.5 NPWTi治疗中用生理盐水与抗菌溶液滴注冲洗的疗效相当2020年发表的一篇国际共识[32]显示,目前在应用NPWTi治疗感染性伤口时,伤口滴注冲洗溶液的选择尚存在争议。本研究通过Z检验比较了不同亚组的合并效应量,结果显示生理盐水亚组与抗菌溶液亚组对伤口闭合率和伤口闭合时间合并效应量的影响均无统计学意义,表示NPWTi治疗感染性伤口时生理盐水滴注冲洗对促进伤口闭合与抗菌溶液一样有效。Kim等[33]的研究表明,NPWTi中应用0.9%生理盐水滴注冲洗与抗菌溶液(如0.1%聚己胺+0.1%甜菜碱溶液)冲洗对感染性伤口的治疗效果相同,与本研究结果相似。在治疗效果一致的前提下,生理盐水滴注冲洗具有成本低、无不良反应、耐受性强等优势,而应用抗生素等抗菌溶液进行滴注冲洗还可能出现局部耐药性和接触性致敏性等不良反应,甚至有研究指出用0.04%聚己烷抗菌溶液滴注冲洗软骨伤口可能造成软骨损伤[34]。因此本研究建议将生理盐水作为感染性伤口滴注冲洗的首选溶液,也有学者建议对于骨外科感染性伤口可在全身抗感染治疗的基础上,先使用抗菌溶液滴注冲洗24~48 h后改为生理盐水,并动态评估患者全身及伤口状况,以发挥抗菌溶液的抗感染作用,同时避免长期使用产生的细胞毒性等不良反应[32]。
4 小结
与NPWT相比,NPWTi能显著降低感染性伤口的细菌负荷,抑制伤口处细菌生长;降低引流管道的堵管率,改善负压治疗的效果;缩短感染性伤口的闭合时间,提高伤口闭合率;而且NPWTi治疗感染性伤口用生理盐水滴注冲洗与抗菌溶液的疗效相当。本研究存在一定的局限性:纳入研究采用的NPWTi冲洗溶液、冲洗时间、负压治疗方式、基础治疗方案、干预时长等均存在一定差异,可能增加各研究间的异质性,从而影响最终的统计分析结果;纳入研究大部分的发表国家均为中国、美国,可能出现检索不全等问题。未来的研究设计应更加严谨,进行更大样本、多中心、高质量的对照研究,为验证NPWTi对感染性伤口的疗效提供进一步的循证依据。

