基于SEER数据库直肠印戒细胞癌的临床病理特点及预后因素分析*
张建勇,王 辛
(1.四川大学华西医院腹部肿瘤科,成都 610041;2.广元市第一人民医院肿瘤科,四川广元 628000)
结直肠癌(colorectal cancer,CRC)是常见的消化道肿瘤之一,在发病率上位居第3位[1]。组织学主要分为腺癌、黏液性腺癌和印戒细胞癌(signet ring cell carcinoma,SRCC)3种亚型。SRCC作为一种特殊的病理类型,发病率较低,在CRC中占0.6%~2.6%[2-3]。其中大部分位于结肠,发生在直肠的更少见。由于罕见性,目前对于直肠SRCC的研究主要基于单中心的病例报道或并入结直肠中一起研究。但这并不能完整概括直肠SRCC的特点,因为结肠和直肠有着不同的胚胎起源,它们的临床特点和预后存在差异[4]。在治疗方面,结肠癌是以手术和术后辅助化疗为主。而直肠癌则包括术前新辅助治疗、手术和术后辅助化疗。因此,独立地阐明直肠SRCC的临床病理特点及预后显得很有必要。监测、流行病学和最终结果(surveillance,epidemiology,and end results,SEER)数据库包含了大量肿瘤患者的相关信息,为研究直肠SRCC这类罕见病提供了有价值的资料。
1 资料与方法
1.1 数据来源与研究对象
从SEER数据库中提取2004-2015年诊断为直肠SRCC,且有完整生存数据的患者资料。纳入标准:(1)位于直肠,组织学亚型为SRCC;(2)诊断时间为2004-2015年;(3)生存信息完整。排除标准:(1)缺乏美国癌症联合委员会(AJCC)TNM分期信息;(2)非第一原发肿瘤;(3)多原发肿瘤。具体流程见图1。

图1 直肠SRCC入组流程图
1.2 观察指标
使用SEER*stat 8.3.9.0软件从SEER数据库中提取患者资料。纳入的信息包括:年龄、性别、种族、组织学分级、肿瘤大小、有无手术、淋巴结清扫数、保险状态、TNM分期、放疗、化疗、婚姻状况、生存时间等。所有纳入病例均采用AJCC第 6 版TNM分期系统对其进行分期。研究的生存终点包括癌症特异性生存期(cancer-specific survival,CSS)和总生存期(overall survival,OS)。CSS定义为从患者确诊为SRCC之日开始至因该癌症导致死亡之间的时间。OS定义为从患者确诊为SRCC之日开始至各种原因导致死亡之间的时间。
1.3 统计学处理
采用SPSS25.0统计软件进行分析。Kaplan-Meier法对资料进行生存分析并绘制生存曲线,Log-rank检验对生存率进行比较。采用单因素和多因素Cox比例风险模型分析可能对SRCC生存产生影响的因素。以P<0.05为差异有统计学意义。
2 结 果
2.1 基本特征
按照纳入和排除标准,从SEER数据库中共筛选出492例直肠SRCC患者。其中男322例(65.4%),女170例(34.6%),男女比例1.89∶1。中位年龄57岁(14~93岁)。大多数患者确诊时为中晚期,Ⅲ期212例(43.1%),Ⅳ期175例(35.6%)。组织学分级高级别患者377例(76.6%)。接受手术治疗307例(62.4%),化疗373例(75.8%),放疗316例(64.2%),见表1。

表1 492例患者的基本特征
2.2 预后分析
所有纳入患者的中位OS为16个月(0~155个月)。1、3、5年的癌症特异性生存率和总生存率分别为63.7%、31.5%、26.2%,60.7%、28.4%、22.9%,见图2、3。
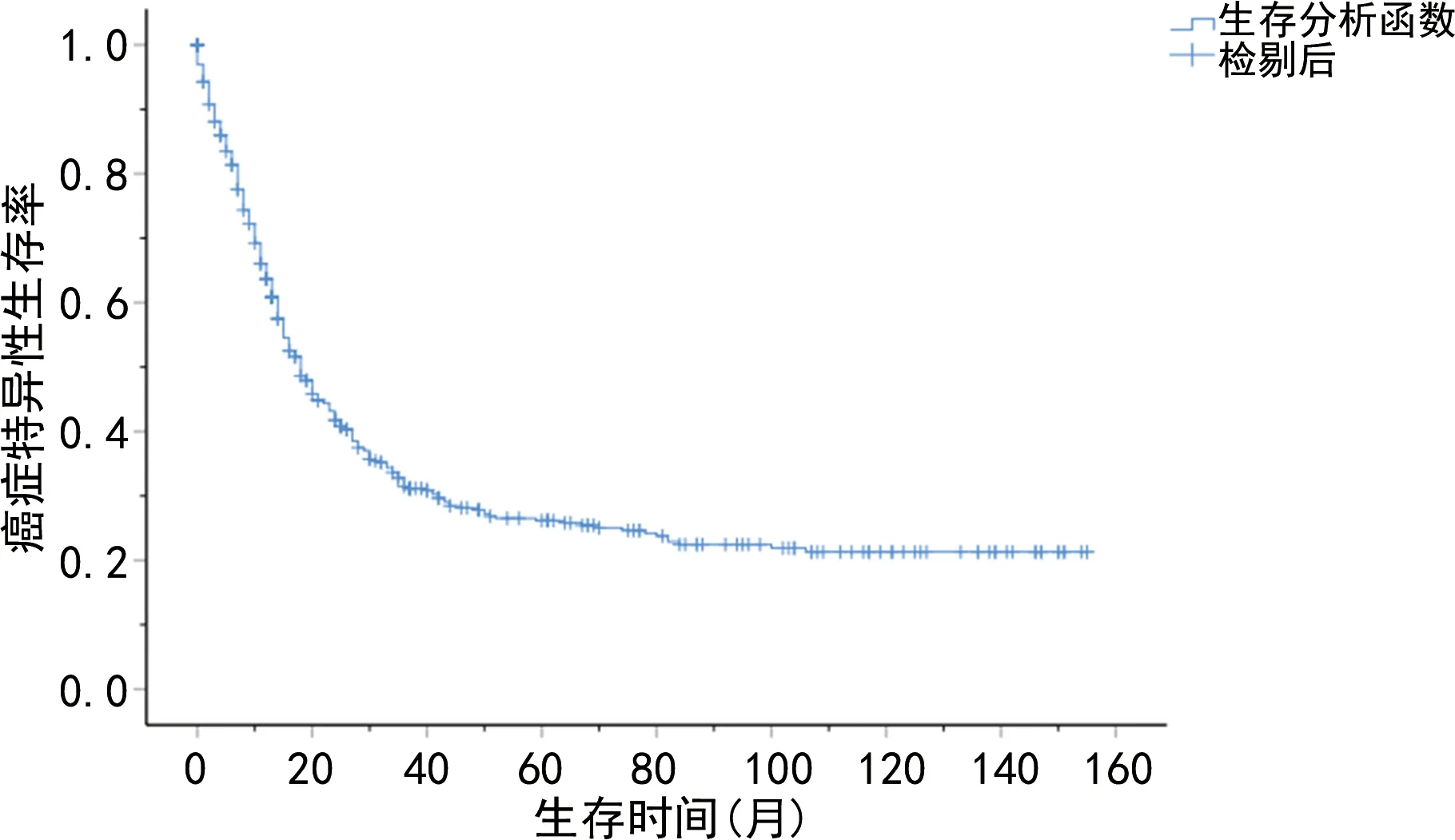
图2 直肠SRCC 癌症特异性生存率

图3 直肠SRCC总生存率
患者分期越高,3、5年生存率越差,见图4、5。0期患者3、5年总生存率为75.0%、75.0%,Ⅰ期分别为50.5%、43.8%,Ⅱ期分别为45.2%、37.0%,Ⅲ期分别为38.6%、30.2%,Ⅳ期分别为2.8%、1.1%。Ⅲ期亚组分析显示ⅢA、ⅢB、ⅢC期患者5年生存率分别为38.6%、31.5%、28.5%。单因素Cox分析显示对CSS有影响的因素包括性别、组织学分级、TNM分期、手术治疗、淋巴结清扫数、放疗、化疗、肿瘤大小、婚姻状态。对OS有影响的因素包括年龄、组织学分级、TNM分期、手术治疗、淋巴结清扫数、放疗、化疗、肿瘤大小、婚姻状态。种族、保险状态不是影响CSS和OS的相关因素。将P<0.05的影响因素纳入多因素Cox回归模型中进行分析,结果显示年龄>65岁是影响OS的独立不良因素,组织学分级为高级别、TNM分期晚、肿瘤>5 cm是影响CSS及OS的独立不良因素(P<0.05)。接受手术治疗和化疗则是提高CSS和OS的独立因素(P<0.05)。性别、婚姻状态、淋巴结清扫数、放疗不是影响CSS和OS的独立因素(P>0.05),见表2、3。

图4 直肠SRCC不同分期癌症特异性生存率

图5 直肠SRCC不同分期总生存率

表2 直肠SRCC患者CSS的单因素和多因素Cox分析

续表2 直肠SRCC患者CSS的单因素和多因素Cox分析

表3 直肠SRCC患者OS的单因素和多因素Cox分析

续表3 直肠SRCC患者OS的单因素和多因素Cox分析
3 讨 论
结直肠SRCC最早是在1951年提出的。世界卫生组织将SRCC定义为50%以上的肿瘤细胞中含有明显的胞浆内黏蛋白,黏蛋白充满于细胞内,并将细胞核推向外周,腺体结构消失不见。直肠SRCC很少见,占直肠癌的1.39%[5]。相比于黏液腺癌及普通腺癌,其恶性程度高,更容易出现中晚期,预后更差。研究显示,直肠SRCC患者中Ⅲ/Ⅳ期所占比例高于黏液腺癌和普通腺癌。直肠SRCC的5年OS也低于黏液腺癌和普通腺癌[5]。本研究显示,Ⅲ/Ⅳ期患者占比达78.7%,而Ⅰ/Ⅱ期仅为20.5%,随着期别增加,3年、5年生存率也逐渐下降。总体人群的5年生存率仅为22.9%,和既往文献报道类似。
目前,关于直肠SRCC的发生、发展和转移的机制尚未完全明确。ARIFI等[6]认为直肠SRCC起源于肠黏膜中一种未分化的干细胞,这种细胞分化程度低、复发率高、转移速度快。另有研究认为,E-钙黏蛋白作为一种细胞黏附分子,有抑制肿瘤的功能,它在SRCC细胞中表达水平下降,导致SRCC更容易向深部浸润和向水平方向生长,更具有浸润性和转移性[7]。基因层面上,研究发现在结直肠SRCC中微卫星不稳定、Braf V600E突变、CpG岛甲基化的发生率高于腺癌,而Ras基因的突变频率在2种类型肿瘤中却相似[8]。这些基因突变所致分子特征不是SRCC所特有的,且不是影响SRCC预后的重要因素[9]。LI等[10]通过对29例SRCC患者的基因进行测序发现,RNF43基因在腺癌和SRCC中突变的模式不同,该基因突变可能是引起SRCC表型特异性的基因。这项发现可能为SRCC的基础及转化研究提供一定的思路。本研究显示,组织学分级为高级别患者所占比例达76.6%,而低级别占比为4.5%,肿瘤>5 cm患者的比例达到27.8%。多因素Cox分析显示,TNM分期晚、组织学分级为高级别、肿瘤>5 cm与不良预后相关。
关于直肠SRCC发病年龄不同研究报道不一。有研究显示直肠SRCC好发于年轻人群,发病平均年龄37.9~48.1岁[5,11],而在另一项研究中发病中位年龄为57.1岁[12]。印度的一项研究显示,SRCC患者中<40岁的比例高达59.5%[11],在周皎琳等[13]报道中<40岁的比例仅为24%。本研究显示,中位年龄为57岁,≤40岁患者占比为18.1%,这可能是由于不同区域遗传、环境、生活习惯等因素不同,导致了发病年龄有所差异[14],也可能是由于选择偏倚所致。总体而言,直肠SRCC的发病年龄有年轻化趋势[14]。直肠SRCC位于直肠中上段的比例多于下段,症状较轻,容易忽略。82%的患者会以便血为表现,73%的患者则以大便习惯改变为表现[15]。因此患者和医护人员要提高对该病的认识,做到早诊早治,避免延误治疗。
在治疗方面,直肠癌比较注重多学科综合治疗模式。早期直肠癌患者以手术治疗为主。对于局部晚期直肠癌患者,新辅助放化疗后行全直肠系膜切除术及术后辅助化疗是标准治疗方式。相比于术后辅助放化疗,前者有更好的耐受性,并且降低了局部复发率[16]。全直肠系膜切除术要求远端切缘距离肿瘤下界1~2 cm。而针对直肠SRCC这一距离是否足够,目前还没有共识。綦晓龙等[15]分析了44例直肠SRCC患者,未手术者平均生存时间为5.1个月,姑息手术者为11.3个月,Dixon术和Miles术则分别为25.4个月和31个月。其中行Dixon术的10例患者中,肿瘤下界距切缘>5 cm的6例患者吻合口无复发,而距离<5 cm的4例患者术后均出现吻合口复发。本研究多因素Cox分析显示,接受手术治疗患者的CSS和OS均长于无手术患者(P<0.05)。笔者认为,直肠SRCC恶性程度高,手术切缘距肿瘤的距离应扩大,>5 cm可能比较安全。
既往普遍认为SRCC对化疗、放疗敏感性低。但有回顾性研究认为,术后辅助化疗能够让Ⅱ、Ⅲ期患者获益[17]。另有学者认为SRCC易出现远处转移,应采取强化、联合化疗以改善预后[13]。在本研究中,接受化疗患者与未接受化疗患者相比,其CSS和OS均有改善,化疗是改善预后的独立因素(P<0.05),证实了化疗在直肠SRCC中的作用。但不足的是,SEER数据中未列出具体化疗方案,关于化疗药物的选择值得进一步研究。
放疗是治疗Ⅱ、Ⅲ期直肠癌的重要手段。不同于放疗在直肠腺癌中的作用,既往研究显示,Ⅱ期直肠SRCC患者通过放疗的获益有限,而Ⅲ期患者则可以通过术前新辅助放疗获益[18-19]。另外研究则认为新辅助放疗加化疗不能改善患者预后[13]。在本研究中,由于0~Ⅳ期均有患者接受放疗,且放疗剂量也不详,得出放疗不是影响CSS和OS预后的因素这一结论需谨慎解释。全程新辅助治疗是直肠癌的强化治疗模式。KAZI等[20]针对直肠SRCC采用全程新辅助治疗,将放疗的患者分为长程放疗组和短程放疗组,化疗方案包括卡培他滨+奥沙利铂、氟尿嘧啶+奥沙利铂和氟尿嘧啶+伊立替康+奥沙利铂。结果显示,治疗强度和方式的改变并没有带来预后的改善,治疗失败率都超过了30%。免疫治疗和靶向治疗在直肠癌中的应用越来越广泛。但直肠癌中微卫星不稳定患者比例不足5%,SRCC大都为微卫星稳定,这类患者从免疫治疗中获益的可能性较小。Ras、Braf野生型患者预后一般好于突变患者,但研究显示,在直肠SRCC中,不论其状态如何,预后都不良[8-9]。抗血管生成药物、多激酶抑制剂可能是有潜能的药物,期待后期临床研究证实。
直肠SRCC的恶性程度高、预后差,治疗较为棘手,目前尚无单独的治疗指南。由于发病率低,导致该疾病的研究数据极为有限。虽然SEER数据库包含了大量该罕见肿瘤的治疗信息,可以更加全面分析其特点,但是这样的研究也存在一定的局限性:(1)这是一项回顾性的研究,纳入的是北美部分地区的人群,可能存在选择偏倚。(2)数据库中的部分数据是缺失的或不详细的,比如没有对免疫组化、基因突变、微卫星稳定情况进行描述,没有详细的化疗方案,放疗剂量也没有说明等。
综上所述,本研究使用基于人群的数据分析了直肠 SRCC患者的临床病理特点及预后影响因素。组织学分级为高级别、TNM分期高、肿瘤直径>5 cm是预后不良因素,积极的手术和化疗可以改善预后。希望后期出现更多有针对性的大型临床研究,为直肠SRCC规范化治疗提供参考依据。

