危重症病人动脉血乳酸与急性皮肤衰竭的相关性研究
王淑娟,刘志梅,荆晨晨,韩春彦,杨富国
1.青岛大学护理学院,山东 266011;2.青岛市市立医院
危重病人易发生全身炎症反应综合征,诱发脓毒性休克、多器官功能障碍等,是导致病人死亡的主要原因[1]。病人发生脓毒性休克时,有效循环血量减少,皮肤血管收缩、舒张功能异常,易出现皮肤组织灌注不足的情况,临床表现为皮肤湿冷、花斑、弹性减退、毛细血管充盈时间延长、指尖经皮血氧饱和度降低等皮肤衰竭症状。急性皮肤衰竭(acute skin failure,ASF)是急危重症病人因心肌梗死、脑卒中、脓毒症、创伤及手术后并发症等而发生皮肤低灌注导致皮肤和(或)皮下组织坏死[2]。有研究指出,皮肤衰竭与低灌注和血流动力学不稳定及生命终末状态时的皮肤变化密切相关[3]。因ASF 导致机体乳酸水平升高、表皮破溃加重感染是急诊危重病人疾病预后不良及病死率增加的危险因素[4],预测病人ASF 情况是改善危重病人预后、减少因皮肤护理问题引发医疗纠纷的关键。本研究旨在探究危重病人动脉血乳酸与ASF 的相关性,以期为提高医护人员对ASF 的认识及研究提供参考依据。
1 对象与方法
1.1 研究对象 便利抽取2020 年7 月—2021 年9 月在青岛市某三级甲等医院急诊重症监护室(emergency intensive care unit,EICU)住院的123 例危重病人为研究对象。纳入标准:①年龄≥18 岁;②住EICU 时间>24 h;③住EICU 期间诊断为脓毒性休克的危重病人,疾病诊断符合《中国脓毒症/脓毒性休克急诊治疗指南(2018)》[5]的诊断标准。排除标准:①住EICU 诊断为脓毒性休克后24 h 内转科或死亡病人;②严重皮肤疾病导致肤色加深或皮肤破溃病人;③血管闭塞性脉管炎、下肢血栓、糖尿病足等引起四肢末端血液循环受阻或发生坏疽的病人;④严重创伤致四肢皮肤缺失病人;⑤因慢性疾病导致全身皮肤慢性衰竭病人;⑥生命终末期的皮肤衰竭病人;⑦淋巴瘤、癌症、重度急性肝衰竭、长期激素治疗的病人;⑧拒绝积极治疗或自动离院者。
1.2 研究方法
1.2.1 一般资料调查 采用自制的一般资料调查表收集病人人口学资料和疾病相关临床监测指标。①人口学指标:包括年龄、性别、体质指数(body mass index,BMI)、体表面积(body surface area,BSA)。计算公式:BMI=体重/身高2(kg/m2),BSA=0.006 1×身高(cm)+0.012 8×体重(kg)-0.152 9(m2)[6]。②疾病相关临床监测指标:包括疾病类型、入室时改良早期预警评分(Modified Early Warning Score,MEWS)及国家早期预警评分(National Early Warning Score,NEWS)、入室时的动脉血乳酸值、发生脓毒性休克时的意识情况(采用快速意识状态评分系统测评,A 为清醒,V 为有语言应答,P 为对疼痛刺激有反应,U 为刺激无反应)、诊断时MEWS 及NEWS、诊断时动脉血乳酸值、诊断前1 h 尿量是否<30 mL、诊断后是否使用升压药物、持续使用升压药物的时间、诊断后器官功能衰竭数目。病人入组后在诊断为脓毒性休克后24 h内收集临床资料,遵医嘱对脓毒性休克病人进行动脉血气分析的监测,8 h 1 次,记录该时间段内血乳酸平均值,同时在诊断为脓毒性休克后24 h 内每小时监测1 次ASF 的 发 生 情 况。
1.2.2 判断标准
1.2.2.1 ASF 判断标准 根据Langemo 等[2]的系统文献综述对ASF 的定义及各种皮肤灌注不足的临床表现进行评估。①皮肤湿冷:室温18~22 ℃,湿度55%~65%条件下,红外测温枪测量胸骨部位或四肢皮肤温度<33.5 ℃或采用体温计测量肛温与腋温差2~3 ℃,出现皮肤潮湿等现象[7]。②皮肤花斑评分(skin mottling score,SMS):近红外光谱技术与激光多普勒技术可证实SMS 与皮肤灌注的良好相关性[8]。SMS 总分为0~5 分,其中无花斑为0 分;膝关节中心有小范围(硬币大小)的花斑为1 分;花斑范围没有超过膝关节边缘为2 分:花斑范围没有超过大腿中间为3 分;花斑范围没有超过腹股沟为4 分;花斑范围超过腹股沟为5 分。SMS>0 分为发生ASF[9-10],0~2 分为早期花斑,主要局限在膝盖。识别早期花斑并及时进行液体复苏,可早期改善皮肤低灌注。③毛细血管充盈时间>2 s:指局部皮肤指压试验,毛细血管充盈时间>2 s。如压指(趾)甲床或指端恢复红色时间>2 s,胸骨部位皮肤指压苍白再充盈时间>2 s[11],则被认为毛细血管充盈时间>2 s。④指尖经皮血氧饱和度降低:在排除非循环因素及严重贫血等血液疾病的情况下,指尖经皮血氧饱和度降低>5%,则被认为指尖经皮血氧饱和度降低[12-13]。⑤皮肤感觉减弱:对入住EICU 的病人依据Braden 压疮评分表进行评估,感知能力评分≤3 分为皮肤感觉减弱[14]。
1.2.2.2 动脉血乳酸判断标准 病人进入EICU 后常规进行动脉血气分析,应用罗氏Cobasb 123 血气分析仪测定,每次测定均保证采样精确,机器运行良好,测量结果准确。病人诊断为脓毒性休克24 h 内遵医嘱采集动脉血测定,8 h 1 次,计算24 h 乳酸平均值。本研究根据乳酸超出正常检测的倍数进行乳酸等级及范围划分,<2.0 mmol/L为正常范围,2.0~<4.0 mmol/L为2倍范围内,4.0~6.0 mmol/L为3倍范围内,>6.0 mmol/L为3 倍 以 上 范 围[15]。
1.3 统计学方法 采用SPSS 20.0 软件进行统计学分析,符合正态分布的定量资料采用均数±标准差(±s)描述,定性资料采用频数、构成比(%)描述;组间比较采用单因素方差分析或两独立样本t检验,动脉血乳酸与ASF 的相关性分析采用偏相关分析,动脉血乳酸判断ASF 的最佳截断值采用ROC 曲线分析,Youden 指数根据灵敏度+特异度-1 进行计算,P<0.05 为差异有统计学意义。
2 结果
2.1 研究对象的一般资料 123 例病人,年龄(55.2±21.1)岁;男62 例,女61 例;BMI 为16.3~29.0(21.1±3.0)kg/m2;BSA 为1.0~2.3(1.6±0.3)m2;疾病 类 型:循环系统疾病38 例,呼吸系统疾病23 例,消化系统疾病43 例,中枢神经系统疾病14 例,其他系统疾病5 例;入EICU 时MEWS 为9(7,10)分,首 次NEWS 为11(9,14)分,首次动脉血乳酸1.0~5.9(1.5±1.2)mmol/L;诊断脓毒性休克时MEWS 为11(11,13)分,NEWS 为14(12,16)分;诊断时病人的意识状态:清醒9 例,有语言应答53 例,对疼痛刺激有反应56 例,对刺激无反应5 例;诊断前1 h 尿量<30 mL 87 例;诊断后使用升压药97 例,未使用升压药26 例,升压药物持续使用时间为0~72(35.9±24.0)h;诊断时未发生任何器官功能衰竭的病人11 例,发生1 个器官功能衰竭的病人9 例,发生2 个器官功能衰竭的病人50 例,发生3 个器官功能衰竭的病人53 例;脓毒性休克诊断后24 h 内发生ASF 的103 例,未 发生ASF 的20 例。
2.2 研究对象动脉血乳酸水平(见表1)

表1 研究对象入EICU 及诊断脓毒性休克后不同时间动脉血乳酸水平(n=123)
2.3 研究对象ASF 症状的发生情况 123 例病人中,103 例(83.7%)发生ASF。出现1~4 项ASF 症状的19 例(18.4%),≥5 项的84 例(81.6%),未发生ASF 的20 例(16.3%)。见表2。
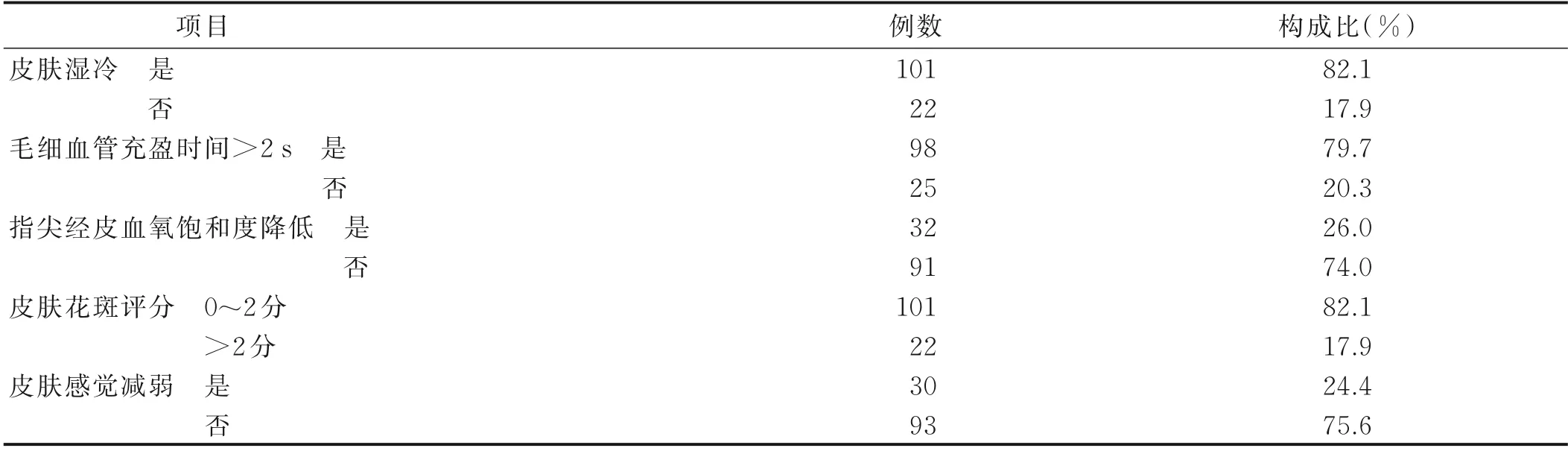
表2 研究对象ASF 症状发生情况(n=123)
2.4 病人入EICU 及诊断脓毒性休克后24 h 内动脉血乳酸水平与ASF 的相关性 本研究排除了MEWS和NEWS[16-17]2 项影响动脉血乳酸水平的因素,经偏相关分析得出,在入EICU 时以及诊断脓毒性休克后24 h 内的病人动脉血乳酸水平与其发生ASF 症状的数目、体表面积、SMS 评分均呈正相关(P<0.05),与其首次皮肤感觉减弱评分和诊断时皮肤感觉减弱评分均呈负相关(P<0.05),与年龄、体质指数、升压药物持续使用时间、器官功能衰竭数目不相关(P>0.05),见表3。

表3 病人入EICU 及诊断脓毒性休克后24 h 内动脉血乳酸水平与ASF 的相关性
2.5 不同特征病人动脉血乳酸水平比较 入EICU时动脉血乳酸和诊断后24 h 内动脉血乳酸两组数据正态性检验结果显示,Kolmogorov-SmirnovZ值分别为2.158 和1.944,P分别为0.180 和0.705,均>0.05,符合正态分布,详见表4。
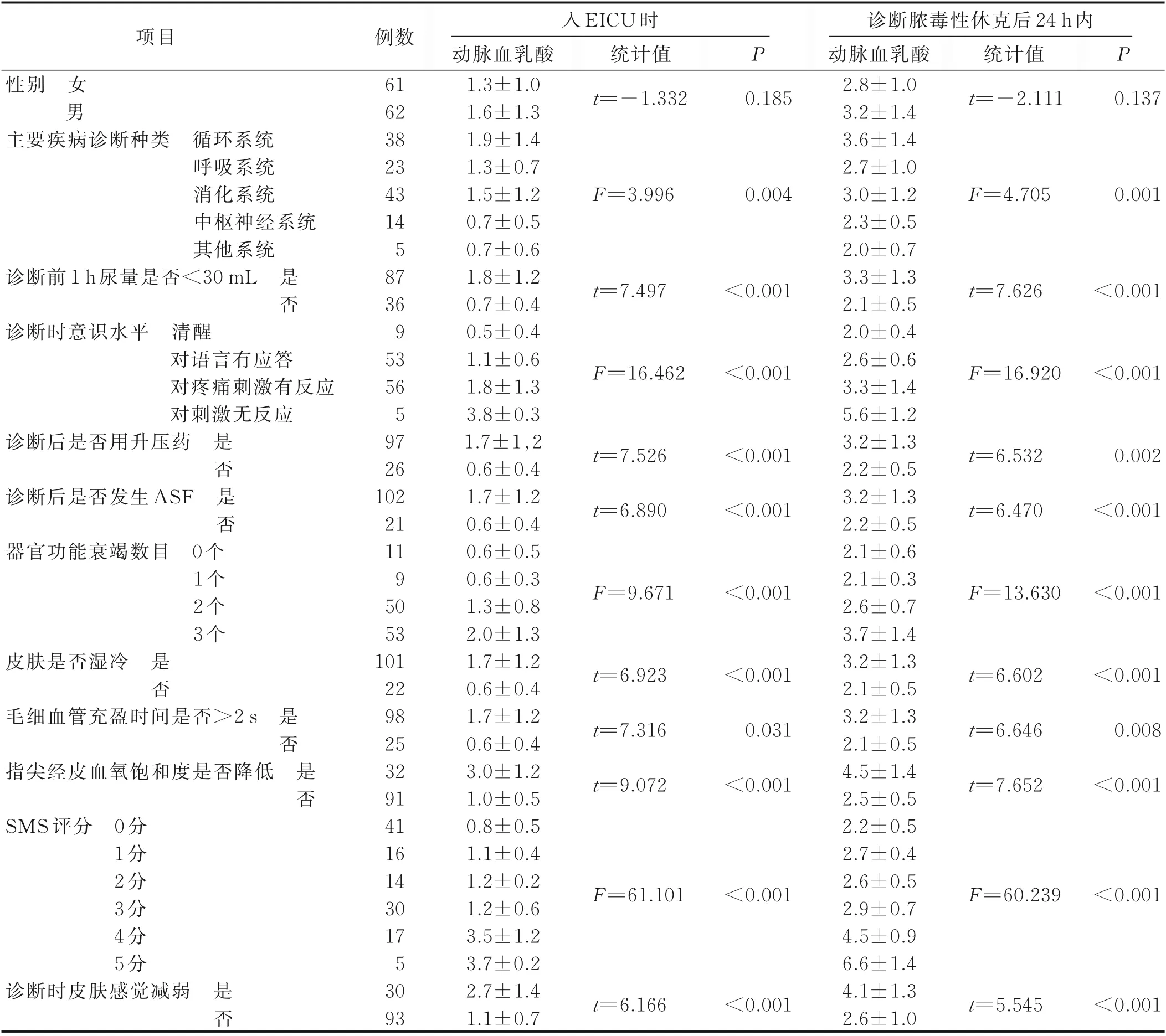
表4 不同分组病人动脉血乳酸水平比较结果(n=123) 单位:mmol/L
2.6 动脉血乳酸预测ASF 的ROC 曲线分析结果
动脉血乳酸预测ASF 的ROC 曲线分析结果见表5和图1。

表5 入EICU 时乳酸和诊断脓毒性休克后24 h 内乳酸平均值判断ASF 的ROC 曲线分析结果
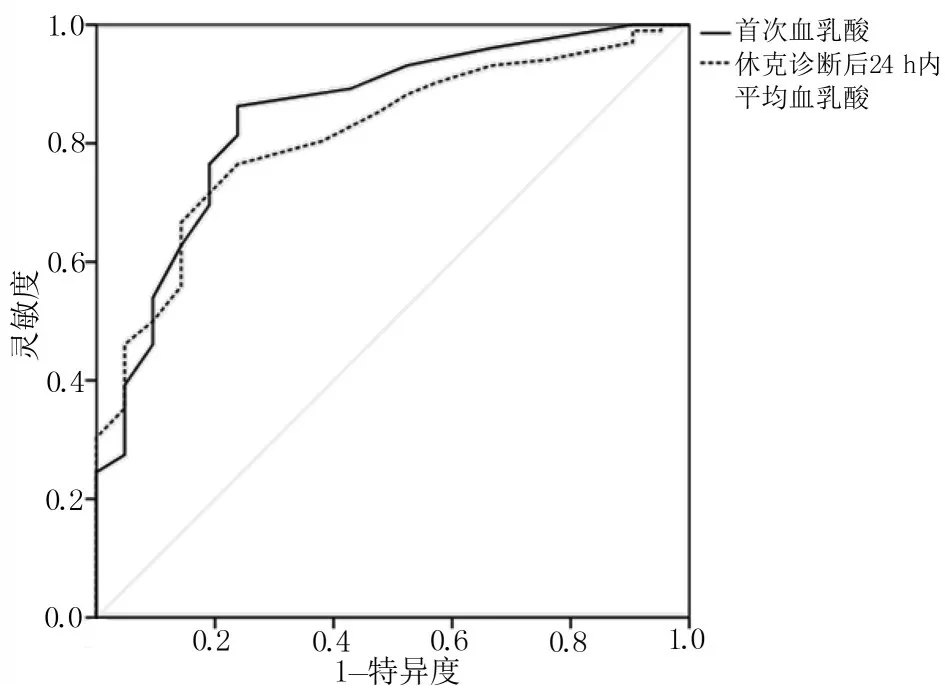
图1 动脉血乳酸预测ASF 的ROC 曲线
3 讨论
3.1 危重症病人动脉血乳酸水平增高的同时ASF 的发生率随之增高 ASF 的发病机制可能是基于失血、细菌感染等多种原因引起的急性循环系统功能障碍,导致氧输送不能保证皮肤代谢需要,从而引起皮肤细胞缺氧的病理、生理改变[5]。ASF 病人普遍存在血流动力学异常,包括心功能异常、有效循环血容量锐减及外周血管阻力改变,有效循环血量减少会导致皮肤微循环功能障碍或引起皮肤及皮下组织缺血坏死,加之外周血管阻力因机体的代偿而增高,加重了皮肤组织灌注不足的情况,极易导致ASF 的发生。本研究纳入123 例危重症病人,ASF 的发生率高达83.7%,其中发生1~4项ASF症状的有19例(18.4%),≥5项的有84例(81.6%),由此可知危重症病人血流动力学改变易导致皮肤组织灌注不足的发生,ASF 与危重症病人疾病的发生、发展密切相关。在危重症病人诊疗过程中,乳酸是反映组织缺氧和细胞氧利用障碍的敏感指标,也是反映氧代动力学异常的重要指标,本研究排除了淋巴瘤、癌症、重度急性肝衰竭和长期激素治疗等可能引起高乳酸血症的病人,通过检测动脉血乳酸水平反映危重病人的疾病进展,同时监测ASF 发生的情况。表1 显示,诊断脓毒性休克后24 h 内病人的乳酸水平较稳定,但在诊断为脓毒性休克后的早期,与进入EICU时动脉血乳酸水平相比,2.0~6.0 mmol/L 的病人明显增多,说明诊断脓毒性休克后早期病人动脉血乳酸值明显增高,此期ASF 发生率也相应上升。值得庆幸的是有53.7%~59.3%的病人乳酸水平<2.0 mmol/L,这部分病人在诊断后通过积极的医疗干预使乳酸在24 h 内下降至2.0 mmol/L 以下,均未发生ASF,说明乳酸越低,ASF 的发生率越低。有研究指出,基线血乳酸2~4 mmol/L、>4 mmol/L 病人28 d 死亡风险分别是<2 mmol/L 病人的3.27 倍和4.87 倍[18],说明血乳酸水平与危重症病人的预后息息相关。本研究中随着动脉血乳酸水平的增高,ASF 的发生率也相应升高,说明ASF 对危重症病人的预后同样具有预测价值。这与Mileski 等[19]研究结果相同。Mileski 等[19]研究指出,发生ASF 的危重症病人预后不佳,死亡率明显升高。本研究通过分析动脉血乳酸与危重症病人皮肤组织灌注不足症状之间的相关性,旨在加强医务人员在危重病人脓毒性休克集束化治疗期间对皮肤功能的监测和支持,以期提升危重症病人的皮肤护理水平并改善危重病人的预后。
3.2 危重症病人动脉血乳酸水平与ASF 相关
3.2.1 动脉血乳酸与发生ASF 症状的数目呈正相关 本研究发现,动脉血乳酸与ASF 症状的数目呈正相关(P<0.05),说明动脉血乳酸水平越高,危重症病人发生ASF 症状的数目越多。这与发生皮肤衰竭时皮肤组织氧利用障碍而导致乳酸升高的病理、生理基础相互佐证[20]。研究显示,发生皮肤衰竭时由于皮肤的血液灌注不足引起汗腺结构与功能异常,导致皮肤组织细胞进行大量的无氧糖酵解产生乳酸,而皮肤排除乳酸的功能也近乎丧失,加之肾脏因血流灌注不足而导致排泄减少,故机体内产生大量乳酸[21]。本研究显示,危重症病人的体表面积与动脉血乳酸水平呈正相关(P<0.001),表明危重症病人的体表面积越大,在发生皮肤衰竭时机体内的乳酸含量越高。因此,临床对于体表面积较大的病人,在动脉血乳酸增高的情况下要加强对其皮肤情况的观察。此外,本研究指出动脉血乳酸水平与SMS 评分呈正相关(P<0.001),表明动脉血乳酸水平越高,SMS 评分越高。有研究指出,SMS 评分评分为0~2 分是花斑早期,及时进行液体复苏,可改善皮肤低灌注[22-23]。本研究中有82.1%的危重症病人的SMS 评分为0~2 分,表明大量病人处在皮肤低灌注早期,宜进行早期液体复苏及其他医疗干预。
3.2.2 动脉血乳酸与不同时间的皮肤感觉减弱评分均呈负相关 本研究结果显示,与其他ASF 发生症状比较,危重症病人入EICU 时和脓毒性休克诊断后24 h动脉血乳酸水平与皮肤感觉减弱评分呈负相关(P<0.05),表明危重症病人动脉血乳酸水平增高时,其皮肤感觉减弱评分降低,而皮肤感觉减弱评分增高时,动脉血乳酸水平降低。这与姚秀英等[24]的研究结果一致。姚秀英等[24]通过对重症监护病房341 例病人的临床资料及指标进行分析后建立预测压力性损伤发生的列线图模型。研究结果显示,乳酸水平是病人发生压力性损伤的独立危险因素,乳酸水平升高影响危重病人对皮肤感觉的认知。宋冰冰[25]对重症监护病房318例开颅手术病人的临床资料及指标进行分析构建ICU开颅手术病人压力性损伤预测风险的列线图,研究结果表明,术前血乳酸水平(OR=1.07)是病人发生压力性损伤的独立危险因素,指出术前血乳酸水平升高预示组织灌注不足但并不会直接诱发压力性损伤,而是降低皮肤的保护功能和自我修复能力,其中皮肤感觉减弱是皮肤保护能力受损的表现。随着危重症疾病进展,各种诱因导致机体有效循环血量锐减,皮肤灌注压不断降低,低于25~30 mmHg(1 mmHg=0.133 kPa)时便会发生皮肤灌注不足,此时皮肤及皮下组织中的神经因血运及氧供不足导致皮肤感觉减弱。Braden压疮评分中,皮肤感觉减弱评分越低表示皮肤感觉受限程度越大,越容易发生皮肤问题[26]。无论是压力性损伤还是ASF,皮肤感觉评估均是皮肤评估的重要组成部分,关注病人皮肤感觉减弱程度对于ASF 的预防及管理具有一定的指导意义。
3.2.3 ASF 临床表现不同分组病人动脉血乳酸水平不同 本研究显示,诊断前1 h 尿量是否<30 mL、诊断后是否使用升压药物、诊断后是否发生ASF、诊断时是否存在皮肤感觉减弱、皮肤是否出现湿冷、毛细血管充盈时间是否>2 s、花斑、指尖经皮血氧饱和度是否降低等皮肤灌注不足症状不同分组危重症病人的乳酸水平差异均有统计学意义(P<0.05)。说明危重症病人的乳酸水平增高,可造成病人在组织灌注不足过程中发生ASF 症状的数目增加。本研究显示,在主要疾病诊断种类方面,不同分组之间的动脉血乳酸水平差异具有统计学意义(P<0.05),其中循环系统疾病病人动脉血乳酸水平高于呼吸系统、消化系统、中枢神经系统及其他系统疾病病人的动脉血乳酸水平,可能与循环系统疾病危重症病人全身血液循环淤滞有关,加之皮肤及皮下组织利用氧功能障碍,也会引起乳酸增高[27],循环系统疾病引起的危重症病人过高的乳酸水平往往与死亡率密切相关。郭超[28]研究将198 例急性心肌梗死合并心源性休克病人根据发病28 d 病人存活情况分为存活组及死亡组,比较两组病人临床特点及生理指标发现,死亡组病人的乳酸水平较高。本研究中动脉血乳酸水平越高病人发生ASF 症状的数目越多,通过SMS 评分不断增加也可预见到危重症病人的预后极差,因而ASF 的初期临床表现不仅是危重症病人病情变化早期预警指标,其症状的严重程度必将影响病人预后。
脓毒性休克诊断时病人不同意识状态之间动脉血乳酸水平差异有统计学意义(P<0.05)。诊断时脑组织的血液分布情况由乳酸水平侧面反映,脑组织受累预示着皮肤器官灌注不足的发生已经存在。发生机制为有效循环血量减少引起的脑供血不足有关,随着动脉血乳酸水平增高,病人意识状态不断加重,脑部供血往往是优先获得机体代偿状况的器官,相比皮肤组织而言,危重病人发生意识改变时,可能已经有皮肤器官衰竭。Curry 等[29]进行的一项为期18 个月的描述性研究发现,所有皮肤衰竭病人均被诊断为至少1 个其他器官系统衰竭,90%的病人除皮肤以外的多个器官系统衰竭,其研究结果证实了非皮肤器官系统衰竭和皮肤衰竭可以同时发生。而本研究指出,随着动脉血乳酸水平的增高,ASF 症状增多,但与诊断时器官功能衰竭的数目却并无相关关系。可能与本次研究对象为危重症病人往往伴有多个器官功能衰竭且仅对脓毒性休克诊断时这一时间点的器官功能衰竭数目进行研究导致与国外研究的差异,仍需要通过进一步研究确定皮肤衰竭与其他器官衰竭是同时发生、之前还是之后发生,以进一步明确动脉血乳酸是ASF 的独立危险因素。
3.3 动脉血乳酸对ASF 有预测价值 由入EICU 后首次动脉血乳酸水平和诊断脓毒性休克后24 h 内的动脉血乳酸平均值判断ASF 的ROC 曲线图及分析结果可知,两者的曲线下面积分别为0.847 和0.814,均具有良好的预测价值,说明动脉血乳酸这一指标对ASF 的发生有一定的预测价值。本研究通过对ROC 曲线统计结果分析寻找Youden 指数对应的最佳截断值,确定入EICU 后首次动脉血乳酸水平和诊断脓毒性休克后24 h内的动脉血乳酸平均水平的最佳截断值是1.65 mmol/L和3.35 mmol/L,结合临床采用的测量仪器实际测量情况保留小数点后1 位小数,即1.7 mmol/L 和
3.4 mmol/L。本研究显示,入EICU后首次动脉血乳酸水平预测ASF 的灵敏度为0.873,特异度为0.810,诊断脓毒性休克后24 h 内的动脉血乳酸平均水平预测ASF 的灵敏度为0.775,特异度为0.810,表明两者预测ASF 发生的准确性良好,可作为预警脓毒性休克病人发生ASF 的早期预警指标,提示临床护理人员,对于入EICU 时动脉血乳酸超过1.7 mmol/L 和(或)诊断为脓毒性休克后24 h内动脉血乳酸平均水平超过3.4 mmol/L的病人,应警惕ASF 的发生。
3.4 ASF 的预防 依据动脉血乳酸的监测水平积极改善病人的低灌注,除了常规监测心率、血压、中心静脉压、尿量、血氧饱和度等指标的变化趋势,还要关注皮肤的变化。当动脉血乳酸水平≥1.7 mmol/L 时即使病人血流动力学已经得到改善,皮肤衰竭的症状可能仍然存在或即将发生,此时除了要避免皮肤压力、导管、粘胶剂等导致的损伤外,还要在皮肤护理过程中采用低灌注病人的翻身策略,即在有条件的情况下,将病人缓慢翻身至15°并停留15 s,每次增加15°并停留15 s,直至完成翻身。复位时使用同样的15 s 递增技术回到30°位置。将病人背部及骶尾部放在楔形物和枕头上,监测10 min,观察病人血流动力学的改变情况[30]。当危重病人发生脓毒性休克后24 h 内动脉血乳酸≥3.4 mmol/L时,除了采取以上翻身策略外还应积极处理ASF 的危险因素,积极纠正呼吸衰竭、脓毒性休克等诱因,改善外周动脉疾病、脓毒症等疾病引起的组织低灌注情况,使用机械通气救治危重病人时应尽可能降低有创呼吸机给病人带来的血压波动,结合动脉血乳酸值识别高危病人,进行积极的预防干预。
4 小结
本研究结果显示,脓毒性休克病人的动脉血乳酸水平与ASF 发生症状的数目呈正相关,动脉血乳酸对ASF 的发生有一定的预测价值。进一步探究ASF 的临床表现及脓毒性休克病人ASF 发生率,为进一步认识ASF,提高医护人员对ASF 的重视程度,改善脓毒性休克病人的预后,丰富危重病人皮肤管理的内涵提供科学、客观的依据。

