循证联合中医护理在小儿腹泻中的应用*
林 欣
小儿腹泻是引起小儿住院的常见病因之一,目前虽然对引起小儿腹泻的主要病因仍众说纷纭[1],但腹泻所造成的危害性不可小觑[2],因此临床治疗和护理效果的有效性获得了广泛的关注[3]。当前,国内外对腹泻患儿的治疗,多采用口服益生菌调节肠道菌群、抗生素消炎杀菌、纠正水电解质紊乱、蒙脱石散止泻、中医推拿等对症治疗的方法,均取得一定的疗效。但患儿年龄小,在治疗过程中容易哭闹,治疗配合的依从性差,导致治疗效果达不到预期目标,延长了住院时间,而护理在整个诊治过程中起着重要的作用。护理干预是现代临床诊疗干预措施的重要组成,对提高治疗效果、促进患者症状改善、缩短患者住院时间以及提升医患关系等方面均起到不可替代的作用[4]。然而随着患者对护理干预的效果期望水平随着医疗水平的升高而不断增加[5],临床常规护理干预备受诟病。循证护理是指借助已被临床实践证实的干预措施,具有可借鉴性和可操作性[6];中医护理在患儿腹泻临床护理中独具优势,采用整体护理与辨证施护相结合,应用于临床各科室中,并被现代实践医学证实获得良好的治疗效果[7]。目前,循证联合中医护理已被广泛应用于围术期患者的管理、慢性疾病患者延续护理、肿瘤化疗患者不良反应的护理以及脑卒中康复护理等领域中,并取得较好的应用效果。为了探寻高效优质的护理模式,进一步评价循证联合中医护理在小儿腹泻中的临床应用价值,广西中医药大学附属瑞康医院开展此次专项研究并报告如下。
1 资料与方法
1.1 一般资料选取广西中医药大学附属瑞康医院2019年1月—2021年6月收治的60例腹泻患儿作为研究对象,采用随机数字表法分为观察组和对照组各30例。对照组:患儿中男18例,女12例;年龄最小6个月,最大4岁,平均年龄(2.26±0.42)岁;病程1~3 d,平均病程(1.92±0.56)d;日大便次数4~10次,日平均次数(6.46±1.12)次。观察组:患儿中男11例,女19例;年龄最小5个月,最大4岁,平均年龄(2.19±0.58)岁;病程1~3 d,平均病程(1.88±0.60)d;日大便次数4~9次,日平均次数(6.37±1.23)次。2组患儿在性别、年龄、病程、日大便次数等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准纳入标准:①所有入组患儿均符合《儿科学》[8]中关于小儿腹泻的相关标准;②患儿家长均知情本研究并签署知情同意书。排除标准:合并严重器质性疾病、先天性疾病、血液系统疾病、肿瘤、细菌性痢疾、伪膜性肠炎、营养不良患儿。
1.3 方法2组患儿均接受补液、抗病毒、维持水电解质平衡等常规及对症治疗,其中对照组患儿均接受临床常规护理,具体包括密切监测病情发展、定时测温,定时询问并记录患儿进出液体量、大便次数及性状等。观察组患儿均在对照组基础上接受循证联合中医护理干预,具体干预措施及内容如下,即科室成立了干预小组,小组以循证医学为依据,评估并查找患儿治疗及护理中存在的相关问题,同步给予患儿中医推拿及中药灌肠等护理干预,以最大程度提高患儿临床治疗效果。
1.3.1 循证护理干预循证支持:小组成员对既往案例进行总结,结合自身临床护理经验,通过相关文献检索、查阅,针对患儿发热、脱水、疼痛、哭闹、红臀等共性问题,制定了高效、全面的循证实践护理方案。循证实践:①密切观察并监测患儿的病情及精神状态,适时给予补液护理,密切观察患儿颅前囟及眼眶有无发生凹陷及其他脱水症状,皮肤、呕吐、尿量、大便改变情况等,如有异常应及时告知主治医生给予对症处理。②定时测量并记录患儿体温变化,定时观察并询问患儿有无不适生理疼痛情况,对于高热患儿医嘱下给药降温的同时,指导并教授家长适时采用多种物理降温方式予以同步干预。③适时满足患儿家长的合理需求,与之建立良好的护患信任关系,在此基础上耐心、详细告知患儿家长小儿腹泻病因、日常防护方法、临床治疗方法、康复周期及护理要点等,以消除家长的紧张、焦虑情绪;另通过播放动画片、儿歌及提供小儿玩具、绘本、游戏互动、肢体接触等方式缓解患儿哭闹情绪,以提高其临床治疗和护理配合度及依从性。④依据患儿病情及年龄情况针对性给予饮食干预,如对于年龄<2周岁患儿嘱家长尽可能地给予母乳喂养,对于腹泻症状明显缓解患儿,可医嘱下适当少量、多次进食,但避免食用生冷、刺激性食物或暴饮暴食。⑤患儿每次大便后,嘱家长采用温水及时对患儿臀部及会阴部进行清洗,用柔软毛巾进行擦干,适时涂抹护臀霜予以干预,以避免因潮湿、摩擦而发生臀部发红、溃烂情况。评价与改进:小组定期组织循证护理专题会议,对阶段成果予以总结及客观评价,对实践过程中遇到的相关问题予以不断优化、改进。
1.3.2 中医护理干预组内所有患儿均在循证护理基础上同步接受推拿按摩及中药灌肠中医护理干预,操作前做好保暖及患儿情绪安抚,由儿科专业护师与患儿家属进行沟通,详细告知其推拿按摩及中药灌肠中医护理干预目的、意义、方法及相关注意事项等,以最大程度提高患儿家长的信任、支持及配合度。中医推拿:由儿科专业护师采用摩、揉、推、拿捏等手法对患儿的腹部、脐部、龟尾、肚角等穴位进行按摩,5 min/次,早晚各1次,其中对于脾虚泻患儿应加推脾经,以上操作均连续3 d。中药灌肠:对于湿热泻患儿对症采用60~100 ml葛根芩连汤进行灌肠干预;对于风寒泻患儿对症采用温和艾灸患儿神阙穴、足三里等穴予以干预,10~15 min/次,1次/d,另于神阙穴上外敷中药温脐散。上述灌肠期间均采用毛毯或薄棉被对患儿腹部进行覆盖保暖,以避免患儿受凉。
1.4 疗效判断标准观察并记录2组患儿的退热时间、止泻时间、止吐时间、住院时间,统计2组患儿感染(消化道感染、上呼吸道感染、下呼吸道感染)发生情况。评价2组临床治疗效果,其中以治疗后患儿临床主要症状基本消失,日排便次数恢复正常(<3次)且大便成形视为显效;以治疗后患儿临床主要症状较治疗前有所缓解,日排便次数较治疗前减少3次及以上,大便性状有所改善,部分虽稀质但好于水样便视为有效;以治疗后患儿临床主要症状、日大便次数及便形均未有好转甚至严重视为无效。临床总有效率=(显效+有效)例数/总例数×100%。

2 结果
2.1 2组患儿临床相关指标比较观察组患儿退热时间、止泻时间、止吐时间、住院时间均较对照组明显缩短,差异均具有统计学意义(P<0.05)。见表1。
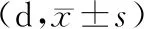
表1 2组患儿临床相关指标比较
2.2 2组患儿感染发生情况比较观察组患儿感染发生率明显低于对照组,差异具有统计学意义(P<0.05)。见表2。

表2 2组患儿感染发生情况比较 (例,%)
2.3 2组患儿临床疗效比较观察组患儿临床总有效率明显高于对照组,差异具有统计学意义(P<0.05)。见表3。

表3 2组患儿临床治疗效果比较 (例,%)
3 讨论
中医将小儿腹泻纳入“泄泻”“腹痛”等范畴,多由脾肾阳虚、肝气乘脾、脾胃虚弱、脾虚湿盛、食物留滞胃肠引起[9],小儿脾胃尚未发育完全,其消化功能较弱,容易引起胃肠道功能异常,发生腹泻。研究显示,发展中国家5岁以下儿童死亡主要是因腹泻引起[10],小儿腹泻早已被纳入中国卫健委规定的四大重点防治疾病范畴。随着医疗卫生事业的不断发展,对婴幼儿腹泻的诊治取得不错的成效,但全球每年依旧有约11亿儿童会发生腹泻,给医疗卫生系统及家庭造成沉重的负担[11]。小儿腹泻会导致患儿营养不良,发育受到限制,此外,还会造成患儿的认知功能以及学习能力下降,产生深远的危害[12]。因此,科学、有效地治疗小儿腹泻是当前的重任。中医推拿运用手法按摩患儿的腹部,使得消化道平滑肌松弛,减少肠道蠕动,此外还能加速腹部血液循环,促进炎性细胞转运至肠道,从而维持胃肠道的微环境保持平衡。一项系统研究表明,中医推拿能有效缓解胃肠道功能亢进引起的腹泻,调节胃肠道菌群,促进药物的吸收,在小儿腹泻的应用效果较单纯西医治疗效果好[13]。中医循证护理理念已被广泛应用于临床护理,基于中医理论知识的指导、遵循辨证施护的原则,结合腹泻患儿的实际需求和临床实践经验,制定科学、合理、有效的护理措施,对患儿进行生理及心理的全方位护理,并将病情评估贯穿整个治疗护理过程,取得较好的疗效。
本研究结果显示在循证联合中医护理后,观察组患儿的退热时间、止泻时间缩短,止吐时间、住院时间也显著减少,显著低于对照组,而且还明显优于许红芳等[14]文献报告结论,证实了循证联合中医护理对促进治疗效果的作用;肯定了本研究的开展具有实践性和参考性。分析原因是与常规围绕症状而开展的传统护理干预相比,循证护理不仅减轻了护理人员的工作负担、提高了护理工作效率和质量,还通过借鉴被证实的护理干预措施更加具有针对性和人性化,因此患儿的护理服务更加高效和有效[15];而中医护理遵循中医辨证施治的理念,尤其对于年龄较小、各系统发育尚未完全的患儿,护理干预措施更加温和、更加具有针对性[16,17]。
此外本研究结果还发现观察组患儿感染发生率明显低于对照组,体现了循证联合中医护理能够显著降低患儿各类感染的发生率,为促进患儿的快速康复奠定了基础,这在范娟[18]研究报告中也获得了一致的结论。分析原因在于常规护理措施虽然也有一定的步骤和路径[19],但常规护理多是根据患者的主动诉求而开展,然而本研究中患儿几乎缺乏有效沟通且不会准确表达个人要求,因此在本研究中具有局限性。故本研究通过被临床实践证实的循证护理,不仅能够使得护理人员有效开展针对性护理,而且还能够通过中医护理多种多样的干预方式,能够使得患儿得到悉心专业的护理[20],因此本研究中观察组患儿的临床治疗总有效率显著高于对照组。
综上所述,循证联合中医护理能有效改善小儿腹泻临床症状,其对于提高患儿临床治疗效果、有效促进患儿快速康复均具有重要意义,因此值得临床大力推广应用。

