Fleischner协会关于影像学评估成人肺动脉高压意见书解读
谭运择,罗松,智琲琲,蔡军
肺动脉高压(pulmonary hypertension,PH)是由多种已知或未知原因引起的肺动脉压异常升高的血流动力学状态,可造成肺血管阻力和肺动脉压力升高,继而引起右心功能衰竭甚至死亡。根据PH发病机制、血流动力学特点、临床表现不同可分为五大类,分别为动脉性肺动脉高压(pulmonary arterial hypertension,PAH)、左心疾病导致的PH、肺部疾病或低氧所致的PH、慢性血栓栓塞性肺动脉高压(chronic thromboembolic pulmonary hypertension,CTEPH)、原因未明或多因素所致的PH。目前,影像学检查是PH的主要诊断方法,在早期诊断、疗效评估中发挥着非常重要的作用。2021年1月,Fleischner学会发布了对成人PH进行无创影像学评估的管理意见书[1],学会组织17位具有PH诊疗经验和循证医学研究背景的Fleischner学会成员(13位影像学专家、3位有PH治疗经验的专家、1位系统评审专家)以及1位图书馆学专家成立了一个工作小组,通过搜集相关医学文献和证据,明确了超声心动图、CT、MRI和核医学检查在PH评估中的应用价值。本文对该意见书主要内容进行整理并解读。
1 PH的影像学检查
PH常用的影像学检查包括超声心动图、X线胸片、核素肺通气灌注显像(ventilation-perfusion,V/Q)、CT、MRI、肺血管造影等。超声心动图是PH最主要的筛查方式,已经写入国际指南与PH研讨的会议记录中[2-3]。胸片相较于其他影像学检查方法最为简单便利,但是其检测PH并不敏感,晚期PH胸片主要表现为肺动脉扩张和右心房与右心室增大。V/Q技术主要用于检测CTEPH,但是其提供的诊断信息较少,不能明确病因;SPECT/CT用于肺实质与肺灌注的联合评估,可以提高病灶的检出率,同样无法明确病因。CT血管成像(CTA)是目前评估肺动脉最常用的影像检查手段,对PH病人的血管评估有优势,但是对于亚段水平以下远端肺动脉分支评估有限。双能量CT肺动脉成像可以提供较为详细的解剖及功能学信息。心脏MR(CMR)是心脏形态功能评估的无创参考标准,但对肺实质的评估作用有限,主要用于心脏功能与肺动脉血流动力学评估。肺动脉造影是一种有创的检查方式,主要用于手术治疗,但对肺部周围解剖结构评估有限。Ascha等[4]对PH多种影像学检查方法进行了总结(表1)。
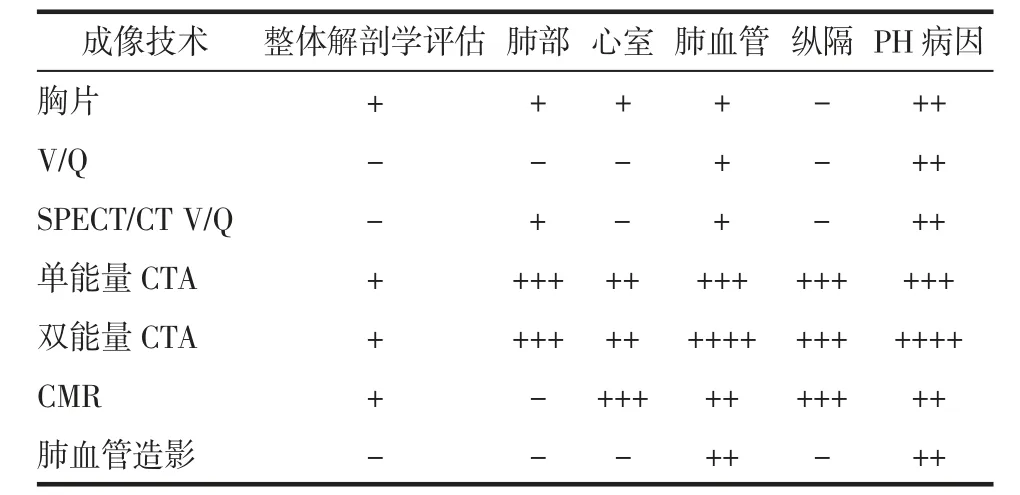
表1 各种成像技术对PH的评估效能
有研究[5]通过CT和CMR发现PH病人肺动脉直径绝对值与右心室导管测得的肺动脉压(pulmonary artery pressure,PAP)有关,但性别、年龄会影响肺动脉直径大小,且针对不同致病因素,诊断的标准也会有差异。例如,对于PAP升高较快的呼吸窘迫综合征,根据肺动脉直径诊断PH并不可靠;而对于PAP缓慢升高的间质性肺部疾病,肺动脉直径大小与肺动脉直径与主动脉直径比值对于诊断PH则有一定的价值。对于中度和重度PH病人,右心室与左心室最大直径比值(RV/LV)≥1.2可作为诊断依据。Truong等[6]研究表明,根据肺动脉直径与主动脉直径比将一般人群与患有不同基础疾病人群的PH患病风险分为4个层级,也可以帮助提高诊断PH阳性预测值。不同PH病人的肺动脉直径阈值不同,正常人群,患有结缔组织相关疾病、严重心脏疾病的病人的肺动脉直径阈值分别是34、32、30 mm。此外,CMR诊断PH的准确性与CT相当[3],但CMR可以提供更多的定量信息。Johns等[7]基于多个心脏CMR参数构建了PH诊断模型,为PH早期诊断提供更多的依据。
2 不同成像技术在确定PH病因中的作用
2.1 核素V/Q在目前的指南当中主要建议采用核素V/Q技术来排除CTEPH[2]。V/Q无法对肺通气灌注异常病因进行鉴别,不能区分PAH和肺毛细血管高压,需要进一步检查来明确,通过双能量肺灌注CT检查可以获益。有研究[8]显示SPECT/CT技术可以提高急性肺栓塞诊断敏感性,特别是对于识别CTEPH亚段病变[9]。
2.2 常规CT常规CT的时间、空间分辨力较高,可以综合评估心脏和肺部结构,适用于各类肺部疾病,原因不明或多种因素机制导致的PH也能通过CT平扫获益。PH中,PAH病人多存在微血管病变,具有明显的肺静脉和毛细血管受累征象,主要包括小叶中心微结节、外周新生血管和磨玻璃密度结节。当常规CT上出现磨玻璃结节且合并淋巴结肿大、小叶间隔增粗等征象时,高度提示PAH。增强CT可以用于阐明PH病因,虽然增强CT检测CTEPH的敏感度低于V/Q,但是其可显示血管情况,如充盈缺损或肺动脉狭窄程度,因此有助于术前评估。此外,增强CT还能显示超声心动图容易漏诊的病变(如心内分流、纤维素性纵隔炎、动脉导管未闭、肺静脉异位引流等)。
当前指南中[2]推荐所有PH均采用CT平扫,而CTEPH筛查推荐采用CTA。CT平扫在PH病人诊疗过程中具有重要作用。
2.3 双能量CT双能量CT碘图、肺灌注成像可以提供更多的诊断信息。双能量CT肺灌注成像与核素V/Q对于显示肺灌注缺损的一致性良好,并有助于显示远端小动脉栓塞的灌注缺损。结合碘图与肺动脉解剖图像观察,其诊断特异度和敏感度均能达到100%[10]。此外,双能量CT肺灌注成像也能鉴别PAH导致的外周微血管病变与外周型CTEPH。
2.4 肺动脉CTA肺动脉CTA一般经肘静脉注射对比剂,对比剂浓度达到设定阈值时启动扫描。当已知PAP较高时,由于对比剂通过肺动脉进程较慢,建议降低注射速率。对于心输出量高的病人,建议采用低千伏和高注射流率(4~6 mL/s)扫描参数,以确保血管成像质量。
肺动脉CTA可以提供心肺解剖信息,有助于识别PH病因,还可以对PH的预后进行危险分层。一项大样本肺动脉CTA研究表明,不同类型PH的血管、心脏、肺实质和纵隔等表现均有不同,根据不同表现可以推测PH的病因[11]。此外,部分由于结缔组织疾病如系统性红斑狼疮PH病人,由于抗磷脂抗体阳性或心脏瓣膜赘生物脱落导致的急性肺栓塞可以在肺动脉CTA中检出。
3 影像学评估PH相关病变及并发症
3.1 右心室结构与功能PH病程进展中,右心室容积、收缩末期和舒张末期压力会发生改变。PH末期,右心室充盈压力增加、心室壁增厚变硬、舒张末期容积增大、舒张功能障碍增加,导致室间隔变平,甚至凸向左心室,进一步限制左心室充盈,如未进行及时治疗,可致心力衰竭,甚至死亡。CMR能提供心室解剖、体积、质量、功能、流量以及心肌灌注等定量参数,被越来越多地用于诊断和治疗PH。有研究[12]表明,右心室收缩末期容积和舒张末期容积指数、射血分数、每搏输出量、整体纵向应变率和周向应变率等CMR定量参数可以预测PH病人预后。此外,有研究[13]显示T1mapping技术测量PH病人右心室插入点获得的T1值高于正常人群。
3.2 肺小血管病变 肺小血管病变是指PAH病人远端肺血管病变,特发性和遗传性PAH病人的主要特征是肺毛细血管前动脉重塑和丛状改变。PAH病人肺的微血管病变会导致细微的CT影像变化,但是这些变化在大多PAH病人中不能充分显示,无法区分肺静脉闭塞与特发性PAH,但其在双能量CT上可以表现为斑片状灌注缺损。
3.3 肺动脉明显扩张的相关并发症PH伴随肺动脉扩张会压迫左冠状动脉主干或者左前降支导致冠状动脉血流减少。有研究[14]表明当PH伴胸痛且肺动脉直径≥40 mm时,要考虑到肺动脉扩张压迫冠状动脉导致的心肌缺血。这类并发症需要进行及时治疗(支架植入、心脏搭桥、靶向药物、肺移植)。部分PH病人会伴随肺动脉夹层,其临床症状为胸痛及呼吸困难,夹层破裂会导致心包积血、心包填塞等严重并发症,CTA可以明确这些并发症。
4 PH治疗管理
4.1 CTEPH管理CTEPH如果不及时治疗,会导致右心功能衰竭,甚至死亡。第六届世界PH研讨会[15]提出了CTEPH的治疗管理流程(图1)。CTEPH的治疗决策涉及多学科团队,常通过多学科会诊(MDT)制定诊疗决策,放射学专家对于CTEPH的早期诊断、治疗策略及预后评估给出的意见十分重要。CTEPH的治疗策略除了抗凝治疗外,肺动脉血栓内膜剥脱术(pulmonary endarterectomy,PEA)是首选治疗方案。一半以上的CTEPH病人可能存在严重的远端微血管病变,并不适合手术。对于此类病人,建议选择肺动脉球囊扩张成形术(balloon pulmonary angioplasty,BPA)和药物治疗。
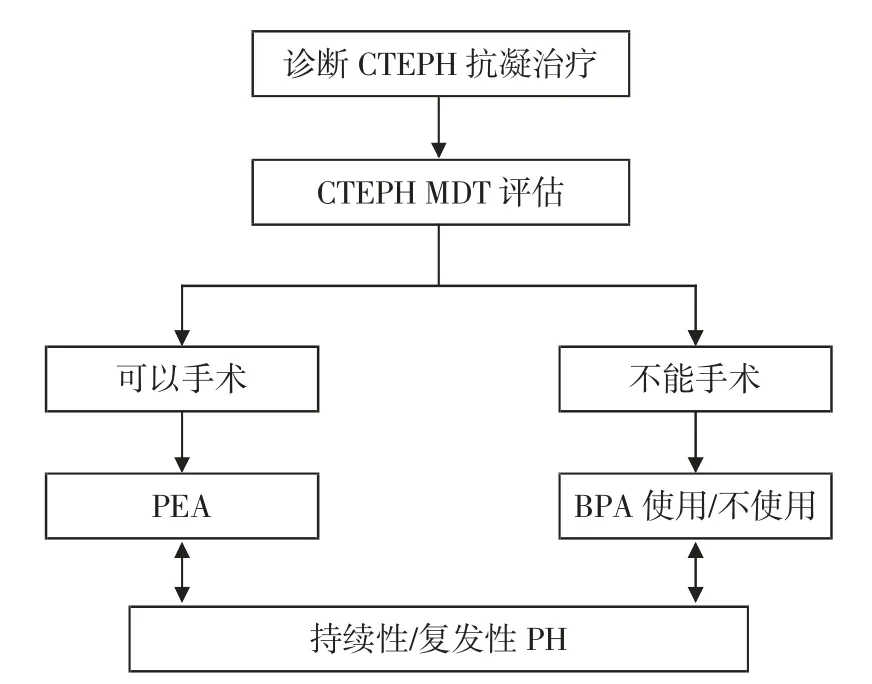
图1 CTEPH治疗管理流程图
4.2 PEA术前评估 在行PEA治疗前,CTA成像可以显示病变解剖位置,根据其影像特征可以预测PEA的手术结果。不推荐行PEA的情况包括远端肺动脉栓塞、肺动脉压力与栓塞病变不匹配、高肺血管阻力。在确诊CTEPH后,CTA可以用来评估CTEPH方案可行性,并且可以为手术建议血管路径。因此,在CTA上进行术前肺动脉分析时应结合横断面和多平面重组技术,可以提高病变检出率,更好地显示病变部位[15]。对于远端细小血管的显示,则考虑用心电门控扫描方式进行检查。对于可手术的CTEPH病人,数字减影血管造影上毛细血管期胸膜下灌注不良也预示着PEA的预后较差。
4.3 BPA评估BPA是无法进行手术治疗的替代疗法,Kawakami等[16]将病灶分为5种不同的类型:环形狭窄病变、网状病变、次全闭塞病变、完全闭塞病变、弯曲病变。其中环形狭窄和网状病变术后预后较好,并发症发生少;完全闭塞病变预后较差;弯曲病变的并发症发生率高。术前光学相干断层扫描可能有助于更好地显示血管内病变,但目前临床上应用尚少。另外,肺毛细血管胸膜下的血管灌注显示不良提示存在伴有弥漫性血栓形成的远端小血管病变,这也是BPA效果不佳的一个不良预测因素。
5 PH治疗后影像学随访
5.1 CTEPH术后评估CTEPH的治疗主要是为了改善病人的症状,使肺血流动力学恢复至正常状态。因此,对于CTEPH治疗后的病人,应重点评估其运动能力及静息状态下的肺血流动力学和右心室功能。在接受PEA手术的病人中,其平均PAP为25~30 mmHg(1 mmHg=0.133 kPa),而BPA病人肺血流动力恢复比例要低于PEA病人。PEA或BPA后病人症状通常均有明显改善。对于已经达到治疗目的病人,除了定期超声复查外,通常不需要更多的影像学检查;而对于PEA术后仍有症状和/或有血栓残留的PH病人,则需要其他影像学检查来确认进一步治疗方案。V/Q技术可以用于检测PEA或BPA治疗后的残留灌注缺损但不足以指导进一步治疗;CTA可以清晰显示血管结构;MRI相位对比成像可以用于观察BPA治疗前后肺动脉的血流变化;双能量CT则可以提供比SPECT/CT更可靠的肺血容量信息以及更高的空间分辨力,同时显示血管结构及形态信息。
MRI动态增强灌注成像可以提供CTEPH定性和半定量肺灌注评估。局部灌注参数、局部血流量、局部血容量和平均肺通过时间等肺灌注参数可以用于预测BPA治疗术后预后情况。一项应用CMR的研究[17]发现,BPA治疗术后左右心室射血分数均有改善;BPA后心室收缩不同步也得到改善,且根据CMR的T1mapping测得的室间隔心肌T1值可恢复到正常心肌T1值水平。对于PEA成功的病人,CMR显示整体RV功能和左右心室同步都会得到改善。
5.2 PH/CTEPH药物治疗后评估 对于接受药物治疗的PH/CTEPH病人,需要采用CMR对其心脏功能进行评估[18]。CMR能够高分辨地显示心脏结构,定量评估心室容积、心肌质量、血流量等心脏功能参数。目前,V/Q和CT在对接受PH/CTEPH药物治疗的病人随访评估中作用尚不明确。需要注意的是,对正在接受治疗的PH病人进行评估,MRI测量其PAP和血管阻力估值尚不够可靠。
6 小结
无创影像学技术在PH的诊断、疗效评估及预后预测中有着十分重要的意义。随着科学技术的进步、成像方式的发展,人工智能也进入了医学影像领域,这些新技术或方法有望克服当前成像方法的一些局限,为PH早期诊断及精准评估提供更多帮助,需要未来不断探索和进一步研究。

