沉浸式“做中学”提高非麻醉专业住院医师在麻醉科的学习效果
包芳萍 周凤 张操 邱雨婷 马冬梅 徐建红
住院医师规范化培训是医学生将专业知识和技能与临床实践结合的重要阶段。在临床中,外科年轻医生常因缺乏麻醉及危重病知识和急救技能而影响整体救治水平[1]。麻醉科轮转学习是住院医师规范化培训体系中的重要一环,是非麻醉专业住院医师(轮转医师)毕业后唯一学习麻醉知识和技能的机会。如何让轮转医师经过短短1~2 个月的麻醉科培训就能掌握更多的麻醉学和危重病知识及抢救技能,使其成为有胜任力的临床医师,已逐渐引起各大麻醉教学基地的关注[2~4]。
本次研究以“提高轮转医师在麻醉科学习效果”为中心,探讨原有的培养模式中常见的问题,并针对问题做出改进,以期能提高轮转医师学习效果,有效提升轮转医师的临床工作能力和胜任力。
1 原有的轮转医师“跟随式”培养模式及存在的问题
1.1 原有的轮转医师“跟随式”培养模式 轮转医师进入麻醉科后跟随教师参与临床工作和教学活动,通过临床实践将所学知识和经验应用到今后的临床工作中[5]。根据我科的实际条件,我们制定了如下教学模式:①针对轮转医师成立专门的教学小组,定期讨论和改进教学方法;②实施导师制,轮转医师跟随导师进入临床工作和学习,加强轮转医师和老师的交流和沟通,保障轮转医师的操作机会和对相关知识的掌握;③明确轮转医师培训目标,将所学的麻醉学知识和技能应用在今后的临床工作中;④模拟教学结合理论知识学习[6];轮转医师每天参加科室晨会,学习麻醉计划制定和参与讨论;以案例为基础的教学,让轮转医师了解患者术前评估准备(心功能评估、高血压等管理)、术中管理要点和术后常见并发症等知识[7];⑤出科考核:参照住院医师规范化培训考核标准进行出科时操作考核(气管插管和心肺复苏),并进行基础的理论知识考核。
1.2 原培训模式中存在的问题 ①轮转医师跟随导师进入临床工作,但导师在临床工作中常常负责2~3 个手术间的麻醉管理,轮转医师多跟随麻醉科住院医师身后负责监护患者并进行麻醉管理,常常仅准备药物和学习气管插管,对监护患者、调节药物和麻醉管理并不用心。学习主动性差的轮转医师觉得无事可做,躲在角落里看书、玩手机,其在麻醉科的学习就是走马观花、流于形式,并不能真正实现“做中学”,没有达到培训效果[4]。②轮转医师学习目标并不明确,认为自己只是单纯学习气道管理(面罩通气和气管插管)和心肺复苏,对术前访视评估、术中管理和术后并发症等相关内容并不关心且缺乏学习动力。③麻醉科老师对轮转医师带教积极性较差,认为其今后不从事麻醉相关工作,不必要掌握太多麻醉知识。这使得主动学习能力差的轮转医师更难获得好的学习效果。
从以上问题我们发现:当有麻醉科住院医师可以依赖时,“惰性”易导致轮转医师放弃主动去做、去学,不能达到“做中学”的效果,从而收获有限。因此,我们考虑将轮转医师放到麻醉科住院医师的位置上,让他们直接参与患者的麻醉管理工作,使其沉浸在“麻醉医师”的工作岗位中实现“做中学”,临床工作中遇到的各种问题促使其主动学习麻醉相关的知识和技能,从而获得更好的培训效果。
2 沉浸式“做中学”培训模式
为防止轮转医师沦为“旁观者”,本次研究采用沉浸式“做中学”的培训模式:第1 周,跟随导师和助教老师(麻醉科住院医师)参与临床麻醉工作。轮转医师主要在助教老师带领下熟悉麻醉前评估及准备,仪器设备检查和准备,气道管理和各种操作技能,麻醉科文书管理和工作流程,了解各类药物和麻醉方法的适应证和禁忌证。注重术前访视、术中监测和麻醉管理的学习,为后期的工作打好基础。第2 周,开始直接跟随导师从事麻醉科工作。轮转医师将成为发现临床问题的“第一人”,在导师的引导下分析问题并解决问题。临床工作中遇到的各种问题,促使轮转医师主动学习,不懂就问,从而获得发现问题和解决问题的能力。新的沉浸式“做中学”的培训模式更强调轮转医师的临床能力培养,让轮转医师重视麻醉前评估、访视和准备,学习麻醉基本操作和术中监测,熟悉各种监测指标和监测仪器,并了解全身麻醉、椎管内麻醉的适应证和并发症,从而获得更好的学习效果。
3 沉浸式“做中学”培训模式实践
3.1 实验对象 选择2020 年11 月至2022 年5 月期间完成原有培训模式的18 名轮转医师和沉浸式“做中学”培训模式的35 名轮转医师,及16 名教师进行问卷调查。调查轮转医师经过1~2 个月麻醉科学习后,其在患者基础疾病的管理、麻醉知识和麻醉技能、术后患者生命体征和并发症管理、危重患者抢救意识和能力等方面的自我评价。同时调查教师评价轮转医师的学习主动性,自身教学积极性和对轮转医师学习效果(麻醉知识、技能和抢救能力)的关注度等评价。
3.2 轮转医师调查反馈结果见表1
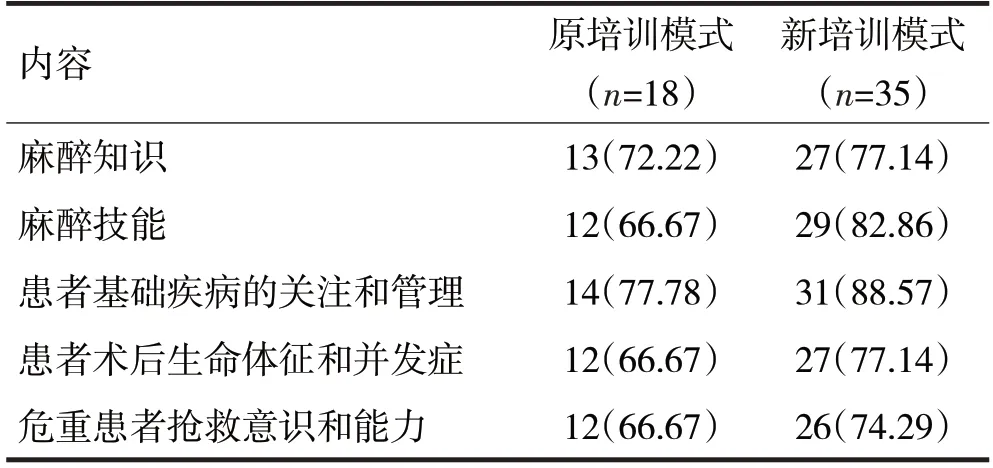
表1 轮转医师在麻醉科轮转实习后的收获/名(%)
由表1 可见,两种培训模式下,大部分轮转医师在患者基础疾病的管理、麻醉知识和麻醉技能、术后患者生命体征和并发症管理、危重患者抢救意识和能力等方面均有明显收获,差异无统计学意义(χ2分别=1.08、0.15、1.78、0.67、0.34,P均>0.05)。
3.3 教师调查反馈结果见表2
由表2 可见,新培训模式下,更多的轮转医师能非常主动学习,自身非常积极地教学和非常关注教学效果的教师数量也有增加,但两组轮转医师的学习主动性、教师自身教学积极性和对轮转医师学习效果(麻醉知识、技能和抢救能力)的关注度比较,差异无明显统计学意义(χ2分别=2.87、2.10、4.95、3.18、3.60,P均>0.05)。

表2 教师对培训模式的反馈/名(%)
3.4 讨论 无论是原培训模式还是新的沉浸式“做中学”培训模式,大部分轮转医师经过麻醉科培训后在麻醉知识和技能、患者基础疾病的管理、术后患者生命体征和并发症管理、危重患者抢救意识和能力等方面都有收获。该结果与Kovatch 等[8]报道相似,肯定了麻醉科培训的效果和必要性。
浙江大学医学院附属第一医院麻醉科一直非常重视教学工作。在最初制定轮转医师培养模式时,就引入各教学中心优秀的经验和方法,将导师制、模拟教学[6]、以案例为基础教学[7]等引入培养模式,66.67%~77.78%的轮转医师表示在知识、技能和能力等方面有所收获,获得良好的培训效果。但同时在教学工作中发现一些问题,并针对这些问题提出改进方案,实施新的沉浸式“做中学”的培养模式。新模式实施后,相对应的74.29%~88.57%轮转医师反馈有收获,各方面数据均略有增加。虽然因为样本例数较少,两组数据在统计上无明显差异(P>0.05),但教学效果一点点的提高,都将有深远影响。
新培训模式下可以看到更多的轮转医师主动学习,更多的教师积极教学并关注教学效果。“主动学习”在毕业后教育中起到非常重要的作用,是获取知识的主要来源[9]。轮转医师学习主动性和教师教学积极性的提高,都会相应地提升教学效果。长此以往,必将显著提高轮转医师的临床知识和能力,最终为患者提供更好、更安全的医疗服务。虽然因为样本量小而无统计学差异(P>0.05),但这一点点的提高应用在全国范围,将产生巨大影响。
沉浸式“做中学”培训模式有助于提高轮转医师的培训效果。但该种培训模式中仍存在一些问题:虽经过不断强化培训,轮转医师在麻醉科工作期间仍会出现差错:4 名(11.43%)未能正确评估困难气道,12 名(34.29%)未进行术前仪器设备检查,15 名(42.86%)麻醉前或术中监护准备未到位。在导师的监管下,这些错误都被及时发现并纠正后进行正常的麻醉管理。如果这些错误未被导师及时发现,将会对患者造成严重不良后果或伤害。为了更好地保障医疗安全,针对这些问题,仍要不断改进教学方法和模式,以提高教学质量并减少临床工作中的风险。
本研究在单一的教学医院中进行,样本例数偏少,使得所有数据在两组间比较时无统计学差异。国内一些教学医院也采用这种沉浸式“做中学”的培训模式,但未见相关报道。新模式的进一步推广,应用在更多教学医院对轮转医师的培养中,将更能凸显培训效果,也将扩大轮转医师的受益范围。
4 总结
经过麻醉科培训后,轮转医师可收获麻醉相关知识和能力。沉浸式“做中学”培训模式可进一步促使轮转医师主动学习和提高教师教学积极性,从而进一步提升轮转医师在理论知识、技能水平、临床诊疗和危重症抢救等方面的能力,提高其在麻醉科的学习效果,使其成为更有胜任力的医师。

