儿童不典型脑膜瘤一例
姜卉 张伟 姜兵 范冶 魏伟安
脑膜瘤在儿童中罕见,约占儿童颅内肿瘤的0.4%~4.6%[1],影像表现不典型的脑膜瘤很容易误诊,本文回顾性分析一例误诊的儿童颅内不典型脑膜瘤的临床、病理及MRI 表现,以提高广大影像工作者对该病的认识。
病例资料患者,女,7 岁,反复头痛3 周、腹痛1 周,加重伴恶心、呕吐3 d 入院,体查无特殊,实验室检查神经元特异烯醇化酶22.96 U/ml(↑),余未见异常。两年前曾因抽搐、惊厥持续状态于外院就诊,当时头部MR 平扫T2FLAIR 横轴位序列示右颞叶皮层及皮层下小片状高信号(图1),T1WI 及T2WI 未见明显异常,予以抗病毒及对症治疗后好转,出院复查MR 右颞叶病灶无变化,诊断为病毒性脑炎。患者第一次手术后家属拒绝进一步放疗,1 个月后患者因反复头痛、腹痛、恶心再次入院,再次术后持续昏迷,并发脑出血、颅内感染、肺部感染、电解质紊乱,1 个月后因家属放弃抢救死亡。
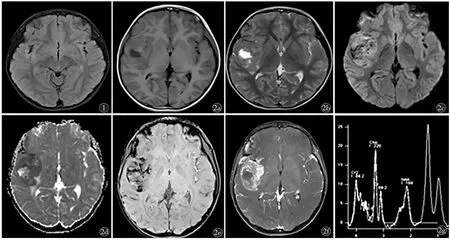
图1 T2 FLAIR 横轴位示右颞叶皮层及皮层下小片状高信号。图2 a)T1WI 横轴位示右侧颞叶见等、低信号肿块,内见小点片状高信号;b)T2WI 横轴位呈等、高信号;c)DWI 示病灶实性部分呈高信号;d)ADC 示病灶实性部分呈低信号;e)SWI 示病灶内小点片状低信号;f)T1WI增强横轴位扫描示肿块明显不均匀强化,内部见小片状无强化区;g)单体素MRS(TE 35 ms)示右颞叶肿块Cho 峰明显增高,NAA 峰明显降低,可见高大Lip 峰
MR 检查:右侧颞叶、外侧裂区T1WI 等、稍低信号,等、高T2WI 信号肿块,伴中央类圆形液样信号区,DWI 混杂高信号,ADC 低信号为主,SWI 病灶内可见低信号出血,增强扫描病灶明显不均匀强化,右侧额、颞部及外侧裂脑膜线状、结节状强化(未给图),MRS 示Cho 峰明显升高,NAA降低,可见高大Lip 峰(图2)。
第一次手术及病理:在右前颞叶外侧裂处见肿瘤组织,肿瘤组织色泽肉红色,表面质韧,中间质脆,血运丰富、易出血,边界不清、周围水肿,侵犯右侧脑室颞角,肿块部分切除。病理诊断:(右颞叶占位)HE 切片形态结构总体符合脑膜瘤组织结构特点,肿瘤有大片坏死,局部肿瘤细胞生长活跃,有乳头状改变,周边脑组织有侵犯,倾向于非典型脑膜瘤(CNS WHO 2~3 级)(图3)。免疫组化结果:EMA(灶+),PR(-),Vim(+),GFAP(部分+),S-100(+),CD57(部分+),LCA(-),CEA(灶+),CD34(血管+),P53(散在+),Ki-67(+约5%);乳头状区:GFAP(部分+),EMA(灶+),PR(散在个别+)。
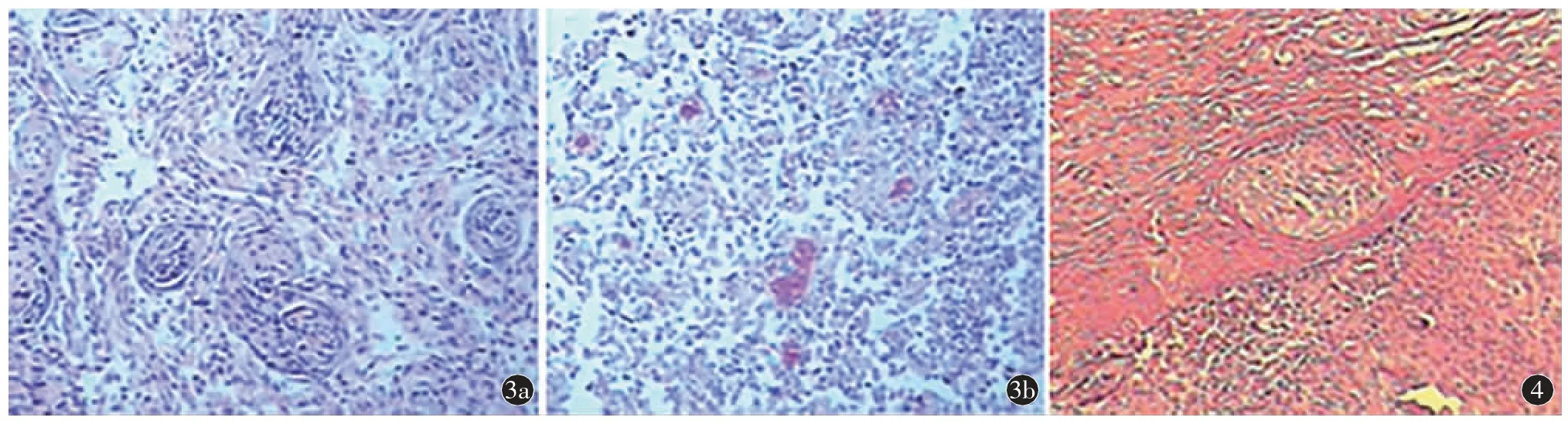
图3 HE×100。a)肿瘤形态结构符合脑膜瘤特点,部分瘤细胞呈经典的旋涡状排列;b)肿瘤大片凝固性坏死,局部肿瘤细胞生长活跃,有乳头状改变图4 HE×100,镜下见瘤细胞异型性明显,核仁可见,核分裂易见,细胞密度高;肿瘤内有大片凝固性坏死,伴出血
第二次手术及病理:原右侧额颞部固定游离骨瓣已被膨隆的脑膜脑组织顶出,部分暗红色肿瘤组织外溢,取出游离骨瓣,见脑膜脑组织膨隆明显,暗红色肿瘤组织已完全侵犯脑膜及脑组织,切除大小约7 cm×7 cm×5 cm 的含脑膜脑组织的异常肿瘤组织及前颞叶脑组织,肿瘤组织色泽暗红色,表面质韧,中间组织质脆,血运丰富,稍触易出血,边界不清楚,部分周围有水肿带,肿瘤已侵犯到右侧脑室颞角。病理诊断:(右颞部肿瘤)恶性肿瘤,肿瘤内有大片凝固性坏死,向周边脑组织侵犯,结合前次病理切片及免疫组化结果考虑为间变型脑膜瘤(CNS WHO 3 级)(图4)。
讨论1.临床及病理
脑膜瘤起源于蛛网膜颗粒上的帽状细胞,好发于中老年女性,占所有颅内肿瘤的36%,生长缓慢,以头痛和癫痫发作为常见临床表现,绝大多数为良性肿瘤(CNS WHO 1级),间变型脑膜瘤(CNS WHO 3 级)约占1.0%[2,3]。
儿童脑膜瘤罕见,约占成人、青少年、儿童脑膜瘤总数的2.5%,占儿童所有脑肿瘤的比例小于5%,以男性多见,最常见的临床表现为颅高压、癫痫发作、视觉和运动障碍、颅神经缺损等症状。在儿童和青少年中最常发生的部位是脑凸面、脑室内、大脑镰和矢状窦旁、前颅窝和中颅窝,发生于脑实质的仅占约0.9%[4],其发生WHO 2 级和WHO 3级脑膜瘤的比例明显高于成人,文献报道可以高达60%,且更可能发生在不典型部位[4,5]。
本院2016 年1 月~2022 年10 月颅内脑膜瘤患者共计369 例,其中WHO 2 级及WHO 3 级患者共24 例,约 占1%,与文献报道相符,儿童患者仅2 例(2/369),本例临床表现为癫痫持续状态和颅高压症状,第二次病理最终确诊为间变型脑膜瘤(CNS WHO 3 级),发生在不典型部位,与文献相符。首次MR 检查仅表现为T2FLAIR 序列右侧颞叶皮层及皮层下轻微高信号,推测此肿瘤可能起源于脑实质。文献报道脑实质起源的脑膜瘤可能存在以下几种发生机制:(1)起源于在脑发育过程中随穿透血管一起迁移并进入脑实质和脑沟裂中的软脑膜内的蛛网膜帽状细胞;(2)起源于脑沟内的软脑膜,附着并压缩脑实质从而生长到实质内;(3)起源于在迁移过程中滞留在脑实质中的蛛网膜细胞;(4)起源于软脑膜间质中异位的脑膜上皮细胞;(5)起源于脑实质内去分化的细胞或起源于颅内神经鞘细胞,与罕见的皮肤脑膜瘤和板障内脑膜瘤的发生机制类似;其中以前面两种假说的认可度更高[6]。
2000 年WHO 第三版神经系统肿瘤分类开始将脑膜瘤作为一独立分类类型,共15 种亚型,2021 年新版中明确指出非典型(CNS WHO 2 级)或间变型(CNS WHO 3 级)脑膜瘤的分级标准适用于任何亚型,WHO 3 级的诊断不应仅依靠横纹肌样细胞或乳头状结构,一些分子生物学标志物也与脑膜瘤分类和分级有关[3]。本例首次病理肿瘤细胞有经典“漩涡状”(脑膜上皮细胞排列方式)改变,区域免疫组化染色增值指数5%偏高;部分瘤细胞呈乳头状改变,且对周边脑组织有插入式侵犯,LCA 阴性基本排除临床淋巴瘤诊断,Vim 阳性支持间叶来源肿瘤,但因GFAP、EMA部分阳性,PR 阴性等免疫组化结果表达不典型,结合HE切片组织学形态及免疫组化结果,诊断倾向于非典型脑膜瘤(CNS WHO 2~3 级),并没有完全明确肿瘤的分级,可能与第一次手术仅小部分切除了肿瘤,且病理取材分析不能够全面反应整体病灶的全部情况有关。再次手术切除了绝大部分肿瘤组织,镜下瘤细胞异型性明显,核分裂易见,细胞密度高,肿瘤内有大片凝固性坏死,伴出血,侵犯周边脑组织,结合第一次病理有典型漩涡状改变及局部瘤细胞乳头状改变从而考虑为间变型脑膜瘤(CNS WHO 3 级)。
2.MR 表现及鉴别诊断
原发于神经系统的脑膜瘤可以分为有硬膜相连者和无硬膜相连者,有硬膜相连者的典型MR 表现为边界清楚的圆形或类圆形肿块,信号均匀,T1WI 呈等或稍低信号T2WI 呈等或稍高信号,DWI 呈高信号,增强扫描呈明显均匀强化,“脑膜尾征”为典型表现,合并囊变、坏死、出血少见,邻近颅骨呈增生硬化改变[7,8]。灌注成像为高灌注。MRS示Cho 峰升高、NAA 峰及Cr 峰减低,Ala 峰及Glx 峰提示脑膜瘤的诊断[9]。无硬膜接触的幕上脑膜瘤根据发生部位的不同分为脑室内、松果体区、外侧裂深部、脑实质内或皮层下五种类型[10]。对于颅内非硬膜接触部位的边界清楚、信号均匀的肿块,即使没有“脑膜尾征”仍需考虑脑膜瘤的诊断。起源于脑实质或脑沟、裂的脑膜瘤常因为定位错误,误诊率高[8]。儿童脑实质起源偏恶性脑膜瘤主要表现为肿瘤体积较大,边界不清,易囊变、出血、钙化,不均匀强化及偏侧性的瘤周水肿[6-11]。Vescovi 等[12]报道的1 例7 岁男童右顶叶脑实质WHO 2 级脑膜瘤ASL 高灌注,SWI 未见出血,MRS 无Lip 峰。本例肿块起源于右颞叶,边界不清,伴有囊变或坏死,不均匀强化,脑膜广泛受累,瘤周可见水肿,SWI 示病灶内出血,Lip 峰提示组织坏死,说明肿瘤恶性程度高。
本病例需和脑炎、高级别胶质瘤、弥漫性脑膜胶质神经元肿瘤、淋巴瘤、神经母细胞瘤等相鉴别。(1)脑炎,本病例初诊表现为T2FLAIR 序列右颞叶小片状高信号,需和脑炎鉴别,结合脑脊液检查及动态观察即可明确。(2)高级别胶质瘤,灰、白质常同时受累,边界不清,囊变、坏死、出血常见,增强扫描呈“花环状”强化,沿脑膜浸润少见。(3)弥漫性脑膜胶质神经元肿瘤,其特征为多发、分布于脑和脊髓表面的脑膜下囊性病变,伴有弥漫的软脑膜线状、结节状强化,通常无原发脑实质肿块[13,14]。(4)脑实质内淋巴瘤位置常较深、信号均匀,DWI 呈高信号,增强明显均匀强化,“握拳征”、“尖角征”为典型征象;肿块常呈低灌注,囊变、坏死、出血少见;脑膜淋巴瘤T1WI 常为等或低信号,T2WI 常为等或稍高信号,强化明显,常有脑膜尾征和周围脑膜的强化。(5)神经母细胞瘤恶性程度高,多位于幕上脑实质,以额、顶叶多见,体积多较大,肿瘤实性部分T1WI 呈等或稍低信号,T2WI 呈等或稍高信号,易发生囊变、出血、钙化[15,16]。
3.治疗及转归
手术是治疗间变型脑膜瘤的主要方法,手术切除范围与复发率相关,理论上应尽量全切肿瘤。术前及术后常见癫痫发作,患者可能需要长期的抗癫痫治疗。术中可能发生静脉窦血栓栓塞,术后以内科并发症为主。大部分研究表明全切和次全切除肿瘤的患者行辅助放疗能够延长生存期和降低复发率,目前放疗已作为常规辅助治疗。针对间变型脑膜瘤的全身治疗性药物还处于临床试验阶段,基因组学的发展在未来有可能改变脑膜瘤的治疗方式[9]。本例首次手术仅次全切肿瘤,术后家属拒绝放疗,再次手术大部分病灶切除,患者术后持续昏迷,出现了较多并发症,1 个月后家属放弃抢救死亡,也说明了首次手术全切肿瘤和辅助放疗在间变型脑膜瘤患者治疗和转归中的重要性。
总之儿童脑实质起源的间变型脑膜瘤非常罕见,诊断十分困难,确诊主要依靠组织病理学。儿童即使是MR 脑内轻微异常信号仍需要随访,以免延误治疗。间变型脑膜瘤的治疗方案尤为重要,是影响预后的关键因素。

