MRI扩散加权成像表观扩散系数值在宫颈癌诊断中的应用
代前军,吴云华,孟庆涛,李 军,张星星
宫颈癌是临床常见的恶性妇科肿瘤,主要发生位置为宫颈移行带和(或)阴道和(或)宫颈管[1]。宫颈癌发病因素十分复杂且多种多样,与性激素失调、子宫颈糜烂、人乳头状瘤病毒感染等有关[2]。目前,针对宫颈癌进行临床诊断的主要依据为细胞学及病理检查,但是不管何种检查方式都存在一定的不足及局限性。随着影像学检查设备及技术的不断发展,功能性MRI检查在临床宫颈癌诊断中发挥了十分重要的作用[3]。扩散加权成像(DWI)是临床常用的一种功能性MRI检查方法,其主要是通过对活体组织中的微观水分子扩散运动情况进行评估[4]。近年来,DWI在肿瘤组织成像中主要对肿瘤特征进行描述及对肿瘤性质进行区分。DWI可对没有发生形态学变化的相关活体组织进行检测,观察其水分子的扩散及变化情况,同时通过表观扩散系数(ADC)值来进行定量描述[5]。本研究对宫颈癌术前宫颈组织DWI的ADC值进行分析,为DWI检查在宫颈癌诊断中应用提供参考。
1 资料与方法
1.1一般资料 选取2018年2月—2021年2月在我院确诊并治疗的25例宫颈癌(鳞癌)为研究组。研究组均符合临床关于宫颈癌的诊断标准[6],且经组织病理学检查证实;均初次诊断为宫颈癌,且在接受MRI检查前所有患者都未接受相关抗癌治疗;均于术前行MRI检查,并在我院接受手术治疗。研究组年龄35~71(43.5±2.6)岁;国际妇产科联盟(FIGO)分期:Ⅰb期12例,Ⅱa期5例,Ⅱb期7例,Ⅲb期1例;病理分化程度:高分化8例,中分化10例,低分化7例。选取同期来我院进行检查的未合并宫颈病变正常健康女性20例作为对照组,年龄36~72(43.6±2.5)岁。
1.2方法 两组均接受MRI检查,使用西门子3.0 T MRI扫描检查仪和8通道相控阵体线圈进行检查。在检查前所有研究对象膀胱呈适当充盈状态,检查时取仰卧位,分别进行常规MRI及DWI检查。成像检查序列:快速自旋回波序列、自旋回波序列,均行横断位T1WI及T2WI扫描,冠状位T2WI扫描,矢状位T2WI扫描。所有研究对象的常规MRI及DWI检查图像均由两名医生通过双盲法进行分析及诊断。
1.3观察指标 ①比较对照组宫颈组织与研究组病灶组织的ADC值差异。②比较不同病理分化程度(高分化为患者分化表现较好,核分裂象每高倍视野低于2个;中分化为癌细胞表现大小不一,核分裂象每高倍视野在2~4个;低分化为核分裂象每高倍视野超过4个)宫颈癌病灶组织ADC值差异。③研究组ADC值与不同宫颈癌病理分化程度的相关性。④对照组及研究组在常规MRI图像中的主要表现。⑤正常宫颈组织在DWI检查中的主要表现及宫颈三层结构之间的ADC值差异。⑥研究组淋巴结的MRI检查表现及非转移与转移淋巴结的ADC值差异。⑦单纯T2WI检查及T2WI联合DWI检查对宫颈癌的检出率。
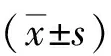
2 结果
2.1两组ADC值比较 对照组宫颈组织ADC值为(1.4±0.3)×10-3mm2/s,研究组病灶组织ADC值为(0.7±0.1)×10-3mm2/s。研究组病灶组织的ADC值显著低于对照组宫颈组织(P<0.01)。
2.2不同病理分化程度宫颈癌病灶组织ADC值比较 高分化、中分化、低分化宫颈癌病灶组织ADC值分别为(1.01±0.03)×10-3mm2/s、(0.91±0.02)×10-3mm2/s、(0.82±0.02)×10-3mm2/s。不同病理分化程度宫颈癌病灶组织ADC值比较差异有统计学意义(P<0.01)。
2.3ADC值与FIGO分期的相关性 Pearson相关性分析结果提示,ADC值与宫颈癌病理分化程度呈显著正相关性(r=1.251,P=0.001)。
2.4对照组及研究组常规MRI表现 对照组宫颈常规MRI检查均未见异常表现,显示无病灶,且在T2WI图像中宫颈的三层结构显示清晰,内带是内膜结构,由于宫颈黏液的原因表现为明显的高信号,中间结合带为低信号,外带子宫肌层表现为中高信号。研究组在常规MRI检查中均表现为宫颈显著增大,在所有宫颈癌患者的宫颈位置存在软组织肿块。T1WI图像表现为等信号或低信号,在T2WI图像中,主要表现为均匀或不均匀的高信号影。发生宫旁浸润患者的表现除宫颈正常的低信号消失外,还在宫旁位置可见呈局灶或弥漫性的异常信号。本研究中有1例宫颈肿瘤向外侵犯,累及盆壁闭孔内肌且导致泌尿系统梗阻,3例在T2WI图像中表现为高信号影、类圆形或结节状的增大盆腔淋巴结。
2.5正常宫颈DWI表现及ADC值 在DWI图像中,能够清晰地分辨正常宫颈的三层结构:外带肌层、中间结合带及内带内膜。内带表现出显著的高信号,主要为宫腔内分泌液及子宫内膜;中间结合带表现出显著的低信号,为肌层当中的1/2血管结构,主要是静脉;外带是肌层,因不同患者的月经周期及年龄而不同,表现为稍高信号及中等信号。对照组正常宫颈的三层结构ADC值分别为:内带(1.4±0.3)×10-3mm2/s、中间结合带(1.4±0.3) ×10-3mm2/s、外带(1.4±0.2)×10-3mm2/s;正常宫颈腔内黏液分泌物的ADC值为(1.4±0.3)×10-3mm2/s。三层不同宫颈结构之间的ADC值比较差异无统计学意义(P>0.05)。
2.6转移、非转移淋巴结MRI表现及ADC值比较 共测出非转移淋巴结14个和转移淋巴结11个,所有淋巴结在常规T1WI图像中全部表现为等信号及低信号,在T2WI图像中表现为稍高信号及等信号,T2WI脂肪抑制图像中表现为稍高信号,DWI图像表现为不均匀高信号或均匀高信号。非转移淋巴结在ADC中表现为灰色区域,而转移淋巴结在ADC中表现为灰黑色的区域。非转移淋巴结的ADC值为(1.3±0.1)×10-3mm2/s,转移淋巴结的ADC值为(0.8±0.1)×10-3mm2/s,非转移淋巴结的ADC值显著高于转移淋巴结(P<0.01)。
2.7T2WI联合DWI检查对宫颈癌的检出率 在25例宫颈癌中,单纯T2WI检查检出16例,检出率为64.0%;T2WI联合DWI检查共检出21例,检出率为84.0%。单纯T2WI检查与T2WI联合DWI检查对宫颈癌的检出率比较差异无统计学意义(P>0.05)。
3 讨论
DWI检查的主要物理基础为体内水分子的扩散运动,然后针对组织细胞中水分子的内外扩散运动所导致信号改变进行成像,同时使用ADC值对水分子的运动进行定量分析;对组织中微环境的改变进行观察,进而有效的检测比组织学及形态学更早的相关微结构变化[7]。目前,DWI检查在中枢系统疾病的诊断中已经普遍应用,但是由于化学位移、呼吸运动等影响因素,导致其在躯体部位的应用存在一定局限性[8]。随着MRI检查设备及技术的不断进步及发展,出现了多线圈并行成像、平面回波成像等新技术,使得扫描检查时间显著缩短,同时减轻了运动伪影,使DWI检查在临床中的应用日益成熟,在女性盆腔疾病的诊断中也广泛地应用[9]。
DWI主要针对肿瘤组织中水分子的扩散活动进行检测,而在DWI图像中,宫颈癌病灶均表现为显著的高信号,与周围正常宫颈组织的低、等信号比较差异显著,所以在宫颈癌检出率方面相对较高。研究发现,ADC值这一量化指标水平的高低也能够对肿瘤性质进行判断[10-11]。本研究结果显示,研究组病灶组织的ADC值显著低于对照组宫颈组织。通常来说,正常组织的含水量十分丰富,在微循环中拥有较高的灌注水平,较宽的细胞外间隙,因此其扩散的受限程度就更轻,所以ADC值会更高[12]。与常规MRI检查相比,对ADC值进行测量在较小肿瘤病灶检出率方面,更加具有特异性及敏感性[13]。
DWI检查中的信号强弱和ADC值高低与组织细胞含水量及密度之间有着密切的关系[14]。与正常宫颈相比,宫颈癌细胞的密度显著增加,使宫颈癌细胞的间隙显著缩小,限制了细胞外间隙水分子的扩散。此外,肿瘤细胞的核质比显著升高,明显限制了恶性肿瘤中水分子的运动,使ADC值显著降低,从同相位转换为失相位时水分子运动就更慢,衰减的横向磁化矢量速度更慢,在DWI检查图像中表现为高信号。
ADC值主要是对组织细胞中水分子的运动情况进行定量检测。有研究指出,能够通过ADC值对病灶组织的性质进行鉴别及区分,随着宫颈癌细胞恶性程度及病理级别的升高,ADC值不断降低[15]。本研究结果显示,不同病理分化程度宫颈癌病灶组织ADC值比较差异有统计学意义,随着分化程度的降低,ADC值有明显的下降趋势。分析其可能原因为:宫颈癌依照病理学表现进行分级,其分化程度越低,表示癌细胞核越大、细胞器越多,核异型性表现就越明显,核质比就越大;因此患者肿瘤细胞体积就越大,排列越紧密,从而对水分子扩散运动的影响就越明显[16-18]。牟东景等[19]研究发现,不同子宫内膜癌病理分化程度患者的ADC值有明显差异,本研究结果与该结果相一致。
另外,与未发生淋巴结转移的宫颈癌患者比较,发生淋巴结转移患者的生存率更低[20]。所以,有效检出宫颈癌患者是否发生淋巴结转移,对其临床治疗及预后评估都有积极的意义。常规MRI对是否发生淋巴结转移的检查依据主要为淋巴结大小,但是对转移淋巴结大小的诊断阈值各个报道并不一致,通常来说,10 mm为诊断淋巴结转移的常用阈值[21]。但部分淋巴结即使没有达到10 mm,也仍然存在转移;所以常规MRI检查在诊断淋巴结转移方面的假阴性率较高。本研究结果显示,非转移淋巴结的ADC值显著高于转移淋巴结。有学者对宫颈癌转移淋巴结的ADC值进行相关研究,但转移淋巴结与非转移淋巴结ADC值在各个报道的结果并不一致[22]。有研究指出,非转移及转移淋巴结在DWI检查的信号强度方面并未表现出显著的差异,但非转移淋巴结的ADC值显著高于转移淋巴结[23-25],本研究结果与上述研究一致。但是也有相关研究指出,临床妇科恶性肿瘤非转移淋巴结与转移淋巴结的ADC值比较无显著差异[26]。ABDEL RAZEK等[27]研究发现,非转移及转移淋巴结的ADC值均低于良性淋巴结,而非转移与转移淋巴结的ADC值较为接近。对出现上述现象的原因进行分析发现,在转移淋巴结中,肿瘤组织取代了全部的正常淋巴组织,肿瘤细胞的数目较多且体积相对较大,排列十分紧密,导致细胞外的间隙显著减小;肿瘤细胞核深染且大,具有显著的异型性,核质比升高,细胞器显著增多,细胞质减少,使细胞内间隙显著减小;所以细胞内及细胞外的水分子扩散都会受到明显限制,导致转移淋巴结的ADC值显著低于非转移淋巴结。本研究结果还显示,盆腔淋巴结在T1WI图像中全部表现为等信号及低信号,在T2WI图像中表现为稍高信号及等信号;在T2WI脂肪抑制图像中表现为稍高信号。由此可知,通过常规MRI检查很难对盆腔增大淋巴结是否发生转移进行有效的判断。虽然非转移淋巴结及转移淋巴结在DWI图像中都表现为高信号,但是ADC值差异显著,可以通过ADC值的差异性来辅助临床分辨是否发生淋巴结转移,进而为临床诊疗提供更多的参考信息。
综上所述,通过DWI检查能够对宫颈癌病灶的范围及位置进行清晰的观察,且能够通过测量及比较ADC值对正常宫颈与宫颈癌进行有效的鉴别及区分。

