药师参与用药管理对新生儿抗生素使用合理性的影响
徐 潇 章 铭 冯 城
绍兴市妇幼保健院药剂科,浙江绍兴 312000
新生儿由于免疫功能尚不完善,出生后极易发生感染,由于感染进展极快,且感染初期缺乏特异性症状,临床医生通常会对疑似病例采用抗生素治疗,导致新生儿抗生素的使用率居高不下[1]。既往研究发现,长时间使用抗生素,会影响患儿远期预后,甚至增加患儿死亡的风险[2]。药师是临床合理用药的“守门人”,在保证患者用药安全、提高合理用药水平方面具有积极作用[3]。研究表明,药师参与的用药管理模式对老年患者用药管理具有积极意义[4]。但目前有关药师参与的用药管理模式在新生儿抗生素管理中的应用报道较少。为改善新生儿抗生素的使用情况,指导临床更合理用药,绍兴市妇幼保健院自2019 年4 月起对新生儿抗生素的使用采取药师参与的用药管理模式,取得良好效果,现报道如下。
1 资料与方法
1.1 一般资料
选取绍兴市妇幼保健院2019 年1~3 月住院的127 例新生儿纳入对照组,2019 年4~6 月住院的131 例新生儿纳入观察组。纳入标准:①患儿出生后存在感染高危因素但无明显感染症状;②患儿临床出现体温升高、呼吸暂停、心动异常、皮肤花纹样改变等症状;③病原学检测呈阳性。排除标准:①患儿出生时体重<1.5kg,胎龄<32 周;②合并先天性免疫缺陷或染色体异常患儿;③合并严重心、肝、肾等重要脏器功能障碍患儿;④入组前已接受抗生素治疗的患儿。其中,观察组患儿男69 例,女62 例,日龄6~17d,平均(11.67±3.68)d;体重2.5~4.0kg,平均(3.87±0.31)kg;生产方式:顺产79 例,剖腹产52 例;疾病种类:新生儿肺炎42 例,早产儿31 例,低蛋白血症20 例,细菌感染18 例,缺血缺氧性脑病10 例,其他10 例。对照组患儿男61 例,女66 例,日龄6~20d,平均(12.13±4.26)d;体重3.0~4.0kg,平均(3.36±0.28)kg;生产方式:顺产81 例,剖腹产46 例;疾病种类:新生儿肺炎36 例,早产儿31 例,低蛋白血症22 例,细菌感染16 例,缺血缺氧性脑病13 例,其他9 例。两组患儿的临床基线资料比较,差异均无统计学意义(P>0.05),具有可比性。本研究经绍兴市妇幼保健院伦理委员会批准[批件号:伦审2018(017)号],所有患儿家属均知情并签署知情同意书。
1.2 干预方法
对照组患儿采用常规管理模式,根据风险评估策略使用抗生素。针对存在感染高危因素但临床症状不明显的患儿,可暂缓使用抗生素;针对入院时已出现感染症状的患儿,可根据患儿的临床症状、病原学资料及主治医生的建议使用抗生素。观察组患儿在对照组的基础上接受临床药师干预。具体为:①构建药师参与的药物使用管理小组,开展联合培训,培训内容包括新生儿细菌感染诊疗规范、不合理抗生素使用危害、抗生素合理使用策略等;②定期向主治医生及护理人员开展培训,学习《抗菌药物临床应用指导原则(2015 年版)》[5]中有关新生儿抗菌药物使用的相关知识,以加强对抗生素合理使用的了解;③由药师参与患儿的会诊,依据患儿的临床症状、病原学资料制定抗感染治疗方案,并就患儿的抗生素使用情况提出相关建议,调整用药及抗生素的用法用量;④定期对新生儿病例进行审核,确认患儿抗生素使用情况,对存在不合理用药的病例,及时反馈给主治医生,督促其规范合理使用抗生素。
1.3 观察指标
①记录两组患儿的抗生素使用情况,包括抗生素使用率和使用天数;计算两组患儿的病原学检测率,病原学检测包括血培养和痰培养。②记录两组患儿的药物不合理应用情况,包括剂量不合理、给药方式不当、给药时间不合理和药物种类选择不合理;③记录两组患儿的抗生素相关不良反应发生情况,包括皮肤过敏、腹胀腹泻和肝肾功能损害等;④对患儿进行为期3 个月的随访观察并记录两组患儿的治疗结局,包括住院时间、再入院率和病死率。
1.4 统计学方法
采用SPSS 20.0 统计软件对数据进行分析处理。计量资料以均数±标准差()表示,两组间比较采用独立样本t检验;计数资料以例数(百分率)[n(%)]表示,比较采用χ2检验或Fisher 确切概率法。校验水准α=0.05,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿的抗生素使用情况和病原学检测率比较
观察组患儿的抗生素使用率低于对照组,抗生素使用天数短于对照组,病原学检测率高于对照组(P<0.05),见表1。
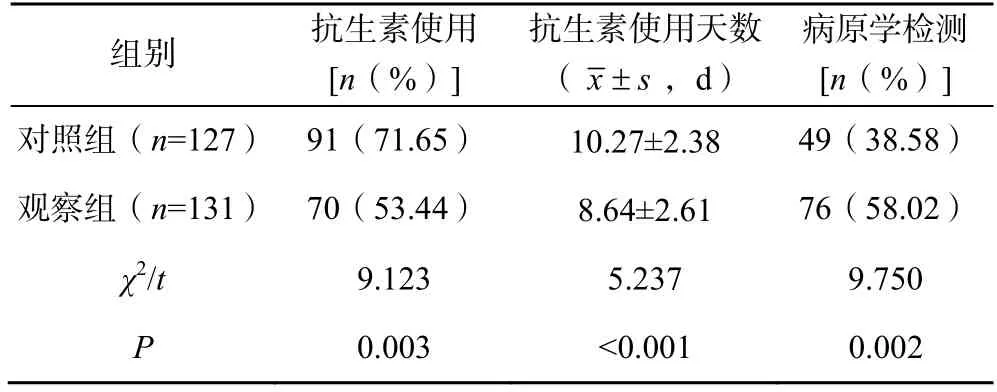
表1 两组患儿的抗生素使用情况和病原学检测率比较
2.2 两组患儿的药物不合理应用情况比较
观察组患儿的剂量不合理、给药方式不当、给药时间不合理和药物种类选择不合理等药物不合理应用情况发生率均低于对照组(P<0.05),见表2。
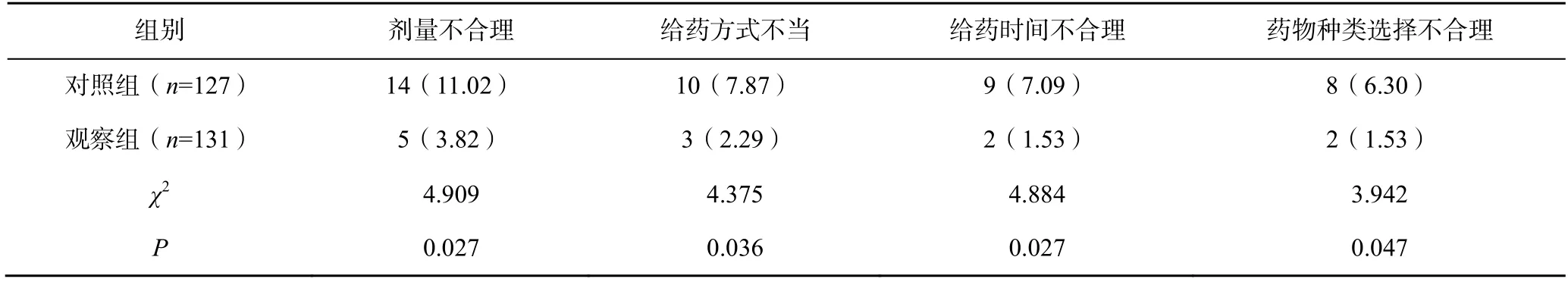
表2 两组患儿的药物不合理应用情况比较[n(%)]
2.3 两组患儿的抗生素相关不良反应发生情况比较
观察组患儿出现1 例皮肤过敏,1 例腹胀腹泻;对照组患儿出现5 例皮肤过敏,3 例腹胀腹泻,1例肝肾功能损害和1 例过敏性休克,观察组患儿的抗生素相关不良反应总发生率显著低于对照组(P<0.05),见表3。
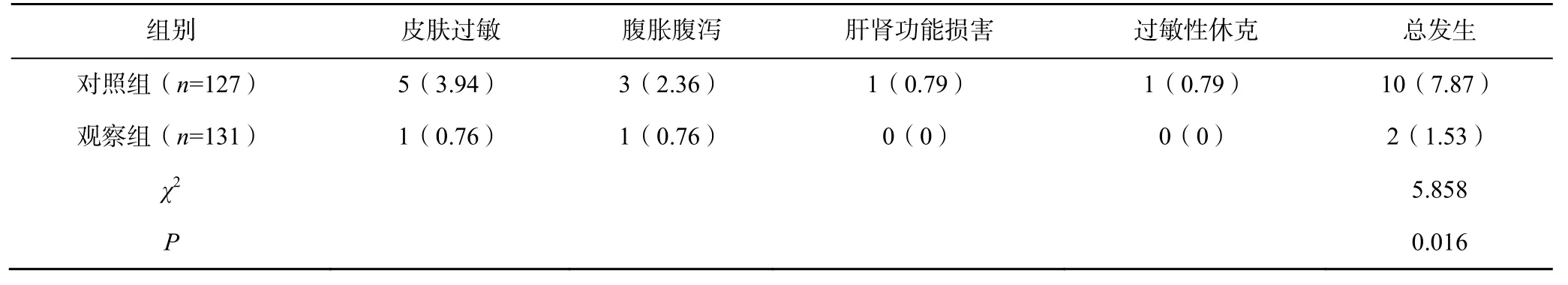
表3 两组患儿的抗生素相关不良反应发生情况比较[n(%)]
2.4 两组患儿的治疗结局比较
观察组患儿的住院时间明显短于对照组,再入院率低于对照组(P<0.05),两组患儿的病死率比较差异无统计学意义(P>0.05),见表4。
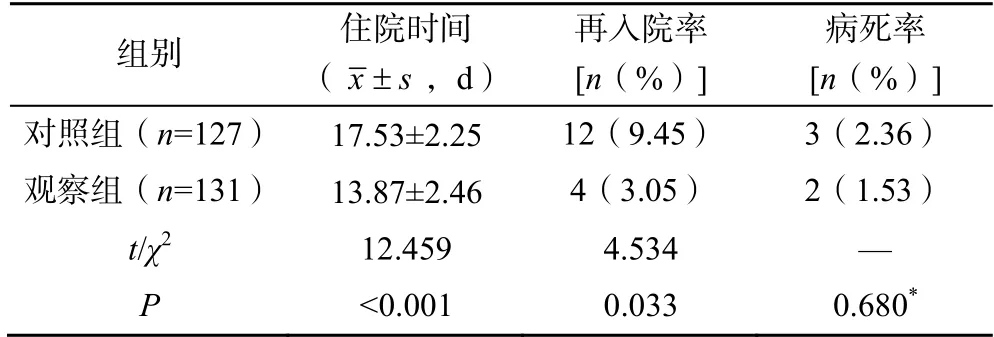
表4 两组患儿的治疗结局比较
3 讨论
针对无法立即确诊感染的患儿,为防止病情急剧恶化,临床多根据风险评估策略进行抗生素治疗,这也导致部分患儿过度暴露在抗生素中,不仅增加晚发型败血症、坏死性小肠结肠炎等疾病的发生风险,还使新生儿重症监护病房(neonatal intensive care unit,NICU)耐药菌感染发生率显著升高[6,7]。因此,需要加强抗生素管理以提高其合理使用性[8]。药师参与的用药管理模式是一种以临床药师为主体的多学科团队,在各类药物的使用管理中具有重要意义[9]。程晟等[10]研究发现,让药师直接参与到NICU的诊疗中,能显著提升NICU 抗菌药物合理使用水平,是提高NICU 用药规范性的有效手段。
本研究结果显示,观察组患儿的抗生素使用率低于对照组,抗生素使用天数短于对照组,病原学检测率高于对照组;药物不合理应用情况发生率均低于对照组。提示药师参与的用药管理模式可明显改善新生儿抗生素的使用情况,提高病原学检测率,减少不合理用药情况的发生。本研究观察组患儿采用药师参与的用药管理模式,一方面,药师参与后对药物使用管理小组进行联合培训,并编制院内新生儿抗生素使用指南,提高医护人员对抗生素合理使用的认知,从而降低临床使用率[11,12];另一方面,药师参与患儿的会诊,结合患儿的病情、抗生素使用指南及用药安全性证据进行综合考量,可避免抗生素不合理使用情况的发生[13]。一项有关药师参与新生儿会诊的研究显示,药师参与新生儿抗感染会诊对促进患儿合理用药具有重要意义[14]。抗生素滥用会增加耐药菌种类,通过病原学微生物检测可明确病原微生物种类,为临床抗生素的使用提供参考依据[15,16]。本研究中,观察组患儿的病原学检测率高于对照组,表明药师参与的用药管理模式可提高病原学检测率,这也为患儿抗生素的合理使用提供良好条件。对比两组患儿的抗生素相关不良反应发生情况和治疗结局可知,观察组患儿的抗生素相关不良反应总发生率和再入院率均低于对照组,住院时间明显短于对照组,提示药师参与的用药管理模式可减少患儿抗生素相关不良反应的发生,缩短住院时间,降低再入院率,改善患儿预后。在药师参与的用药管理模式运行下,药师可充分发挥自身的药学专业技能,有针对性地为医护人员提供更专业化的用药指导,从而确保患儿抗生素使用的安全性与有效性[17,18]。与此同时,定期对新生儿病历进行审核,可及时发现抗生素不合理使用情况,与主治医生沟通后可避免类似情况再次发生[19,20]。本研究中,两组患儿的病死率无明显差异,可能与随访时间较短有关,也可能与影响患儿病死率的混杂因素过多有关[21]。
综上所述,对新生儿实施药师参与的用药管理模式,可明显改善患儿的抗生素使用情况,提高病原学检测率,减少药物不合理应用情况与不良反应,缩短住院时间,降低再入院率。

