基于IMB模型的认知行为干预在难治性抑郁症患者中的应用
抑郁症是常见的心境障碍疾病,难治性抑郁症是治疗难度最大、疾病负担最重的亚型,会引起记忆力减退、思维迟钝等认知功能损害,进一步加重患者负性情绪,对日常生活和工作造成影响[1-2]。目前临床多采取药物治疗,有助于改善患者抑郁症状,但多数患者对疾病知识缺乏深刻认知,缺乏一定自我护理能力,常会出现不遵医用药等情况,降低疾病治疗效果,需加强护理干预。信息-动机-行为(IMB)模型是由信息、动机、行为技巧3个核心因素构成的一种技巧模型,强调三者的协同作用[3]。基于IMB模型的认知行为干预借鉴动机性访谈的心理干预方法,以激发患者主观能动性,促进个体行为改善。鉴于此,本研究旨在探讨在难治性抑郁症患者中采取基于IMB的认知行为干预的效果。现报道如下。
1 资料与方法
1.1 一般资料 按照随机数字表法将2020年7月-2021年7月赣州市第三人民医院收治的92例难治性抑郁症患者分为对照组(46例)和观察组(46例)。观察组中女22例,男24例;病程3-10个月,平均病程(5.94±0.23)个月;年龄24-48岁,平均年龄(32.59±3.21)岁。对照组中女20例,男26例;病程3-10个月,平均病程(5.98±0.21)个月;年龄24-49岁,平均年龄(32.62±3.19)岁。比较两组年龄、病程等一般资料,无统计学差异(P>0.05)。研究获医学伦理委员会审批通过。
1.2 入选标准 纳入标准:①难治性抑郁症诊断符合《中国精神障碍分类与诊断标准第三版(精神障碍分类)》[4]相关标准;②年龄18-65岁;③患者自愿参与研究。排除标准:①合并严重躯体疾病;②既往曾经出现躁狂发作者;③孕妇或哺乳期妇女;④存有严重关节或肌肉病变,丧失自理能力者。
1.3 方法 对照组接受常规护理:向患者详细讲解服用抗抑郁药物名称、作用、副作用、服药时间等,观察患者用药不良反应,依据身体情况及时调整药量;叮嘱家属密切关注患者心理情绪变化,予以患者关爱和支持。观察组实施基于IMB模型的认知行为干预:(1)组建认知行为干预小组。由1名护士长、2名主管护师、3名护师和1名主治医师组成认知行为指导小组,明确各成员职责,护士长负责培训、协调和组织工作,主管护师负责具体实施干预方案。(2)信息干预。采用一对一的方式与患者进行沟通交流,了解患者心理状况、家庭社会支持状况等,鼓励患者倾诉内心真实想法,咨询其对自身疾病的信息需求,住院期间以座谈会、示教等形式,采用通俗易懂的语言,逐步递进讲解疾病知识、治疗配合要点、注意事项及自护技能等,出院后通过微信、电话随访、家访等形式继续进行信息输送和干预。(3)动机干预。①无意图期。了解患者内心真实想法,及时解答患者疑问。②意图期。讲解服药依从性差对病情康复的影响,并请恢复较好的患者现身说法,引导其认识到重建健康行为对疾病康复的重要性。③准备期。给予患者专业的个体化建议,与其共同制定切实可行的计划和目标。④改变期。动态评估患者计划实施情况,依据实际情况及时调整计划方案,保证计划的可实施性和有效性。⑤维持期。叮嘱家属在日常生活中督促患者日常饮食、用药等。(4)行为干预。每月开展1次专题讲座,指导患者行静坐冥想训练,有意识地观察自己伴随呼吸的躯体起伏,关注身体各种感觉,10-15min/次,1次/d;建立微信群,不定时发布疾病相关知识,设置服药闹钟;鼓励患者依据个人喜好和身体状况,选择跑步、打太极等有氧运动,运动强度和时间以患者耐受为宜,20-30min/次,1-2次/d。持续干预3个月。
1.4 观察指标 比较两组消极情绪、精神症状、自护能力和认知功能水平变化。①干预前后采用汉密顿抑郁量表(HAMD)[5]从入睡困难、抑郁情绪、有罪感等17个项目评价患者抑郁情绪,采用0-4分评分法,总评分范围0-68分,得分高则抑郁情绪严重。②干预前后采用简明精神病量表(BPRS)[6]评价患者精神状况,包括感情抑郁障碍、焦虑等21个条目,采用0-7级评分法,总评分范围0-126分,得分低表示精神状况恢复越好。③采用自我护理能力测定量表(ESCA)[7]评估患者自我护理能力,包括自我护理责任感(8个条目)、自我护理技能(12个条目)、自我护理知识(14个条目)、自我护理概念(9个条目)4个维度,共43个条目,采用5级(0-4分)评分法,满分172分,分数高表示患者自护能力越强。④干预前后采用数字广度测验(DST)、木块图测验(M)、威斯康星卡片分离试验(WCST)[8]、逻辑记忆测验(LM)评价患者认知功能,本研究选择DST中顺背数字测试,患者从3位数开始,按通过数字的最高位数记分,顺背最高计9分;M测验中要求患者用方块摆出同样的图案,评定分值为20分,分数越高表示患者的空间关系和视觉运动的协调性越差;本研究选择WCST中完成分类数指标,完成分类数高,表示患者认知功能恢复越好;LM测验中呈现一张印有小学难度、大号字体的小故事,让患者自己阅读,读完后立即回忆,25min后要求患者再次回忆小故事,故事共20个要点,每个要点正确得1分,共20分,得分高表示患者逻辑记忆越好。
1.5 统计学方法 采用SPSS22.0处理数据,计量资料以(±s)表示,用t检验,计数资料以n(%)表示,用χ2检验,P<0.05表示有统计学差异。
2 结果
2.1 两组HAMD、BPRS评分比较 干预后,比较两组HAMD、BPRS评分,观察组较对照组低,有统计学差异(P<0.05)。见表1。
表1 两组HAMD、BPRS评分比较(±s,分)

表1 两组HAMD、BPRS评分比较(±s,分)
组别(n=46)HAMD BPRS干预前 干预后 干预前 干预后对照组 34.36±2.45 45.16±10.08观察组 33.95±2.40 23.86±2.34 59.47±10.19 58.85±9.81 18.57±2.29 38.63±8.24 t 0.811 10.958 0.297 3.402 P 0.420 0.000 0.767 0.001
2.2 两组ESCA评分比较 干预后,比较两组ESCA评分,观察组较对照组高,有统计学差异(P<0.05)。见表2。
表2 两组ESCA评分比较(±s,分)
组别(n=46)自我护理技能 自我护理知识 自我护理责任感 自我护理概念干预前 干预后 干预前 干预后 干预前 干预后 干预前 干预后对照组 22.15±2.24 28.47±3.09 15.34±2.26 20.10±3.08 12.17±2.14 15.20±2.65 15.46±2.43 18.45±3.46观察组 23.04±2.34 32.43±3.16 15.38±2.29 24.96±3.22 12.19±2.18 19.86±2.79 15.51±2.50 22.54±4.10 t 1.863 6.077 0.084 7.398 0.044 8.214 0.097 5.171 P 0.066 0.000 0.933 0.000 0.965 0.000 0.923 0.000
2.3 两组认知功能比较 干预后,观察组M评分较对照组低,WCST、DST、LM评分较对照组高,有统计学差异(P<0.05)。见表3。
表3 两组认知功能比较(±s,分)
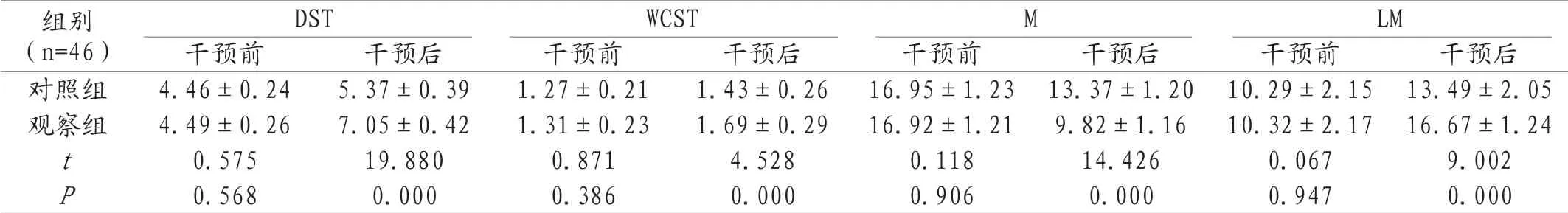
表3 两组认知功能比较(±s,分)
组别(n=46)DST WCST M LM干预前 干预后 干预前 干预后 干预前 干预后 干预前 干预后对照组 4.46±0.24 5.37±0.39 1.27±0.21 1.43±0.26 16.95±1.23 13.37±1.20 10.29±2.15 13.49±2.05观察组 4.49±0.26 7.05±0.42 1.31±0.23 1.69±0.29 16.92±1.21 9.82±1.16 10.32±2.17 16.67±1.24 t 0.575 19.880 0.871 4.528 0.118 14.426 0.067 9.002 P 0.568 0.000 0.386 0.000 0.906 0.000 0.947 0.000
3 讨论
难治性抑郁症患者多伴有情绪低落、悲观、思维迟缓等精神症状,易引起饮食不佳、睡眠差等问题,严重危害身心健康[9-10]。常规护理侧重于疾病护理,易忽视心理照护,且患者在护理过程中处于被动地位,护理措施缺乏针对性、特异性,导致患者多方位护理需求难以及时满足,未达到理想的护理效果。
基于IMB模型的认知行为干预从患者角度出发,为患者提供个性化认知干预,旨在改善患者认知。本研究中,干预后观察组HAMD、BPRS评分均低于对照组,干预后WCST、DST、LM评分和ESCA评分均高于对照组,M评分低于对照组,表明基于IMB模型的认知行为干预能够改善难治性抑郁症患者抑郁情绪及精神状态,改善患者自我护理能力,促进认知功能恢复。在难治性抑郁症患者中采取基于IMB模型的认知行为干预,通过座谈会等多种教育形式,激发患者自我护理意识,积极进行行为改善、情感控制、运动、用药等,有利于提升患者自我护理能力,促进精神症状及认知功能的改善[11-12]。加强动机干预,注重调动家庭支持,鼓励家属多给予患者支持、关心,并进行行为监督,有利于病情早日康复[13]。通过冥想训练、合理运动等一系列干预措施强化行为干预,能够增强患者情绪调控能力,保持身心放松,有利于病情控制。本研究取得一定效果,但本研究存在纳入病例数偏少的局限性,仍待扩大样本量进行深入研究,以进一步探讨基于IMB模型的认知行为干预的远期应用效果,为临床提供更为可靠的指导。
综上所述,难治性抑郁症患者接受基于IMB模型的认知行为干预,能够提高患者自我护理能力,减轻抑郁情绪,有效控制精神症状,改善认知功能,促进患者康复。

