膀胱癌手术患者麻醉的优化方案:超声下腹股沟径路闭孔神经阻滞联合全身麻醉
金 明,甄书青,王彦巧,王宁强,王瑞桥,申红霞
膀胱癌是临床较为常见的中老年肿瘤疾病之一,临床主要表现为膀胱刺激征、血尿和排尿困难[1]。目前临床对于膀胱肿瘤患者多采取手术治疗,经尿道膀胱肿瘤切除术 (transurethral resection of bladder tumor,TURBT)是临床较为常见的手术措施[2]。但是在实际的手术治疗过程中,极易造成机体的闭孔神经损伤,进一步引发闭孔神经反射,对于患者的术后康复具有负面影响。如果手术中对于患者的闭孔神经损伤较为严重,极易造成膀胱穿孔[3],促进肿瘤细胞的播散[4]。所以在对患者的手术治疗中,如何通过麻醉的措施,降低闭孔神经的损伤成为目前研究的热点[5]。笔者主要通过超声下腹股沟径路闭孔神经阻滞联合全身麻醉治疗效果进行分析,以期指导临床治疗。
1 资料与方法
1.1 临床资料
选择河北工程大学附属医院2019年1月至2021年1月就诊的膀胱癌患者60例,其中男性45例,女性15例;年龄65~85岁,平均年龄69.51岁(标准差7.37岁);体质量45~70 kg,平均体质量61.51 kg(标准差2.37 kg);体质量指数(body mass index,BMI)24.11~24.78kg/m2,平 均BMI 24.56 kg/m2(标准差1.29 kg/m2);TNM分期Ta期50例,T1期10例;美国麻醉医师协会(American Society of Anesthesiology,ASA)分级Ⅰ级44例,Ⅱ级16例;高血压41例,糖尿病23例。所有患者均签署知情同意书,并经伦理委员会论证通过。
选择标准:①患者均符合膀胱癌的诊断标准[6];②患者的年龄在60岁以上。
排除标准:①合并其他恶性肿瘤患者;②手术禁忌证患者;③自身免疫性疾病患者;④无法沟通患者;⑤无法配合笔者研究随访患者。
采用信封法,随机分为观察组和对照组,每组30例。观察组男性21例,女性9例;年龄65~80岁,平均年龄69.54岁(标准差7.31岁);体质量45~68 kg,平均体质量61.41 kg;BMI 24.11~24.69 kg/m2,平均BMI 24.41 kg/m2(标准差1.33 kg/m2);TNM分期Ta期24例,T1期6例;ASA分级Ⅰ级24例,Ⅱ级6例。对照组男性24例,女性6例;年龄66~85岁,平均年龄69.48岁(标准差7.47岁);体质量46~70 kg,平均体质量61.63 kg;BMI 24.26~24.78 kg/m2,平均BMI 24.71 kg/m2(标准差1.47 kg/m2);TNM分期Ta期26例,T1期4例;ASA分级Ⅰ级20例,Ⅱ级10例。两组患者的临床资料之间的差异无统计学意义(t/χ2=0.026、0.800、0.677、0.480、1.364,P=0.980、0.371、0.503、0.488、0.243>0.05)。
1.2 方法
1.2.1 麻醉方法
观察组患者采取超声下腹股沟径路闭孔神经阻滞联合全身麻醉进行治疗,对照组患者采取全身麻醉治疗。
全身麻醉:麻醉诱导使用依托咪酯 (批号20091113,10 mL/20 mg,0.30 mg/kg。江苏恩华药业股份有限公司,中国)、顺苯磺酸阿曲库铵 (批号YBH12962006,每支10 mg,0.15 mg/kg。杭州泓友医药科技有限公司,中国)、舒芬太尼(批号11A09011,每支5 mL,3μg/kg。宜昌人福药业有限责任公司,中国);患者肌肉松弛满意,睫毛反射完全消失后,对患者进行机械通气,通气方法采用间歇正压通气,参数设定为呼吸频率10~12次/分,潮气量8~10 mL/kg。使用麻醉泵持续输入丙泊酚[批号LOTBF901,200 mL/20 mg,2 mg/(kg·min)。AstraZeneca S.p.A.,英国]、顺苯磺酸阿曲库铵[0.04 mg/(kg·min)]、瑞芬太尼[批号10A11071,每支1 mg,0.2μg/(kg·min)。宜昌人福药业有限责任公司,中国]。
超声下腹股沟径路闭孔神经阻滞:在超声引导下对患者的股动脉、股静脉、闭孔神经和耻骨肌等解剖结构进行分析;在超声作用下,使用穿刺针准确到达目标筋膜,同时整个操作过程中避免对机体的重要组织及血管造成损伤。在穿刺成功后,分别对闭孔神经的前支及后支进行1%利多卡因和0.75%罗哌卡因注射。注射成功后,患者的大腿无法进行内收或者内收无力,超声下可见其局部麻醉药物的明显扩散则提示麻醉成功。
1.2.2 经尿道膀胱肿瘤切除术
体位采取膀胱截石位,手术前3 h对患者的膀胱用西宁5-氨基乙酰丙酸进行灌注,随后使用无菌0.9%氯化钠溶液(生理盐水)36 mL和碳酸氢钠(5%)14 mL进行灌注。在尿道镜的作用下,通过尿道镜将光纤置入膀胱;随后功率设定为30~50 W,对患者的病灶部位进行切除,切除部位深达病灶部位的肌层,同时对病灶部位周边的2 cm范围内进行黏膜气化处理。术后即刻对患者进行吡柔比星(30 mg加入30 mL 5 %葡萄糖溶液)灌注治疗。
1.2.3 观察指标
1.2.3.1两组患者的围手术期指标比较 分别对两组患者的手术时间、术中出血量、尿管滞留时间和住院时间进行比较。
1.2.3.2两组患者的镇痛效果比较 分别于麻醉诱导前(T0)、麻醉诱导后(T1)、手术后2 h(T2)和手术后6 h(T3)及手术后12 h(T4)时静息状态下对其开展视觉模拟量表(visual analogue scale,VAS)评分法[7]评估。VAS评分为0分则无痛,1~3分为轻度疼痛,4~7分为中度疼痛,8~10分为重度疼痛。
1.2.3.3两组患者的血流动力学指标比较 分别对两组患者的T0、T1、T2、T3、T4时点的收缩压、舒张压、心率进行比较。
1.2.3.4两组患者的炎性因子水平比较 分别对患者治疗前后的白细胞介素1β (interleukin 1β,IL-1β)、肿瘤坏死因子α(tumor necrosis factor-α,TNFα)及白细胞介素6(interleukin 6,IL-6)水平进行比较。患者的炎性因子水平检测均采取酶联免疫吸附分析法进行检测,试剂均来自上海罗氏(中国),操作流程严格按照说明书进行。
1.2.3.5两组患者的并发症比较 分别对两组患者的闭孔神经的损伤、膀胱出血和膀胱穿孔情况进行比较。
1.3 统计学方法
数据均采用SPSS 20.0软件进行汇总分析。两组患者的疗效对比使用秩和检验,其中计量资料以均数±标准差表示,采用独立样本t检验;计数资料以n(%)表示,采用卡方检验。P<0.05为差异有统计学意义,P<0.01为差异有显著统计学意义。
2 结果
2.1 两组患者围手术期指标比较
观察组患者的手术时间显著高于对照组(t=18.449,P=0.000),观察组患者尿管置留时间(t=3.150,P=0.003)、住院时间(t=4.110,P=0.000)显著低于对照组。见表1。
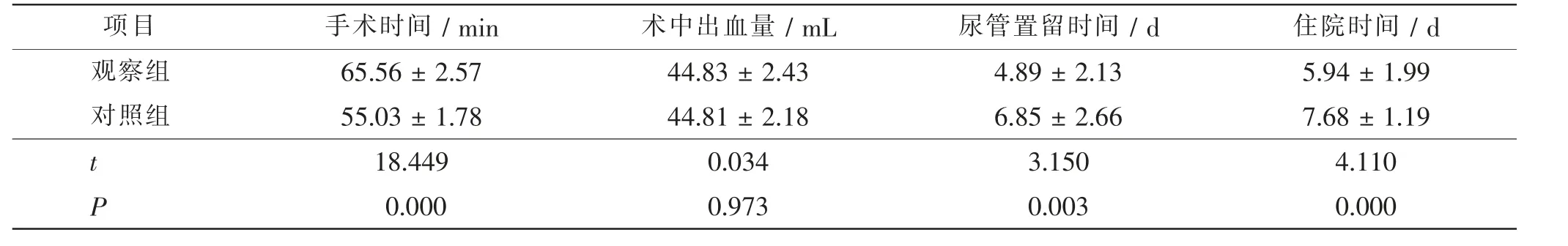
表1 两组患者的围手术期指标比较Tab.1 Comparison of perioperative indicators between 2 groups
2.2 两组患者镇痛效果比较
两组患者T0、T1、T2、T3、T4时点的VAS评分之间的组内差异、组间差异和总差异存在显著统计学意义(F=9.771,P=0.000<0.01)。见表2。
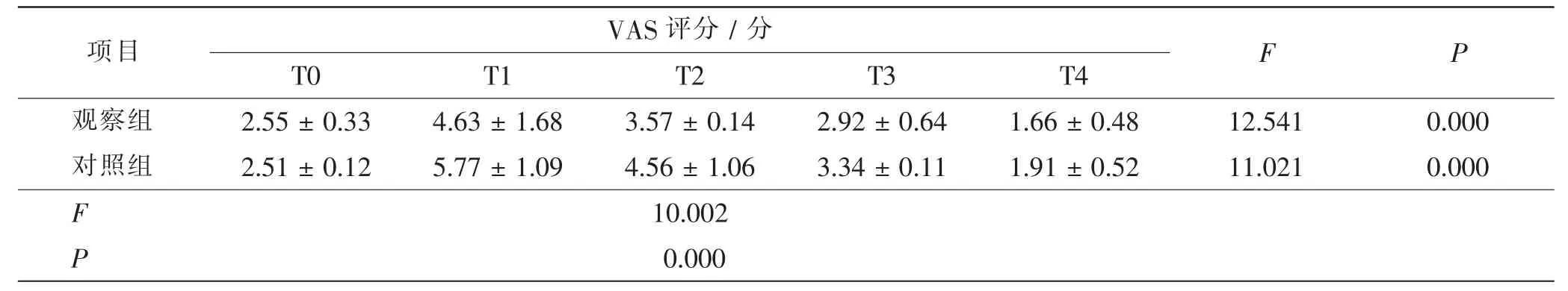
表2 两组患者的镇痛效果比较Tab.2 Comparison of analgesic effect between 2 groups
2.3 两组患者不同时点的血流动力学指数分析
T0、T1、T2、T3、T4时点患者的收缩压、舒张压和心率及组内差异有显著统计学意义(P<0.01)。总体分析而言,观察组患者手术期间的收缩压(F=9.887,P=0.000)、舒张压(F=10.229,P=0.000)及心率(F=12.574,P=0.000)显著低于对照组。见表3~5。

表3 两组患者不同时点的收缩压比较Tab.3 Comparison of systolic blood pressure at different times between 2 groups
2.4 两组患者的炎性因子水平比较
治疗前,两组患者的炎性因子之间的差异无统计学意义(P>0.05);经过治疗后,两组患者的炎性因子水平均显著下降,且观察组患者的IL-1β(t=11.690,P=0.000)、TNF-α(t=2.585,P=0.012)及IL-6(t=3.757,P=0.000)显著低于对照组,差异有显著统计学意义(P<0.01)。见表6。
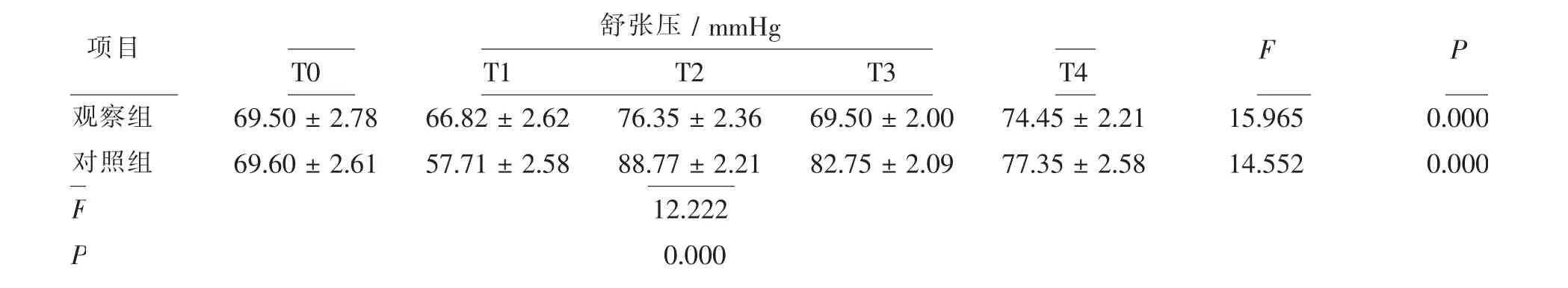
表4 两组患者不同时点的舒张压比较Tab.4 Comparison of diastolic blood pressure at different times between 2 groups

表5 两组患者不同时点的心率比较Tab.5 Comparison of heart rate at different times between 2 groups

表6 两组患者的炎性因子水平比较Tab.6 Comparison of inflammatory factors between 2 groups
2.5 两组患者的并发症比较
观察组患者发生膀胱出血2例(6.67%),膀胱穿孔1例(3.33%),闭孔神经损伤0例(0.00%),对照组分别为8例(26.67%)、6例(20.00%)、5例(16.67%)。观察组风险显著低于对照组(χ2=4.321、4.041、5.451,P=0.038、0.044、0.020)。
3 讨论
目前对于膀胱癌患者主要采取TURBT治疗,手术过程中,在尿道镜的显著辅助作用下,有效降低患者的手术创伤,但是在整个手术过程中要求患者保持膀胱充盈,由于膀胱充盈势必会造成机体的闭孔神经损伤,进一步造成闭孔神经反射,术后患者发生膀胱穿孔的风险显著升高,严重影响患者的生存质量和手术效果。
在正常的解剖学中,闭孔神经贯穿机体的腰大肌和骨盆入口、腰大肌内缘及闭孔膜等[7]。闭孔神经在进入机体的骨盆后,主要沿着骨盆侧壁进行行走,在对患者进行TURBT治疗中,电切所产生的感应电刺激极易造成机体闭孔神经的翻身,机体的下肢内旋或者内收,造成机体的膀胱位移,进一步增加手术的难度[8]。在笔者研究中,观察组在超声引导下对患者的麻醉过程中虽然手术时间有一定的延长,但是患者的术后恢复,包括住院时间等相关指标显著缩短,提示采取闭孔神经阻滞措施,有效降低闭孔神经-神经肌肉接头处的信号传导,造成大腿内收肌群的反应丧失[9]。提示在超声作用下,采用腹股沟超声引导下的闭孔神经阻滞,充分考虑老年患者的穿刺深度及麻醉药物使用剂量,机体的组织结构辨认清晰,麻醉药物将在筋膜之间的扩散进一步实现麻醉效果[10]。而在此过程中联合全身麻醉进行治疗,患者的术后炎症反应及疼痛情况得到显著的改善;同时血流动力学的研究提示,机体的血压、心率的波动水平较低。提示在对患者常规全身麻醉的基础上联合采取超声引导下的闭孔神经阻滞,有效保障患者的手术治疗效果,避免对闭孔神经及其周边组织的损伤,降低术中对血管和组织的内皮功能及氧化应激反应的负面影响[11];随着对周边组织的氧化应激反应水平的降低,机体的肾上腺素分泌和肾上腺轴的激素分泌水平的异常升高情况显著降低,局部病灶部位的肌肉紧张及痉挛造成的手术困难发生的风险较低,同时在对两组患者的并发症进行比较中,观察组患者的膀胱出血、膀胱穿孔及闭孔神经损伤等情况显著得到改善。提示在对患者闭孔神经阻滞治疗中,通过对患者的闭孔神经周边组织的保护性麻醉,降低手术中的损伤[12];在对肿瘤进行切除过程中,电刀的能量波对于组织的损伤程度显著降低;在应激反应过程中,P物质可在中枢端及外周端末梢释放[13],与神经激肽-1(Neurokinin-1,NK-1)受体相互结合进一步发挥生理功能,而在对其进行闭孔神经阻滞治疗中,P物质水平得到显著提升,其氧化应激反应显著降低[14,15],术后恢复较好。
笔者研究还存在一定的局限性,由于纳入研究的患者采取的手术措施均为TURBT,但是目前对于膀胱癌患者多采取多种手术措施进行治疗,因此闭孔神经阻滞联合全身麻醉治疗手段在其他手术中的应用有待在日后的大样本研究中进行验证。
综上所述,膀胱癌患者TURBT中,采取超声下腹股沟径路闭孔神经阻滞联合全身麻醉,患者的并发症较小,血流动力学影响较低,镇痛效果明显。

