正常眼轴5种新型Toric IOL度数计算公式的准确性比较
胡斌 胡曼 杨星 常平骏 王雅澜 赵云娥
白内障患者中有36%~47%患者散光大于1 D[1-2],研究发现散光超过0.5 D会降低视力[3]。散光矫正型(Toric)人工晶状体(IOL)植入矫正散光具有预测性高、安全稳定等优点,并在国内外广泛应用[4-5]。随着人们对角膜散光检查、手术源性散光和手术技术等方面的质量控制逐步提高,Toric IOL度数计算公式的准确性也越来越受到重视。
术后IOL有效位置(Effective lens position,ELP)是指IOL度数植入术后等效光学面所在位置,新型Toric IOL计算公式均包含ELP计算,不同的公式计算方法各不相同。Barrett(Predicted posterior corneal astigmatism,PPCA)和Barrett(Measured PCA,MPCA)使用Barrett Universal Ⅱ公式来计算ELP,分别基于预测的和Pentacam测量的角膜后表面散光来预测术后散光。Melles等[6]用Kane公式来计算ELP,结合回归、理论光学和人工智能技术的高级算法来计算总角膜散光。EVO 2.0使用EVO 2.0公式来计算ELP,并使用理论上的角膜后表面散光预测来计算总角膜屈光度。Savini等[7]用公式来改良测量的角膜前表面散光,以更好地表示整体角膜散光,然后以第3代公式计算总角膜散光。
在Kane等[8]关于Toric IOL度数计算公式准确性的研究中,他们分别根据术后实际轴位和术前预测轴位进行预测性分析,发现Kane的Toric IOL度数计算公式比Abulafia-Koch、Barrett、Næser-Savini、EVO 2.0和Holladay 2更准确,且差异有统计学意义。Savini等[7]Toric IOL度数公式准确性比较中发现bulafia-Koch、Barrett或Næser-Savini计算公式之间差异没有统计学意义。另外,Savini等[9]发现前房深度(Anterior chamber depth,ACD)会影响IOL平面的柱镜屈光度与角膜平面的柱镜屈光度之比,故对于角膜曲率(K)、眼轴长度(Axial length,AL)远低于平均值的眼睛,在选择Toric IOL时应考虑ACD的影响。新型Toric IOL度数计算公式在国人正常眼轴白内障患者中计算准确性如何鲜有研究报告。本研究的目的是比较Barrett(PPCA)、Barrett(MPCA)、Kane、EVO 2.0 和Næser-Savini这5种Toric IOL计算公式在正常AL中的准确性。
1 对象与方法
1.1 对象
纳入标准:①术前22.0 mm≤AL≤24.5 mm;②术前使用IOLMaster 500/700和Pentacam检查的患者;③角膜透明,规则散光≥0.75 D;④术中无囊膜破裂,成功植入Toric IOL;⑤散瞳检查IOL轴向旋转≤5°;⑥术后1~3 个月随访主觉验光的患者;⑦术后最佳矫正视力(BCVA)≥0.6。排除标准:①角膜不规则散光,包括圆锥角膜、翼状胬肉或既往外伤等;②裂隙灯显微镜检查可见IOL倾斜;③既往眼科手术史,包括翼状胬肉手术、穿透性青光眼手术、玻璃体切割术和巩膜扣带术等;④术后BCVA低于0.6。收集自2015年5月至2021年6月期间行微切口白内障超声乳化吸除联合AcrySof Toric IOL植入术的患者。本研究得到了温州医科大学附属眼视光医院伦理委员会的批准(批号:2021-036-K-29-01)。
1.2 术前检查和计算
采用光学生物测量仪(IOLMaster 500/700,德国Carl Zeiss公司)测量AL、ACD、平坦轴角膜曲率(K1)和陡峭轴角膜曲率(K2)。采用三维眼前节分析仪(Pentacam,德国Oculus公司)检查患者角膜地形图,获得角膜前后表面散光度数及轴向。
所有患者均植入美国Alcon公司生产的AcrySof Toric IOL,利用爱尔康官网在线计算器(http://www.myalcon-toriccalc.com/)确定植入IOL的具体型号及设计轴向,该网站选择Barrett公式后需要输入AL、ACD、平坦轴和陡峭轴K值、IOL球镜度、手术源性角膜散光(Surgery induced astigmatism,SIA)(0.47 D)、切口位置(120°)等参数。
1.3 轴向标记和术中对位
术前患者取坐位于裂隙灯显微镜下进行切口和目标轴向标记。术中植入Toric IOL,充分吸除囊袋内黏弹剂后微调IOL轴向使之精准对位,水密闭合角膜主切口及侧切口后再次确认轴向。
1.4 预测误差
对所有公式进行了常数优化,直到每个公式的平均球面预测误差为0。每个公式均使用在线计算器计算,按照Abulafia等[10]描述的方法进行。使用EXCEL表格(https://ascrs.org/tools/astigma-tismdouble-angle-plot-tool)记录数据。于术后1~3个月进行主觉验光,并将散光顶点换算到角膜平面计算出术后实际散光。根据Kane和Connell[8]的研究报道,每种公式都使用了术前角膜曲率测量值和预期的IOL轴,以提供真实的预期临床结果。散光预测误差(Prediction error,PE)为术后实际散光与预测散光之间的矢量差,记录绝对值为绝对预测误差(Absolute prediction error,APE)。计算术后APE、绝对预测误差的中位数(Median absolute prediction error,MedAE)、平均绝对预测误差(Mean absolute prediction error,MAE)、绝对预测误差的标准差(Standard deviation of the absolute prediction error,SD of APE)、质心以及PE在±0.25 D、±0.50 D、±0.75 D和±1.00 D以内的眼所占百分比。
1.5 分组情况
根据ACD分为浅ACD组(ACD≤3 mm)、中ACD组(3.01~3.50 mm)和深ACD组(ACD≥3.51 mm);根据角膜前表面曲率不同,分为平坦组(≤43.0 D)、中等组(43.01~45.00 D)、陡峭组(≥45.01 D);角膜前表面散光陡轴子午线方向在0~30°或者150~180°为逆规散光(Against the rule,ATR)组;60~120°为顺规散光(With the rule,WTR)组,其余为斜轴散光(Oblique)组。
1.6 统计学方法
回顾性连续病例研究。采用SPSS 26.0统计学软件进行数据分析。采用Shapiro-Wilk检验对数据分布的正态性进行单变量或多变量正态检验;采用Hotellingt2 检验对质心进行多元统计分析;MAE之间的差异采用非参数Friedman检验,采用带Bonferroni校正的Wilcoxon符号秩检验对差异有统计学意义数据进行分析;采用Cochran's Q检验评估公式间预测误差≤0.50 D的眼百分比。以P<0.05为差异有统计学意义。
2 结果
2.1 患者术前基线资料及眼部参数
共纳入白内障超声乳化吸除联合Toric IOL植入术后患者304 例(304 眼),患者术前基线资料及眼部参数见表1。
2.2 患者术前角膜散光及术后散光
术前角膜散光和术后实际散光的双倍角图以及累计直方图显示术后散光矫正效果明显,术后实际散光≤0.5 D占49%,≤0.75 D占79%。见图1。
2.3 5种新型Toric IOL度数计算公式总体比较
Kane公式的MAE为0.51 D,MedAE为0.48 D,低于Næser-Savini、Barrett(PPCA)、Barrett(MPCA)和EVO 2.0(P<0.001);Næser-Savini、Barrett(PPCA)、Barrett(MPCA)和EVO 2.0的MAE差异无统计学意义(均P>0.05)。Kane公式的PE≤±0.25 D的眼百分比为24%、≤±0.50 D为54%、≤±0.75 D为77%、≤±1.00 D为91%,略高于其余4个公式,但差异均无统计学意义(均P>0.05)(见图2)。各公式的散光绝对预测误差质心与0相比差异有统计学意义(P<0.001),其中Kane的质心为0.16 D,与0最接近。见表2和图3。
2.4 不同区间ACD、角膜曲率和不同轴向散光比较
根据ACD的变化来进行比较,Kane的MAE最低,尤其在中ACD组,准确性更高。在浅ACD组,Kane公式的MAE明显优于Barrett(PPCA)公式和EVO 2.0公式,差异有统计学意义(P<0.001)。在中ACD组,Kane公式的MAE明显优于EVO 2.0公式,差异有统计学意义(P<0.001)。在深ACD组,Kane公式的MAE明显优于Barrett(PPCA)公式和EVO 2.0公式,差异有统计学意义(P=0.040、0.030)。

表1.患者基线人口统计学资料及术前眼部参数Table 1.Baseline demographics and preoperative ocular parameters of patients

图1.术前角膜平面散光和术后实际散光的双倍角图和累计直方图Figure 1.Double-angle plots (left and middle) and a cumulative histogram (right) of the preoperative corneal and actual postoperative refractive astigmatism
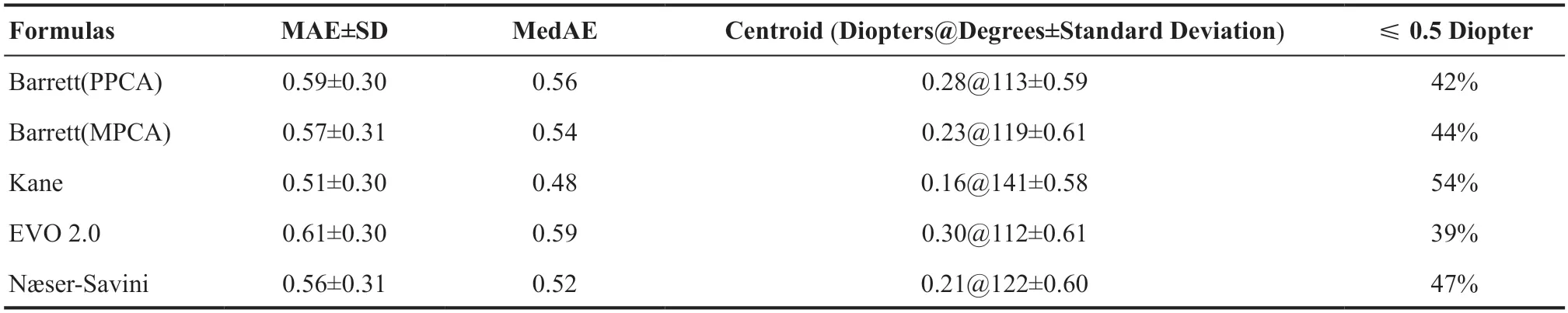
表2.5种新型Toric IOL度数计算公式总体结果 (n=304)Table 2.Overall outcomes for each formula (n=304)

图2.各公式的散光绝对预测误差≤0.25 D、0.50 D、0.75 D和1.00 D的眼百分比情况Figure 2.Bar graphs showed percentages of eyes with an absolute prediction error of less than 0.50 D,0.75 D,and 1.00 D for each of the formulas
根据平均角膜曲率的变化来进行比较,Kane公式与其他公式相比,其MAE最低。随着平均角膜曲率的增大,每个公式的预测误差也逐渐增大。在平坦组,Kane公式明显优于EVO 2.0 公式(P<0.001)。在中等组,Kane公式明显优于Barrett(PPCA)公式和 EVO 2.0公式(P<0.001)。在陡峭组,各个公式之间的MAE差异没有统计学意义(χ2=5.06,P=0.281)。见表3。
根据不同轴向散光来进行比较,Kane公式与其他公式相比,其MAE最低,但在斜轴散光组预测性降低,MAE和其他公式接近。在顺规散光组,Kane公式明显优于EVO 2.0 公式(P=0.017)。在逆规散光组,Kane公式明显优于Barrett(PPCA)、EVO 2.0和Næser-Savini(P=0.001、0.001、0.031)。在斜轴散光组,研究的各个公式之间的MAE差异没有统计学意义(P>0.05)。
3 讨论
随着屈光性白内障手术的发展,Toric IOL因其良好的稳定性及可预测性在临床上得到广泛应用,患者的期望值不断增加,这对Toric IOL计算公式的预测性提出了更高的要求。本研究结果发现,与所有其他Toric IOL公式相比,Kane的屈光预测准确性更佳。
在前人研究中,大多研究者使用MAE[8,11-12]来研究Toric IOL计算的准确性。本研究中,Barrett(PPCA)、Barrett(MPCA)、Kane、EVO 2.0、Næser-Savini的MAE和PE在±0.5 D以内的眼数百分比分别为0.59、0.57、0.51、0.61、0.56 和42%、44%、54%、39%、47%,其中Kane公式准确性较佳。相比之下,Kane和Connell[8]的一项研究表明,Barrett、Kane、EVO 2.0、Næser-Savini 的MAE和PE在±0.5 D以内的眼数百分比分别为0.51、0.47、0.51、0.54 和53.7%、59.2%、54.9%、46.3%,普遍准确性优于本研究结果,但Kane结果较为接近。Yang等[11]的另一项研究报道,Barrett(PPCA)、Barrett(MPCA)、Kane的MAE和PE在±0.5 D以内的眼数百分比分别为0.28、0.29、0.29和53.2%、51.9%、51.9%,MAE明显优于Kane和Connell[8]的研究和本研究。Kane和Connell[8]的研究和本研究都纳入了IOLMaster 700和500测量的患者。Kane和Connell[8]的研究证明,IOLMaster 700测量的散光准确性比IOLMaster 500优越,而Yang[11]等仅纳入了IOLMaster 700检查的患者。另外,本研究纳入对象时间跨度较大,IOLMAster 500检查的患者比例较高,这可能是本研究MAE较高的原因。
本研究中,Barrett(PPCA)、Barrett(MPCA)和Kane的质心分别为0.28 D、0.23 D和0.16 D,与Yang等[11]的3 个公式的质心误差分别为0.24 D、0.27 D和0.26 D的结果相近。越来越多的研究证明忽略角膜后表面散光会影响Toric IOL的散光矫正效果[13-17]。Pentacam设备使用数千个点来测量中心4.5 mm的区域,它由旋转的Scheimpflug相机组成,允许测量角膜的前后表面半径,它在不到2 s的时间内测量角膜上的25 000 个数据点。本研究中,Pentacam测量的角膜后表面的平均散光为0.24 D,这与最近使用pentacam进行的大规模角膜后表面测量研究是一致的[14,18]。Yang等[11]和本研究都显示,Barrett Toric公式预测PCA与使用Pentacam测量PCA的MAE在预测误差方面差异无统计学意义(P=1.000)。这说明,当没有可用于测量角膜后表面散光的设备时,Barrett(PPCA)公式也可以得到良好的结果。

表3.各组计算公式的散光绝对预测误差(n=304)Table 3.The absolute prediction error of the subgroups (n=304)
本研究中,根据不同的ACD、角膜曲率和散光轴向来比较各个公式的预测准确性,Kane都是最准确的,然而Kane公式在较高角膜曲率和斜轴散光时,散光预测准确性有所下降,说明对于这些特殊区间的患者,需要进一步优化。然而因为分组之后特殊区间患者的例数相对偏少,对于结论的准确性有一定的影响,还需要增加样本量进一步研究。
本研究也存在一些局限性:①本研究使用了IOLMaster 500和700这2种设备。尽管IOLMaster 700在测量角膜前曲率的方式上并不相同,但经过校准,可以产生与IOLMaster 500相近的结果。有研究显示这2 种设备的测量结果在AL、ACD、K1和K2值方面存在很好的一致性[19]。②分组比较时,亚组样本量偏少,所得结果可能存在偏倚。③本研究使用实际屈光结果进行换算,而非根据术后实际散光轴向进行计算,某种程度上降低公式的预测准确度。然而在日常的临床工作中,很难对每位患者散瞳进行术后的IOL轴测量。此外,之前的一项研究证明,Acrysof Toric IOL对大多数患者(即使是高度近视患者)具有理想的旋转稳定性(<5°)[20]。由于很难计算术前SIA的变异性和IOL的旋转,因此真实世界的分析代表了现实结果。尽管如此,本研究仍提供了有用的临床指导。
综上所述,在正常AL范围内,Kane公式计算Toric IOL度数的准确性较高,提高了Toric IOL的矫正效果。本研究结果显示,目前尚没有一个公式可以在所有眼部参数中均表现优异,后续需要更大样本量的研究优化结果。
利益冲突申明本研究无任何利益冲突
作者贡献声明胡斌:收集数据,参与选题、设计及资料的分析和解释;撰写论文;对编辑部的修改意见进行修改。胡曼:参与选题、设计和修改论文的结果、结论。杨星:参与选题、设计和修改论文的结果、结论。常平骏:参与选题、设计和修改论文的结果、结论。王雅澜:参与选题、设计和修改论文的结果、结论。赵云娥:参与选题、设计、资料的分析和解释,修改论文中关键性结果、结论,对编辑部的修改意见进行核修

