STARR与PPH治疗青年男性脱垂性痔患者的临床疗效比较*
裴岩,高记华,戚文月,田茂生,吴琼,段冰倩,王冉,刘子毅
河北中医学院第一附属医院肛肠科 河北石家庄 050011
我国肛肠疾病的流行病学调查结果显示,肛肠疾病患病率为50.10%,其中痔患者占患病群体的98.09%[1-2]。脱垂性痔临床多为Ⅲ、Ⅳ度痔合并直肠黏膜内脱垂,导致脱出、出血、肛门不适等一系列临床症状[3-4],而且我们在临床中发现,青年男性患者易出现脱出、嵌顿症状。Milligan-Morgan术,吻合器痔上黏膜环切钉合术(procedure for prolapse and hemorrhoids,PPH),经肛门吻合器直肠切除术(stapled transanal rectal resection,STARR),选择性痔上黏膜切除术(tissue selecting therapy,TST)等是治疗脱垂性痔的主要方式。其中,基于肛垫下移理论的PPH是应用较为广泛的吻合器术式[5-7];STARR是Longo教授提出的术式,可用于排粪梗阻综合征的治疗,亦可用于脱垂性痔的治疗[8-9]。本研究旨在比较STARR与PPH治疗青年男性脱垂性痔患者的临床疗效,现报告如下。
1 资料与方法
1.1 一般资料
本研究为回顾性研究,选择2019年1月至2019年12月于河北中医学院第一附属医院肛肠科诊断为脱垂性痔,且采用STARR或PPH治疗的84例青年男性患者为研究对象。采用STARR的44例患者归为治疗组,采用PPH的40例患者归为对照组。两组一般资料比较差异均无统计学意义(均P>0.05),见表1。本研究经本院医学伦理委员会审批通过,患者对治疗内容知情同意。
1.2 纳入与排除标准
纳入标准:(1)符合《痔临床诊治指南(2006版)》[3]关于痔脱垂的相关描述;(2)既往无肛肠手术史;(3)年龄20~44岁。排除标准:(1)合并肛周脓肿、肛瘘、肛裂等其他肛肠疾病;(2)合并炎性肠病、结直肠恶性肿瘤、精神疾病;(3)临床资料与随访资料不全。
1.3 方法
1.3.1 术前准备 本研究纳入的所有患者的术前准备均按同一标准:完善常规检查、术区备皮、清洁灌肠,麻醉方法采用腰麻,手术体位取膀胱截石位,手术由同一位高年资医师主刀完成。
1.3.2 治疗过程 (1)治疗组(STARR):常规消毒铺巾后适度扩肛,置入并固定扩肛器,观察直肠黏膜暴露情况,于齿状线上2~6 cm黏膜松弛明显处8点位至4点位行半荷包缝合,带部分肌层,于10点位、12点位、2点位补充降落伞式牵引线。护肠板以保护直肠后壁,置入吻合器后收紧荷包,将缝线自吻合器两侧孔处勾出并保持牵引,持续牵引下旋紧击发吻合器,切除直肠前壁黏膜后,同法处理直肠后壁黏膜,于4点位至8点位行半荷包缝合,两处半荷包缝合错开1.5 cm左右。术中处理“猫耳朵”。如有吻合口出血,常规使用3-0可吸收线“8”字缝扎。(2)对照组(PPH):常规消毒铺巾后适度扩肛,置入并固定扩肛器,于齿状线上2~6 cm处直肠黏膜行一圈荷包缝合,置入吻合器后收紧荷包,持续牵引下旋紧击发吻合器并切除痔上黏膜。如有吻合口出血情况,处理方法参照治疗组。
1.3.3 术后处理 术后控便24 h,常规应用抗生素2 d。术后6 h可进食半流质饮食,术后第2~3天可恢复正常饮食。术后每日便后冲洗坐浴,局部换药。
1.4 观察指标
术后7天、1个月、3个月通过门诊复查记录相关情况,术后6个月、12个月可通过门诊复查、微信或电话等方式进行随访。本研究的主要观察指标为症状改善情况,次要观察指标包括术后疼痛程度、肛门功能、术后并发症、生活质量。
(1)症状改善情况:术后12个月对患者症状改善情况进行评价。若症状消失或基本缓解、无需进一步治疗即判定为有效改善;症状基本无变化或改善不明显、需要再次治疗则定义为未有效改善。
(2)术后疼痛程度:采用视觉模拟评分法(VAS)评价并记录患者术后第1、第7天的疼痛程度。VAS疼痛评分为0~10分,最低分为0分,最高分为10分,得分越高表示疼痛越严重。
(3)肛门功能:以Wexner肛门失禁评分法为依据,于术前及术后6个月由患者对肛门功能进行评分。评分内容包括气体失禁、液体失禁、固体失禁、卫生衬垫使用、生活方式改变这5项。0分为无失禁,20分为完全失禁。得分越高表示肛门功能越差。
(4)术后并发症:记录术后3个月内的肛门坠胀、肛门水肿、吻合口狭窄的发生情况。
(5)生活质量:采用中文版健康调查简表(the Mos 36-item short form health survey,SF-36)[10]评价患者术前及术后6个月的生活质量。简表包括生理功能、生理职能、躯体疼痛、总体健康、活力、社会功能、情感职能、精神健康这8个维度。得分越高表示生活质量越好。在本研究中,最终得分=(实际初得分-最低可能得分)/(最高可能得分-最低可能得分)×100。
1.5 统计学方法
应用SPSS 26.0统计软件进行数据分析。符合正态分布的计量资料采用()表示,采用t检验比较;符合偏态分布的计量资料采用M(QL,QU)表示,采用非参数检验比较。计数资料采用[n(%)]表示,采用χ2检验或Fisher确切概率法比较。以P<0.05为差异有统计学意义。
2 结果
2.1 症状改善情况
术后12个月,治疗组症状有效改善率为100%,高于对照组的82.5%(33/40),两组比较差异有统计学意义(P=0.004)。
2.2 术后疼痛程度
术后第1天,两组VAS疼痛评分比较差异无统计学意义(P>0.05);术后第7天,治疗组VAS疼痛评分低于对照组,差异有统计学意义(P<0.05)。见表2。
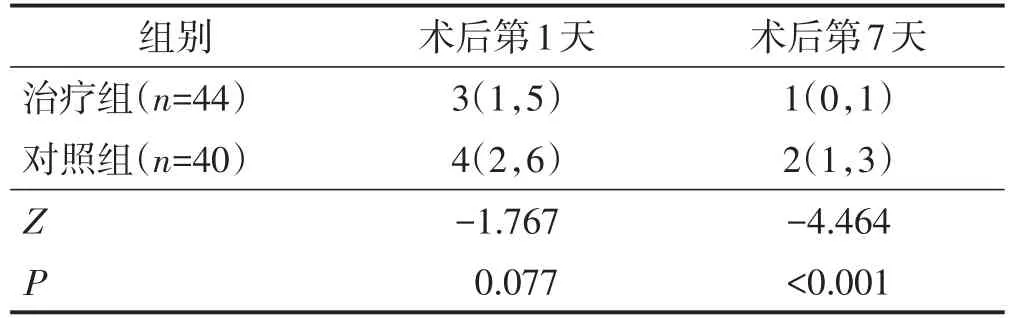
表2 两组术后VAS疼痛评分比较 分,M(QL,QU)
2.3 肛门功能
术前,两组Wexner肛门失禁评分比较差异无统计学意义(P>0.05);术后6个月,两组Wexner肛门失禁评分低于术前,治疗组Wexner肛门失禁评分低于对照组,差异均有统计学意义(均P<0.05)。见表3。
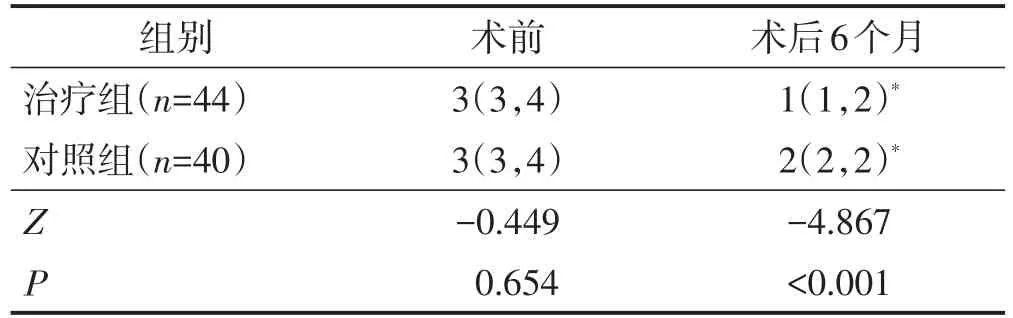
表3 两组手术前后Wexner肛门失禁评分比较 分,M(QL,QU)
2.4 术后并发症
治疗组术后3个月内肛门坠胀、肛门水肿、吻合口狭窄的发生率均低于对照组,差异有统计学意义(均P<0.05)。见表4。
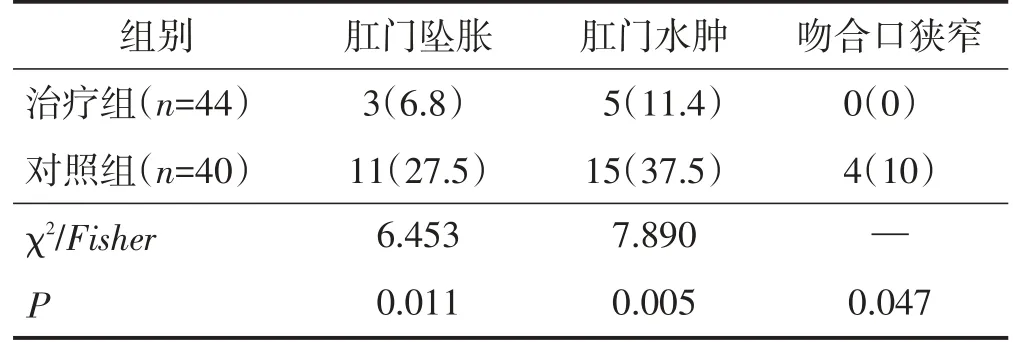
表4 两组术后并发症情况比较 n(%)
2.5 生活质量
术前,两组SF-36各维度的评分比较差异均无统计学意义(均P>0.05);术后6个月,两组SF-36各维度的评分均高于术前,治疗组生理功能维度、生理职能维度、活力维度、精神健康维度的评分高于对照组,差异均有统计学意义(均P<0.05);两组其余各维度的评分比较差异均无统计学意义(均P>0.05)。见表5。
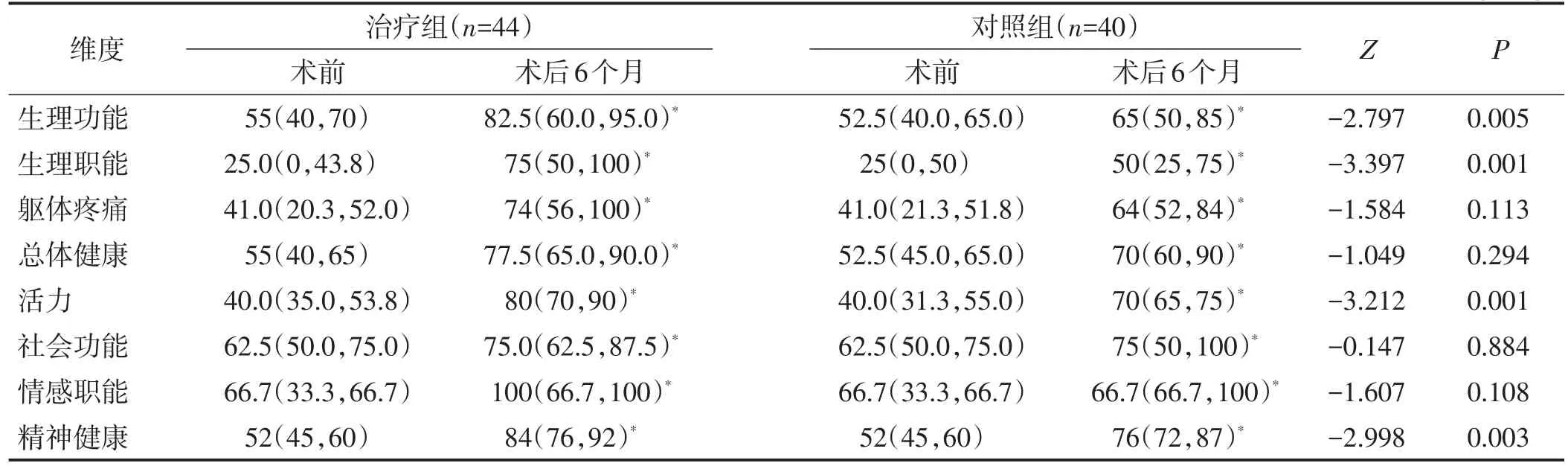
表5 两组手术前后SF-36评分比较 分,M(QL,QU)
3 讨论
关于痔的发病机制,肛垫下移学说为当前主流观点。肛垫作为人体的正常生理解剖结构,参与肛门自制[11]。由此认为,在临床治疗中应将肛垫还原至正常生理解剖位置,以促进其生理功能的恢复。PPH是临床中治疗痔的常用术式,通过环形切除痔上黏膜及黏膜下层,悬吊固定脱垂的肛垫并阻断对痔区的血供,以达到治疗目的[12-13]。在脱垂性痔方面,关于STARR与PPH的治疗效果的对比已有相关报道。Boccasanta等[14]的一项治疗脱垂性痔合并直肠黏膜内脱垂患者的研究发现,STARR相比PPH的治疗效果更彻底。Zanella等[15]研究表明,STARR治疗Ⅲ~Ⅳ度痔相比PPH具有减少术后并发症及复发的优势;此外,器械的更新使STARR的治疗效果随之优化[16]。也有研究指出,脱垂性痔患者接受PPH的术后并发症发生率较高,且相比传统痔手术的术后复发率较高[17-19]。Longo教授认为,脱垂性痔多合并直肠黏膜内脱垂,脱垂组织切除的量与术后的疗效呈正相关[20]。STARR克服了PPH单一吻合器的管径限制,在切除直肠病变组织、减少痔核血供、增强悬吊能力等方面有相对优势,也可同时处理直肠黏膜内脱垂与痔的问题[21-22]。与之相比,TST通过分段选择性切除黏膜,操作简单且术后并发症少,但其仍然是针对黏膜切除,且切除的组织量较少[23],因而对脱垂性痔的治疗效果欠佳。
本研究结果显示,两组术后6个月的肛门功能均优于术前,治疗组优于对照组;在纳入分析的术后并发症方面,治疗组的并发症发生率均低于对照组,且治疗组无吻合口狭窄病例,这提示STARR在改善肛门功能、减少术后并发症方面相比PPH更有优势,其中,STARR使肠壁的顺应性得到了较好的保护。我们的研究同时关注患者手术前后的生活质量。基于SF-36进行评价的结果显示,患者接受STARR治疗在改善生活质量方面的效果相比接受PPH治疗更为明显,这体现在SF-36的多个维度的评分结果;在术后12个月的随访结果方面,治疗组的症状有效改善率高于对照组,且治疗组的症状有效改善率为100%,这提示STARR治疗青年男性脱垂性痔患者临床疗效确切。患者的生活质量及症状改善情况这两个观察指标所得的结果与STARR的治疗原理相吻合,其相比PPH在改善脱垂性痔患者的临床症状方面更有优势。此外,痔患者术后疼痛对患者的术后恢复及术后管理依从性也有影响。在本研究中,治疗组术后第7天的VAS疼痛评分低于对照组,这对于减轻患者心理负担、缓解不良情绪也有裨益。
综上所述,对于青年男性脱垂性痔患者,STARR相比PPH在改善临床症状、生活质量、肛门功能,减少术后并发症,减轻术后疼痛等方面有相对优势。
利益冲突声明 全体作者均声明不存在与本文相关的利益冲突。