初次血管内治疗后复发性动脉瘤再次介入治疗的倾向评分匹配分析
李涛,翟景光,刘晓
(永城市人民医院 神经外科,河南 商丘 476600)
血管内治疗是颅内动脉瘤的标准治疗方法,但该疗法的不完全闭塞率高达52%,再治疗率为10%~30%[1]。复发性动脉瘤具有再生和破裂等风险,需要进行再治疗,弹簧圈栓塞是复发性动脉瘤较为普遍的再次治疗方法,但该方法在复杂动脉瘤中有较高的失败率和复发率[2-3]。随着技术的进步,腔内置入血流导向装置(pipeline embolization device,PED)已成为治疗复杂颅内动脉瘤的一种日益成熟的方法,与其他治疗相比,PED闭塞率更高,且复发率较低[4-5]。目前不同机构对血管内治疗后复发性动脉瘤治疗方式的选择不同,对比PED和弹簧圈栓塞治疗的数据有限。此外,非随机研究可能受到选择偏差的影响,倾向评分匹配分析可以解决这种偏差。本研究通过倾向评分匹配法,比较初次血管内治疗后复发性动脉瘤患者接受PED和弹簧圈栓塞治疗的安全性和有效性。
1 材料和方法
1.1 一般资料本研究为回顾性病例对照研究,通过医院电子病历系统分析永城市人民医院2019年1月至2021年7月诊治的颅内动脉瘤患者。纳入标准:通过数字减影血管造影(digital subtraction angiography,DSA)证实为颅内动脉瘤,并接受血管内治疗;随访时DSA显示为再通并再次进行血管内治疗。排除标准:临床资料不完整;颅脑损伤或动静脉畸形。共有105例患者符合条件,其中PED患者18例,弹簧圈栓塞患者87例。每个接受PED的病例,匹配2例接受弹簧圈栓塞术的病例作为对照组,使用倾向评分匹配来减少基线特征的不平衡。最终,共纳入16例PED患者和32例弹簧圈栓塞患者。本研究经医院医学伦理委员会批准,患者签署知情同意书。
1.2 手术方法患者术前3~5 d接受抗血小板治疗,每日口服100 mg阿司匹林和75 mg氯吡格雷。在全身麻醉下进行手术,并全身肝素化。弹簧圈栓塞:在微导丝上引入适当形状的微导管,在微导丝的指导下引导其进入复发性动脉瘤腔,用弹簧圈尽可能密集地填充动脉瘤,如果弹簧圈在动脉瘤中不稳定或出现弹簧圈疝,则使用支架辅助弹簧圈栓塞。PED:采用三轴支撑系统接近动脉瘤,通过Marksman微导管引入,输送到动脉缺损处。如果装置扩张不充分,则使用导线、导管或球囊血管成形术等技术。两组患者术后均接受双重抗血小板治疗至少1个月,之后口服阿司匹林6个月。
1.3 结果评价(1)收集初次治疗时所有患者的临床资料,使用倾向评分匹配进行匹配病例对照分析。倾向评分评估中考虑的基本特征是年龄、性别、初次治疗方法、动脉瘤大小、蒂部直径、症状表现、蛛网膜下腔出血(subarachnoid hemorrhage,SAH)史、夹层动脉瘤、分叉动脉瘤和动脉瘤位置。(2)在治疗前、手术后和3个月随访时比较两组改良兰金量表(modified rankin scale,mRS)评分、支架数量、缺血和出血并发症以及DSA结果。手术失败为支架在载瘤动脉的整个支架段不完全扩张。缺血性并发症为与再治疗相关的血栓栓塞事件,包括缺血性卒中、短暂性脑缺血发作、支架血栓形成、紧急血运重建以及磁共振成像检查缺血性病变。出血并发症通过CT图像检测。采用mRS评分评估临床结果,0~2分为结果良好,>2分为结果不良。采用Raymond分类对术后和随访DSA结果进行分级,包括完全闭塞、蒂部残余和瘤体残余。随访的DSA结果分为3类,改善为动脉瘤囊内对比剂填充减少,稳定为动脉瘤囊内造影剂填充不变,复发为动脉瘤囊内造影剂填充增加。
2 结果
2.1 患者的人口统计学和动脉瘤特征调整前PED组的动脉瘤大小和蒂部直径较大,无症状患者较多,分叉动脉瘤比率更高,SAH史者更少(P<0.05)。倾向评分调整和1∶2匹配后,PED组和弹簧圈组患者人口学和一般临床资料比较,差异无统计学意义(P>0.05)。见表1。
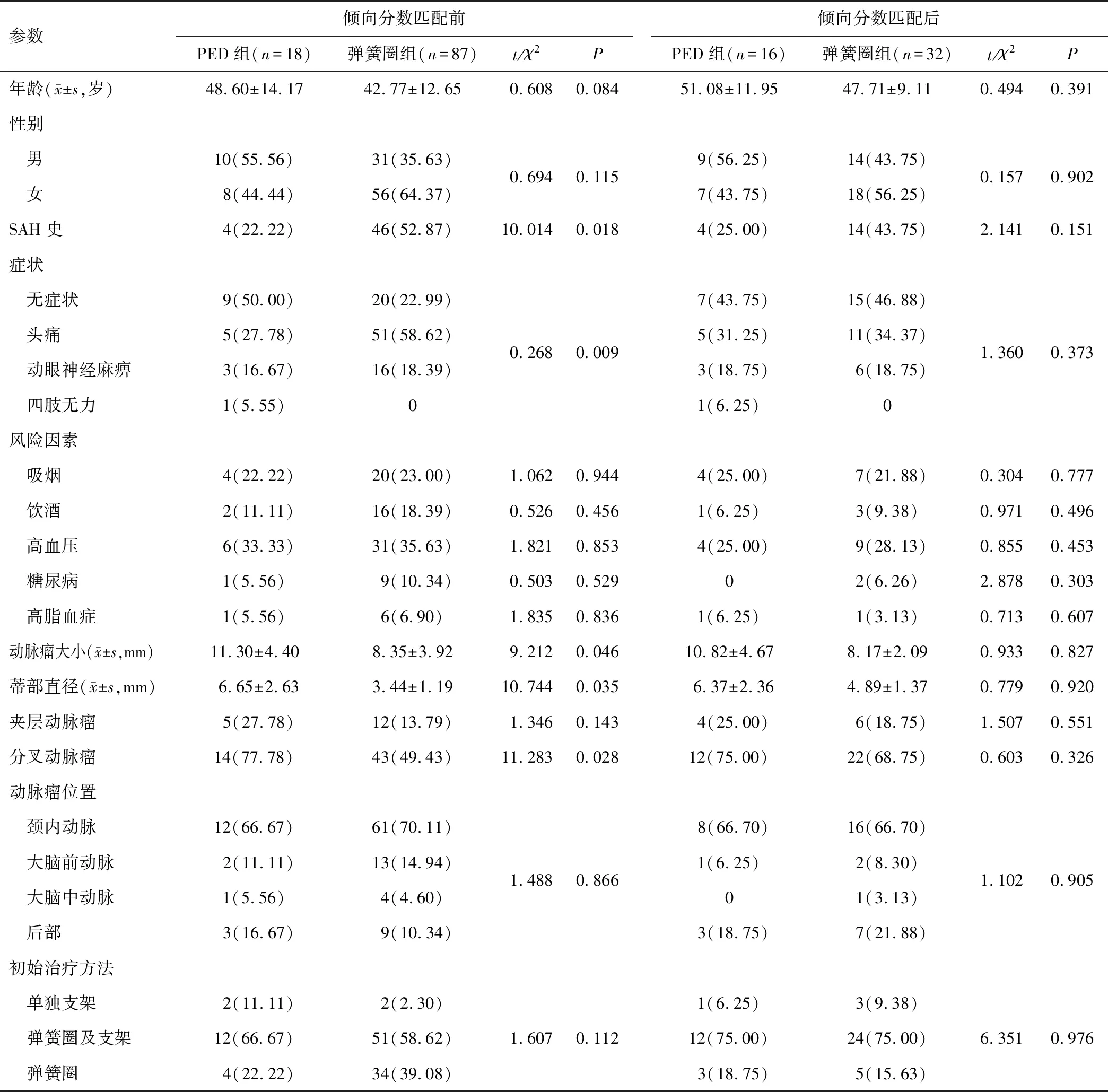
表1 动脉瘤患者在初始血管内治疗前后倾向评分匹配的特征
2.2 倾向评分调整后再治疗PED组中11例患者(68.75%)仅接受PED再治疗,5例(31.25%)接受PED和支架辅助治疗;弹簧圈组中12例患者(37.50%)仅接受弹簧圈栓塞再治疗,20例(62.50%)接受弹簧圈栓塞和支架辅助治疗,两组接受支架辅助例数比较,差异有统计学意义(χ2=16.608,P<0.001)。PED组中的3例患者(18.75%)由于导管扩张不足而失败,需进行球囊血管成形术,该3例患者初始治疗时均使用了自膨胀支架。弹簧圈组患者均治疗成功,两组手术失败率比较,差异有统计学意义(χ2=7.895,P=0.040)。
2.3 mRS评分和并发症发生情况PED组和弹簧圈组在术前、术后和随访时的mRS评分比较,差异无统计学意义(P>0.05)。术后DSA显示,PED组复发率低于弹簧圈组,载瘤动脉狭窄率高于弹簧圈组,差异有统计学意义(P<0.05)。PED组3例(18.75%)患者出现并发症,包括2例缺血性并发症和1例出血性并发症。2例缺血患者患有海绵状动脉瘤,接受单纯PED后出现单侧偏瘫。1例出血性右椎动脉动脉瘤患者初次接受支架辅助弹簧圈栓塞治疗,在PED治疗后出现脑干出血并死亡(mRS评分为6分)。弹簧圈组3例支架辅助栓塞患者在治疗后出现了轻微的缺血性并发症,表现为单侧偏瘫和视力模糊。3个月后随访,5例缺血性并发症的患者均已基本康复。见表2。

表2 复发性动脉瘤的治疗、并发症、血管造影和倾向评分匹配后的随访结果。
3 讨论
血管内治疗已被广泛接受成为血管内治疗后复发性动脉瘤的首选治疗方式,传统的血管内再治疗仍然存在重复复发的风险,弹簧圈栓塞的动脉瘤再通率为37%~90%,支架辅助弹簧圈的再通率为20%~57%[6]。对弹簧圈栓塞的动脉瘤进行不使用辅助支架的手术再治疗具有挑战性,如果直接置入支架或挤压先前的栓塞弹簧圈,可能会撕裂载瘤动脉并增加血栓栓塞的风险[7]。PED为复杂动脉瘤的治疗提供了新的方法,有着较高的动脉瘤完全闭塞率[8]。然而,目前关于使用PED治疗弹簧圈栓塞后复发性颅内动脉瘤的研究有限,其在复发性动脉瘤再治疗中的有效性和安全性尚不清楚。
复发性动脉瘤再栓塞在技术上比初次治疗更具挑战性,如果复发腔足够大并且具有适当的形态,则可以使用弹簧圈再栓塞[9]。微导管尖端应小心放置在复发腔的中心,但确认这个位置较为困难。此外,仅使用弹簧圈再次栓塞动脉瘤的再通率高于初次弹簧圈栓塞治疗,为44.1%~48.6%[10]。由于这些治疗限制,支架辅助技术作为一种替代治疗,可以更好地保护动脉瘤中的弹簧圈并降低再通率[11]。本研究中也出现了类似的结果,与PED相比,弹簧圈再治疗的复发率更高,而支架辅助弹簧圈后的动脉瘤复发率低于单独弹簧圈的复发率。Jeon等[12]报道支架的使用可以稳定弹簧圈,保持载瘤动脉通畅,但由于弹簧圈未压实和动脉瘤再生等因素,依旧有16%的患者需要额外的血管内治疗,此外,与支架辅助再治疗相关的风险也会升高。本研究中倾向性匹配后的复发性动脉瘤多为较大动脉瘤,其再通率高于先前研究报告的再通率。
PED是一种新的治疗策略,可减少动脉瘤的血流量,使其逐渐闭塞,形成血栓和新的血管内膜。即使在易复发的病灶中,PED治疗的复发概率也低于弹簧圈栓塞[13]。Yu等[14]报道PED治疗复发性动脉瘤的再通率为0。Kühn等[15]报道PED治疗复发性动脉瘤随访时完全闭塞率为83.3%~100%。本研究中,随访期间未发现动脉瘤再通,PED组动脉瘤的再通率低于弹簧圈组,说明PED对于复发性动脉瘤是一种安全、有效和持久的再治疗方法。据报道,支架置入辅助PED的疗效较差,闭塞率达40.9%~75.0%,并发症发生率达16.7%[16]。PED打开不完整以及PED可见性中断等技术问题可能是手术失败的关键因素[17]。本研究中,两组缺血性和出血性并发症发生率差异无统计学意义,PED组3例既往支架植入患者出现技术相关问题,高于线圈栓塞组;2例患者出现PED不完全延伸并导致载瘤动脉轻度狭窄,但患者在随访期间未出现任何症状,经保守治疗后效果良好;但另1例患者因基底动脉穿孔而死于脑干出血。
本研究是一个单中心回顾性研究,尽管使用倾向评分的匹配分析可以减少患者选择偏倚,但该方法也会导致队列样本量的缩小。综上所述,初次血管内治疗后复发性动脉瘤的血管内再治疗是安全有效的。PED能够降低复发性颅内动脉瘤的再通风险,但会增加手术失败和载瘤动脉狭窄的风险。

