卵巢肿瘤增强CT与MRI影像表现与病理结果的相关性
陈 博 郑 晔 张顺镇
厦门市海沧医院放射科 (福建 厦门 361000)
卵巢颗粒细胞瘤源自卵巢性索间质,属于低度恶性肿瘤,该病发病率较低,但在中年及绝经期后妇女群体中发病率较高[1]。临床治疗主要通过外科手术治疗,但术前进行有效鉴别诊断对后期治疗具有重要意义。目前临床诊断卵巢颗粒细胞瘤金标准为病理诊断,但耗时长且属于有创检查,无法在临床普及应用[2]。随着影像学技术不断成熟,超声、CT及MRI等检查方式应用范围广,其中CT检查所需费用低、方便快捷,但存在准确率不高及不能满足医师及患者所需[3]。MRI检查检查时间较短、无创、分辨率较高,对早期脑梗死病灶、小肝癌病灶检出均较高[4]。目前临床上关于两者结合用于检查卵巢颗粒细胞瘤未见详细报道。因此,选取2016年1月至2019年12月我院影像科诊治的80例卵巢颗粒细胞瘤患者,分析其CT与 MRI影像表现与病理结果关系。
1 资料与方法
1.1 一般资料选取2016年1月至2019年12月我院影像科诊治的卵巢颗粒细胞瘤患者80例。年龄26~65岁,平均年龄(43.34±12.31)岁;病程0.32~3年,平均病程(1.21±0.22)年;临床表现:34例绝经、20例月经周期紊乱、9例意外触及下腹部包块、10例绝经后阴道不规则出血、7例下腹坠痛。经医院伦理委员会审核并批准。
纳入标准:就诊原因:因绝经后阴道流血,或(和)绝经前不规则阴道流血、月经量减少,或(和)下腹胀痛等;体检触摸下腹部、盆腔有肿块;经病理检查确诊。排除标准:自身免疫性疾病;心、肝、肾等重要脏器严重功能损伤;体内安装脏起搏器;碘制剂过敏。
1.2 方法增强CT(荷兰飞利浦公司)检查:采用64排及128排螺旋CT,取卧位,屏气呼吸,吸气完毕即可平扫膈顶到盆底;参数:管电压120kV,管电流270~300ms,层厚7mm,螺距3。动态增强扫描:采用非离子型含碘对比剂碘海醇(广州先灵公司)在肘静脉行高压注射,100mL,速率3mL/s,包括动脉期(25~30s)、门脉期(50~60s)、延时期(120-180s),重建多层面重组,厚度1.25mm。
MRI(美国GE公司)检查:采用 1.5T 超导磁共振成像仪,屏气呼吸,在吸气后开始常规平扫。扫描序列:T1WI、T2WI,弥散加权成像检查,扫描横轴面设置平面回波成像序列,扫描参数:TR7000ms,TE79ms,层厚4mm,层间距2mm,矩阵256×256,FOV 350cm×350cm,扩散敏感系数b值1000s/mm2,单次激发,扫描24s。采用钆喷酸二甲基葡胺(美国GE公司)肘静脉注射,20ml生理盐水冲管保证其完全进入体内。注射完毕扫描动脉(17s~20s)、门脉期(60~63s)和延时期(180s)。图像后处理重建采用图像工作站(GE公司 ADW 4.4)进行多层面重组和最大强度投影重建。
增强CT诊断标准:均匀强化显著,可见高密度影,不规则强化;MRI诊断标准:T1WI病灶呈均匀等信号、等低混合信号;T2WI呈均匀略高信号、等高混合信号。由放射科高资历医师在不知情情况经商量确立最终结果,联合诊断中其中一项检查确诊时即判断为卵巢颗粒细胞瘤。以病理结果作为“金标准”。
1.3 观察指标观察增强CT与MRI图像;记录增强CT、MRI及联合诊断价值。
1.4 统计学方法SPSS 24.0进行统计分析。符合正态分布计量资料以()表示,组间比较采用t 检验;计数资料以“%”表示,组间比较采用χ2检验,P<0.05为有统计学意义。
2 结 果
2.1 增强CT与MRI图像分析增强CT扫描可见实性部分、囊壁呈明显强化;肿瘤增强后实性成分、多囊呈蜂窝状变化,且包膜、多囊间分隔结构清晰。MRI扫描可见T1WI囊腔呈低信号、部分囊腔内可见局部病灶、成团状、片状高信号出血。见图1、图2。

图1 CT图。注:图1A:表示轴位CT扫描,盆腔内呈圆形软组织肿块(粗箭头),肿瘤内部呈多发、不同大小、低密度囊腔(细箭头),斑片状高密度出血(弯箭头),呈蜂窝状变化;图1B:表示增强扫描,盆腔内呈圆形软组织肿块(粗箭头),肿瘤内部呈多发、不同大小、低密度囊腔(细箭头),斑片状高密度出血(弯箭头),呈蜂窝状变化,实性成分、包膜明显强化。图2 MRI图。注:图2A:轴位T1WI压脂扫描,左侧附件区肿块呈团状,囊性成分增多,囊内出血,呈T1WI高信号,实性成分(三角箭头)T1WI呈等或稍低信号;图2B:T2WI压脂增强扫描,左侧附件区肿块呈团状,囊性成分增多,囊内出血,T2WI呈稍高信号,增强扫描强化明显;图2C:T1WI压脂增强扫描,增强扫描强化明显。
2.2 增强CT结果分析病理结果诊断卵巢颗粒细胞瘤71例,增强CT诊断51例与其一致,见表1。

表1 增强CT结果分析(n)
2.3 MRI结果分析病理结果诊断卵巢颗粒细胞瘤71例,MRI诊断59例与其一致,见表2。
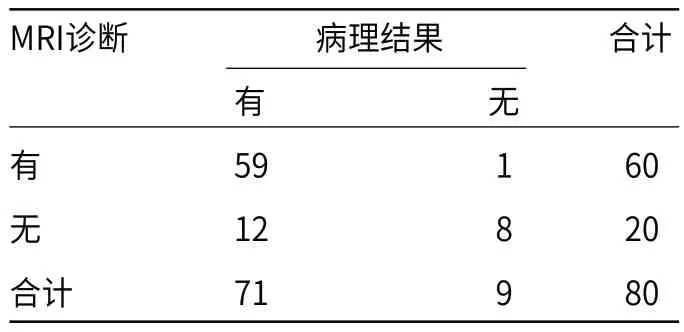
表2 结果分析(n)
2.4 联合诊断结果分析病理结果诊断卵巢颗粒细胞瘤71例,联合诊断64例与其一致,见表3。
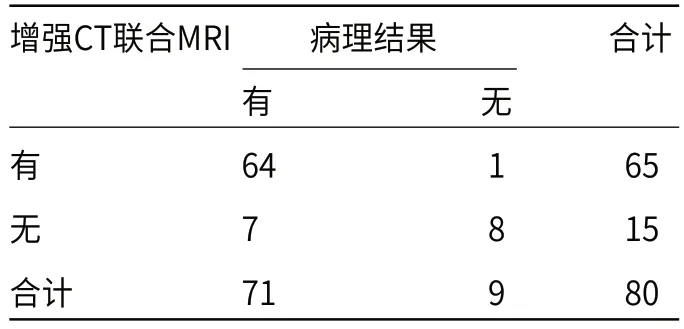
表3 联合诊断结果分析(n)
2.5 增强CT、MRI及联合诊断价值比较增强CT联合MRI诊断卵巢颗粒细胞瘤准确率(90.03%)高于单纯的增强CT(70.02%)和MRI(83.81%)诊断,联合诊断结果与病理结果一致性(Kappa=0.612,P<0.001)优于仅增强CT(Kappa=0.154,P=0.095)和仅MRI(Kappa=0.469,P<0.001)诊断,见表4。
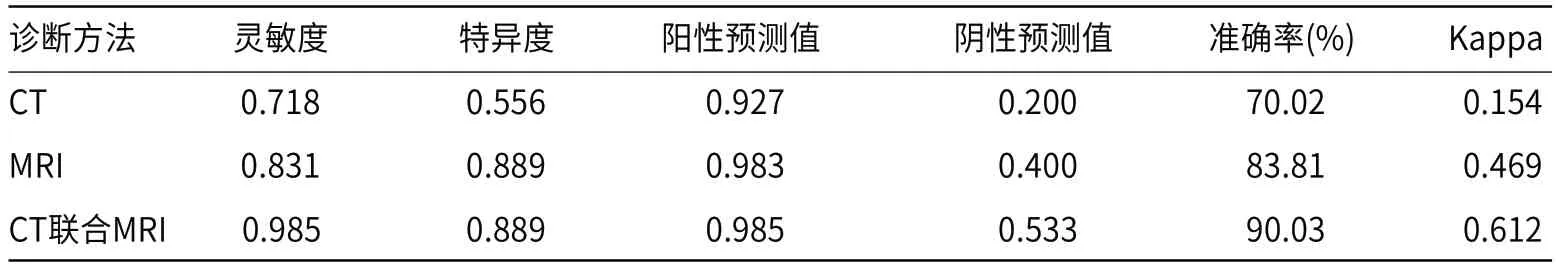
表4 增强CT、MRI及联合诊断价值比较
3 讨 论
卵巢颗粒细胞瘤主要发生于卵巢颗粒细胞,通常颗粒细胞主要生长在卵泡周围,而颗粒细胞外围主要为卵泡膜细胞和纤维母细胞[5]。颗粒细胞来源不同于卵泡膜-纤维母细胞胚胎,前者来自体腔上皮原始性索,主要分泌雌激素和孕激素为卵泡提供生长环境;后者来自中肾生殖脊[6-7]。卵巢颗粒细胞瘤主临床发病率较低,但其发病年龄广、肿瘤造成激素效应临床表现明显[8]。大部分颗粒细胞瘤检出时均在I期,有利于患者进行针对性治疗,同时该疾病影像学特征较突出[9]。因此本研究根据患者临床症状、病理特征、影像资料进行深入研究,为临床诊断鉴别提供有效临床价值。
增强CT耗时短、图像分辨率高可连续采集投影信息,减少运动伪影,重建三维图像,目前在小肝癌分期检查中运用较广泛[10]。增强CT扫描可观察肿瘤在不同时相上各种强化特征及周围正常组织,在三维建模系统中可进行广范围的薄层扫描,有利于分析病变部位形态和邻近关系,清晰观察组织病态、病变位置及浸润程度,根据增强CT在诊断小肝癌的优势下,在腹部疾病诊断和鉴别中逐渐被广泛应用[11-13]。本研究结果表示,增强CT扫描可见实性部分、囊壁呈明显强化;肿瘤增强后实性成分、多囊呈蜂窝状变化,且包膜、多囊间分隔结构清晰;诊断总准确率为70.02%与病理结果Kappa 值为0.154。说明增强CT可诊断卵巢颗粒细胞瘤。CT检查经济便捷,但不适用于病情复杂患者[14]。MRI检查优势较增强CT更加显著,无电离辐射、扫描可得原生三维立体图形,避免了传统重建图像矩阵[15]。另外,MRI采用多通道成像方式,高软组织分辨率能为瘤内出血、囊变观察提供便利,同时多序列成像还能直观、全面、准确分析癌灶病变[16]。结果表示,MRI扫描可见T1WI囊腔呈低信号、部分囊腔内可见局部病灶、成团状、片状高信号出血;诊断总准确率为83.81%,与病理结果Kappa 值为0.469。提示增强MRI对卵巢颗粒细胞瘤具有一定诊断价值。MRI增强扫描有利于观察病变和周围水肿组织,观察癌变对器官破坏程度以及周围组织浸润关系,但是MRI平扫无法清晰显示病变与正常组织对比,故需要增强CT进行补充[17-18]。结果表示,增强CT联合MRI诊断卵巢颗粒细胞瘤准确率为90.03%,且与病理结果一致性明显高于单纯的增强CT、MRI诊断。
综上所述,增强CT联合MRI诊断卵巢肿瘤诊断准确率较高,优于单纯应用增强CT和MRI检查,且与病理结果一致性较好。

