腹腔镜保留贲门的次全胃切除术不同消化道重建方式对比
蒋星鑫,刘 杲,曾莉蓉,樊 斌
(1.恩施土家族苗族自治州中心医院麻醉科/武汉大学恩施临床学院,湖北 恩施 445000;2.恩施土家族苗族自治州中心医院结直肠肛门外科/武汉大学恩施临床学院,湖北 恩施 445000)
胃癌是我国最为常见且发病率较高的恶性肿瘤,目前其最常用的治疗手段是根治性胃切除术[1-2]。对于胃上部癌患者,实施近端胃切除术后反流率较高,且全胃切除术后患者的营养状态恢复不佳[3-4]。因此,在保证肿瘤根治的同时,使胃的解剖和生理功能得到最大程度的保留,对患者术后生活质量的提升具有非常重要的意义,临床由此出现了功能保留性胃切除术,其中次全胃切除术是在近端胃和全胃切除的基础上发展而来的保留食管下段括约肌、贲门以及少部分胃底的功能保留性胃切除术。经研究证实,次全胃切除具有与近端胃或全胃切除相当的安全性和疗效[5-6]。随着近年来腹腔镜技术的不断进步与完善,腹腔镜胃癌根治术以其微创优势已广泛应用于临床。胃切除术后消化道重建是决定手术成败的关键,其关系到患者术后是否能获得较好的恢复和生活质量。为此,胃肠外科医师不断地对消化道重建方式进行探索和改良。目前腹腔镜保留贲门的次全胃切除术消化道重建方式众多,如Roux-en-Y吻合、空肠间置(jejunal interposition,JI)吻合、空肠间置J型储袋(jejunal interposition J-pouch,JIJP)吻合等,但每种方式均具有各自的优缺点,临床上选择何种术式尚未达成统一共识[7]。因此,本研究对90例行腹腔镜保留贲门的次全胃切除术患者开展了随机对照研究,对Roux-en-Y吻合、JI吻合及JIJP吻合的临床应用效果进行对比分析,现报告如下。
1 资料与方法
1.1 临床资料
选取2018年1月至2020年12月本院收治的行腹腔镜保留贲门的次全胃切除术患者90例,采用随机数字表法将患者分为3组,每组30例,分别采用Roux-en-Y吻合(RY组)、JI吻合(JI组)、JIJP吻合(JIJP组)。3组患者性别、年龄、BMI、病灶大小、TNM分期、分化程度等临床资料比较,差异无统计学意义(P>0.05),见表1。纳入标准:①经胃镜及活体组织病理检查确诊为胃上部癌;②肿瘤上缘距贲门≥4 cm;③无腹腔镜手术禁忌证;④肿瘤未侵犯其他脏器,无远处转移;⑤无严重腹腔粘连及腹部手术史。排除标准:①胃癌急诊手术,如出血、梗阻、穿孔等;②伴有心、肝、肾、肺及凝血功能障碍,不能耐受手术及麻醉;③术前接受过放化疗或抗肿瘤药物治疗;④合并其他部位恶性肿瘤;⑤术中中转开腹。本研究在所有入选患者签署知情同意书后开展,且研究经过医院伦理委员会批准(N20190911-05)。
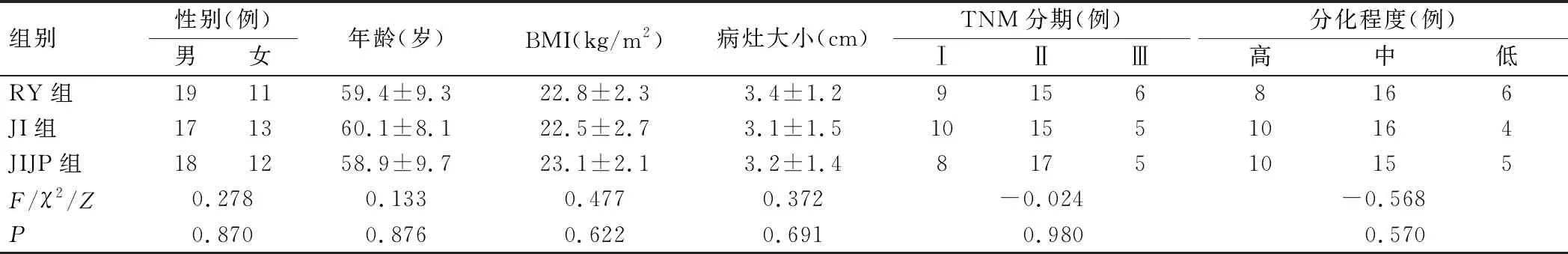
表1 3组患者临床资料比较(n=30)
1.2 方法
3组患者均行腹腔镜保留贲门的次全胃切除术,术前常规准备,采用气管插管全身麻醉,取仰卧位,头高足低倾斜30°,采用五孔法建立手术通道。首先对腹腔及病灶位置进行探查,然后按照次全胃切除术行D2淋巴结清扫,最后取出标本,完成消化道重建。RY组(图1a):首先将十二指肠残端缝合,再于Treitz韧带下方15 cm左右将空肠离断并提起,行食管空肠端侧吻合,同时将十二指肠残端保留4 cm左右并关闭,然后于食管空肠吻合远侧40 cm左右行空肠空肠端侧吻合,最后关闭共同开口,完成Roux-en-Y吻合。JI组(图1b):于距屈氏韧带下方远端空肠15~20 cm处将空肠切断,再将长20 cm左右带血管蒂的空肠进行游离,并穿过横结肠无血管区系膜,然后在横结肠上方近端对食管行端侧吻合,在远端对十二指肠行端侧吻合,最后将远端空肠与近端空肠行端端吻合,完成JI吻合。JIJP组(图1c):首先于距屈氏韧带下方20 cm和80 cm处将空肠切断,并将该带蒂游离肠端近端关闭,将小肠系膜保护好,自结肠后提出,再将距空肠近端20 cm处的间置小肠对折,行空肠空肠侧侧吻合,形成J型储袋,然后对十二指肠和游离空肠段的远侧断端行端端吻合,空肠袋顶点与食管行端侧吻合,最后再对远端空肠与近端空肠行端端吻合,完成JIJP吻合。
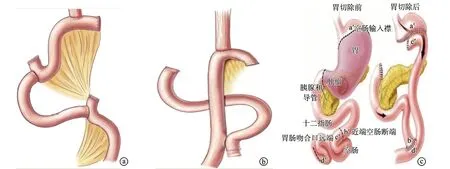
a:RY组;b:JI组;c:JIJP组
1.3 观察指标
观察并记录3组患者围术期相关指标,包括手术时间、术中出血量、淋巴结清扫数目、消化道重建时间、首次排气时间、首次进食时间和术后住院时间。采集3组患者术前、术后3 d的空腹静脉血2~4 mL,应用酶联免疫法测定血清胃动素(motilin,MOT)、胃泌素(gastrin,GAS)、生长抑素(somatostatin,SS)、胆囊收缩素(cholecystokinin,CCK)等胃肠激素水平。观察并记录3组患者术后并发症发生情况,术后早期并发症(术后1个月内)包括吻合口漏、吻合口出血、腹腔感染、肠梗阻;术后远期并发症(术后6个月)包括反流性食管炎、倾倒综合征、残胃癌。测定3组患者术前、术后6个月的血清血红蛋白(hemoglobin,HB)、总蛋白(total protein,TP)、白蛋白(albumin,Alb)及BMI水平等营养状况指标。
1.4 统计学方法
2 结果
2.1 围术期相关指标比较
3组患者手术时间、术中出血量、淋巴结清扫数目、消化道重建时间和术后住院时间比较,差异均无统计学意义(P>0.05);3组患者首次排气时间及首次进食时间比较差异有统计学意义(P<0.05),其中JI组、JIJP组的首次排气时间和首次进食时间均显著短于RY组(P<0.05),而JI组与JIJP组的首次排气时间和首次进食时间比较,差异无统计学意义(P>0.05),见表2。

表2 3组患者围术期相关指标比较
2.2 胃肠激素水平比较
术前3组患者MOT、GAS、SS、CCK水平比较,差异均无统计学意义(P>0.05);术后3 d,3组患者MOT、GAS、SS水平较本组术前均显著降低,CCK水平均显著升高,差异具有统计学意义(P<0.05),且3组患者各胃肠激素水平比较差异均有统计学意义(P<0.05),其中JI组和JIJP组MOT、GAS、SS水平显著高于RY组(P<0.05),CCK水平低于RY组(P<0.05),而JI组与JIJP组MOT、GAS、SS及CCK水平比较,差异无统计学意义(P>0.05),见表3。

表 3 3组患者胃肠激素水平比较
2.3 术后并发症发生情况比较
3组患者术后早期并发症发生情况比较,差异无统计学意义(P>0.05);3组患者术后远期并发症发生情况比较,差异有统计学意义(P<0.05),其中JIJP组术后远期并发症总发生率显著低于RY组(P<0.05),而RY组与JI组及JI组与JIJP组术后远期并发症总发生率比较,差异无统计学意义(P>0.05),见表4。

表4 3组患者术后并发症情况[n=30,例(%)]
2.4 营养状况指标比较
术前3组患者HB、TP、Alb、BMI水平比较,差异均无统计学意义(P>0.05);术后6个月,3组患者HB、TP、Alb、BMI水平较术前均显著降低(P<0.05),且3组患者各营养指标水平比较差异均有统计学意义(P<0.05),其中JIJP组各营养指标水平均明显高于RY组、JI组(P<0.05),而RY组与JI组各营养指标水平比较,差异无统计学意义(P>0.05),见表5。

表5 3组患者营养状况指标比较
3 讨论
外科手术是目前治疗胃癌的首选方式,自Kitano等[10]于1994年首次报道腹腔镜胃癌根治术以来,胃癌外科手术便步入了微创时代[11]。对于胃上部癌,既往多采用近端胃切除术或全胃切除术,其中近端胃切除术难以达到根治的目的,同时易引发反流性食管炎、残胃癌等并发症,而全胃切除术后会导致胃功能丧失,给患者生理、心理上造成很大影响[12]。因此,如何在保证根治性切除的同时使胃功能得到最大程度的保留是临床医师关注的重点。次全胃切除术由于保留了贲门结构,在减轻患者术后食管反流症状、提高患者术后生活质量等方面具有一定优势[13-14]。同时,胃切除术后消化道重建方式与患者术后生活质量密切相关,因此选择合理的消化道重建方式对患者术后生活质量的提升也尤为重要[15]。理想的消化道重建应是保持进食通道的连贯性,保证食物的储存,并尽量避免反流性食管炎、倾倒综合征等并发症的发生。与全胃切除术相似,次全胃切除术的消化道重建方式众多,但均未达到理想的效果。其中Roux-en-Y吻合是最常用的消化道重建方式,其操作简便,反流症状少,但易引起胃肠道激素分泌紊乱[16]。JI吻合是根据消化道解剖生理特点所产生的一种吻合方式,其不仅可使患者术后具有胃储存功能,还可使患者具有很好的胃排空功能,与生理状态更相符[17]。而在此基础上增加空肠储袋可增加食物的储存容量,进一步减轻胃切除术后引起的饱胀感,延缓食物排空,从而有利于促进食物的消化吸收。由此可见,每种吻合方式均各具特点,但具体何种方式效果更佳尚无明确定论,因此,腹腔镜保留贲门的次全胃切除术中消化道重建方式的选择尚需更多临床研究和循证医学证据的支持。
本研究结果显示,3组患者手术时间、术中出血量、淋巴结清扫数目、消化道重建时间和术后住院时间比较差异无统计学意义,表明这3种消化道重建方式在腹腔镜保留贲门的次全胃切除术中均是安全可行的。JIJP组手术更为复杂,手术时间应更长,而本研究中3组手术时间比较差异无统计学意义,考虑可能与纳入样本量较少或术者经验丰富有关。本研究中JI组、JIJP组的首次排气时间和首次进食时间显著短于RY组,表明JI吻合和JIJP吻合更有利于患者胃肠道功能恢复。胃肠激素是维持胃肠功能的重要体液,其综合平衡可以保证正常的胃排空和胃肠运动,但胃切除术后易造成肠道损伤,导致患者出现不同程度的消化功能障碍,从而引起胃肠激素水平改变[18]。本研究中术后3 d各组患者MOT、GAS、SS水平较术前均显著降低,CCK水平均显著升高,且JI组和JIJP组各胃肠激素水平显著优于RY组,表明3种消化道重建方式均对患者的消化功能产生了影响,其中JI吻合和JIJP吻合对患者的影响更小,且更有利于患者术后胃肠道功能恢复,其原因为JI吻合和JIJP吻合保持了十二指肠生理通道的连续性,不仅具有胃储存功能,还具有较好的胃排空功能,更有利于食物的消化吸收,从而促进患者胃肠道功能恢复。本研究中3组患者术后远期并发症发生情况比较差异有统计学意义,其中JIJP组术后远期并发症总发生率显著低于RY组,表明JIJP吻合可有效减少术后远期并发症的发生。其原因为JIJP吻合不仅保持了十二指肠的生理通道,而且还增加了代胃容量,使患者术后进食量增加,代胃食物的排泄减缓,从而增强了抗胆汁反流能力,并在一定程度上减少了倾倒综合征的发生,进而显著降低了术后远期并发症发生的风险。此外,本研究中术后6个月3组患者HB、TP、Alb、BMI等营养指标水平较术前均显著降低,且JIJP组各营养指标水平均明显高于RY组、JI组,表明3种消化道重建方式均可对患者术后营养状况产生影响,但JIJP吻合对患者术后营养状况的影响较小,更有利于患者术后营养恢复。其原因为J型储袋的建立可以延长食物的排空时间,有利于食物与胰液、胆汁的充分混合,从而使营养物质的消化吸收更充分,进而更有助于患者术后营养恢复。
综上,腹腔镜保留贲门的次全胃切除术中3种消化道重建方式均是安全可行的,与Roux-en-Y吻合相比,JI吻合和JIJP吻合更有利于患者术后胃肠道功能恢复,且JIJP吻合不仅可有效降低术后远期并发症发生的风险,还更有利于患者术后营养恢复,其优势更为明显,具有更广阔的应用前景。