多层螺旋CT在急性阑尾炎诊断中的应用价值
仲丽芳,张迎辉(通信作者)
(1苏州工业园区星塘医院放射科 江苏 苏州 215000)
(2苏州工业园区星海医院放射科 江苏 苏州 215000)
急性阑尾炎是临床外科最为常见的急腹症之一,患者多因大肠杆菌合并厌氧菌感染所引起的转移性右下腹痛、压痛反跳痛、恶心呕吐等症状,具有起病急骤、病情进展迅速等临床特点,若不及时采取治疗措施则有一定的风险诱发肠瘘、腹腔脓肿、粘连性肠梗阻、坏疽穿孔等不良结局的发生[1-2]。对于一些症状典型的急性阑尾炎,通过一般查体、血生化检验、腹部超声等便可确诊,但仍有部分患者表现并不典型,或自身症状、主诉表述不清,导致易与其他外科急腹症混淆,引起误诊、漏诊[3]。螺旋CT是目前临床诊断急性阑尾炎的可靠影像学检查手段,具有检查方便快捷、成像质量高、可多角度多维观察病灶等优点[4],本研究选取2021年6月—2022年1月苏州工业园区星塘医院收治的疑似急性阑尾炎患者48例,探讨多层螺旋CT在急性阑尾炎诊断及不同分型阑尾炎鉴别诊断中的应用价值。结果报道如下。
1 资料与方法
1.1 一般资料
选取2021年6月—2022年1月苏州工业园区星塘医院收治的疑似急性阑尾炎患者48例,其中男性31例,女性17例;年龄22~67岁,平均年龄(46.89±4.67) 岁;发病至入院时间为5 h~3 d,平均(1.5±0.4)d。纳入标准:①患者及家属均知情同意并签署知情同意书;②患者存在不同程度的转移性右下腹痛、麦氏点压痛反跳痛、恶心呕吐、发热等症状,高度怀疑急性阑尾炎;③临床资料完整者;④患者均接受腹部螺旋CT扫描。排除标准:①不能配合检查或CT图像质量低下者;②合并其他部位急慢性感染患者;③妊娠期女性;④合并恶性肿瘤患者;⑤精神疾病患者;⑥临床资料或检查不完整者。
1.2 方法
采用我院GE Optima CT 620进行腹部CT平扫。患者取仰卧位并双手举至头顶,头先进,范围由膈下至耻骨联合上缘,扫描参数为管电流120~250 mAs,管电压120 kV,层厚为5 mm,层距为5 mm,重建层厚为1 mm,层距为1 mm,要求在一次屏气下完成扫描,必要时可选择注射非离子型碘对比剂进行腹部增强CT检查。获取原始CT图像后自动上传至后处理工作站,适当调节窗宽窗位以清晰显示阑尾及周围组织间隙,进行多平面重建(MPR)以及三维曲面重建(CPR),由我院影像科两名高年资诊断医师采用双盲法进行阅片,以回盲部阑尾根部作为基点进行处理分析,若存在争议结论则需共同讨论后明确最终诊断结果。
1.3 观察指标
以手术病理结果作为诊断金标准,对比螺旋CT诊断结果与手术证实结果的差异性,并计算螺旋CT诊断急性阑尾炎的敏感度、特异度以及准确率。敏感度=真阳性/(真阳性+假阴性)×100.00%,特异度=真阴性/(真阴性+假阳性)×100.00%,准确率=(真阳性+真阴性)/(真阳性+真阴性+假阳性+假阴性)×100.00%。
根据手术病理结果对明确诊断急性阑尾炎患者进行病理分型,其中单纯性急性阑尾炎为病灶仅局限于黏膜及黏膜下层,并且阑尾各层均存在有中性粒细胞的浸润,化脓性阑尾炎为病灶深达肌层、浆膜层,阑尾管壁各层均有积脓的小脓肿,坏疽穿孔性阑尾炎为阑尾管壁呈现为暗紫色,且存在部分坏死现象,腔内存在积脓。对比不同病理类型急性阑尾炎患者螺旋CT特征表现,并比较不同类型阑尾炎患者CT表现差异。
1.4 统计学方法
采用SPSS 19.0统计软件进行数据分析。计量资料以均数±标准差()表示,行t检验;计数资料以频数(n)、百分比(%)表示,行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 螺旋CT诊断结果与手术证实结果
48例疑似急性阑尾炎患者经手术证实明确诊断急性阑尾炎44例,其中单纯性阑尾炎12例,化脓性阑尾炎23例,穿孔坏疽性阑尾炎9例。螺旋CT诊断急性阑尾炎的敏感度为95.45%(42/44),特异度为75.00%(3/4),准确率为93.75%(45/48)。见表1。
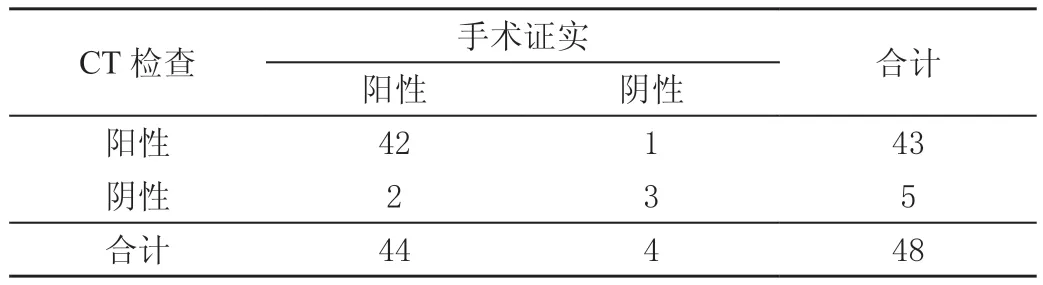
表1 48例高度疑似急性阑尾炎患者CT及手术结果 单位:例
2.2 不同类型急性阑尾炎螺旋CT征象特点比较
不同类型急性阑尾炎患者CT征象均存在一定程度的肠壁增厚、肠淤张、阑尾粪石表现,但不同类型阑尾炎在阑尾周围渗出以及阑尾管径扩张程度方面比较存在显著差异(P<0.05)。见表2。

表2 不同类型急性阑尾炎螺旋CT征象特点比较
3 讨论
急性阑尾炎是临床上最为常见的外科急腹症之一,大部分急性阑尾炎患者在发病时的症状表现具有一定的特征性,如转移性右下腹痛、麦氏点压痛反跳痛、发热、恶心呕吐等症状,若不及时治疗处理,则有一定风险引发阑尾脓肿、阑尾穿孔等不良结局,严重威胁患者身心健康及降低患者生活质量[5-6]。通常临床根据急性阑尾炎的病理基础可将其分为急性单纯性阑尾炎、化脓性阑尾炎以及穿孔坏疽性阑尾炎,三者在病情严重程度方面呈层层递进关系,并且随着病程的不断进展,患者的手术难度也不断增大、康复时间不断延长,因此及时、快速诊断并予以正确、积极的对症治疗对急性阑尾炎患者具有重要的临床意义[7-8]。但由于阑尾在患者右下腹部位置并不固定,加之阑尾长度往往存在较大的个体化差异,部分急性阑尾炎患者缺乏典型的转移性右下腹疼痛、麦氏点压痛与反跳痛等症状表现[9],部分患者还存在主诉症状描述不清晰的现象,这在一定程度上给急性阑尾炎的术前诊断、鉴别诊断以及手术方案制定带来了极大的困难,因此通过有效的术前检查对急性阑尾炎患者进行综合诊断与分析,对提升临床治疗效果具有重要的临床意义[10-11]。
影像学检查是目前临床确诊急性阑尾炎的重要手段,如螺旋CT、超声等均可用于急性阑尾炎的诊断与鉴别诊断,其中超声具有无创、快捷、简单的特点而广泛应用于各类急腹症的临床诊断与鉴别诊断中,能够清晰定位病灶并明确病灶与周围组织的关系,但超声检查易受患者肠道内气体以及腹腔条件、体位等多因素的影响,超声诊断急性阑尾炎存在假阴性率高的缺点,并且由于超声检查无法留存全部声像图检查结果,导致临床医师无法根据留存的客观影像结果进行自主病情评估与手术方案制定[12-13]。而螺旋CT则可通过断层影像准确显示下腹部肠管结构、走行以及异常表现,进一步提升急性阑尾炎的早期诊断准确率[14]。本组研究结果显示,螺旋CT诊断急性阑尾炎的敏感度为95.45%,特异度为75.00%,准确率为93.75%,与手术病理结果具有较高的一致性,同时不同类型急性阑尾炎患者CT征象均存在一定程度的肠壁增厚、肠淤张、阑尾粪石表现,但不同类型阑尾炎在阑尾周围渗出以及阑尾管径扩张程度方面比较存在显著差异,表明螺旋CT及其图像后处理技术应用诊断急性阑尾炎具有较高的准确性与可靠性,并可通过阑尾病灶的CT影像特征表现实现术前急性阑尾炎的病理分型,进而达到早期病情评估以及快速制定手术治疗方案的目的[15]。
通过进一步分析可知,单纯性阑尾炎患者一般病情较为简单,尚处于急性阑尾炎的早期病理阶段,因此单纯性阑尾炎患者临床症状与体征并不典型[16],部分患者甚至缺乏明显的临床症状,直至进展为化脓性阑尾炎后,因剧烈疼痛方就诊,而化脓性阑尾炎与坏疽性阑尾炎属于急性阑尾炎的进展阶段,此时阑尾局部炎症反应会引起阑尾周围渗出的进行性加重,这也是导致阑尾穿孔的主要原因[17],而结合本组研究结果发现,化脓性、坏疽性阑尾炎患者阑尾周围渗出的发生比例较单纯性阑尾炎更高,并且坏疽性阑尾炎阑尾管腔扩张程度最显著,其次为化脓性阑尾炎,单纯性阑尾炎阑尾管腔扩张程度最轻,这与不同类型急性阑尾炎的病理基础改变相符[18]。螺旋CT是外科急腹症诊断与鉴别诊断最为常用、可靠、快速的辅助检查方案,具有扫描速度快、成像质量高、可重复多次检查、可增强扫描的特点,目前多层螺旋CT设备能够在短时间内快速完成患者腹盆腔的扫描,获取连续性影像数据还可利用图像后处理软件进行多平面重建,获取三维重建影像,能够更为直观、立体、全面地显示右下腹部病灶及周围组织关系,精准定位阑尾病灶位置以及周围比邻情况,腔内粪石、积液积气等显示更为直观,同时多平面重建后测量的阑尾管径更为准确,对阑尾肿胀程度评估也更为准确,因此通过CT影像及后处理图像可实现急性阑尾炎的早期诊断与病理分型的鉴别诊断[19]。但值得注意的是,多层螺旋CT对急性阑尾炎亦存在一定的假阴性,分析其原因认为单纯性阑尾炎患者在早期症状并不典型、阑尾管腔扩张并不明显,且基本无阑尾周围渗出,此时多层螺旋CT并不能够准确诊断急性阑尾炎,导致一定的假阴性病例产生,此时临床需结合实验室检查、患者症状体征进行综合诊断[20]。同时螺旋CT对于盲肠周围炎、蜂窝炎等异常病变时需与结肠结核、盲肠憩室炎、盆腔炎等疾病进行鉴别,需结合症状、实验室检查、既往病史等进行综合评估,必要时亦可进行螺旋CT增强扫描以完善诊断结果,从而降低急性阑尾炎的误诊、漏诊率。
综上所述,腹部螺旋CT对急性阑尾炎患者能够实现快速、准确诊断,通过图像后处理技术能够进一步提升CT对急性阑尾炎的敏感度与特异度,并能够根据阑尾病灶特征表现实现不同类型阑尾炎的准确鉴别,具有应用及推广价值。但本组研究亦存在一定缺点与不足,如纳入的各类型急性阑尾炎病例数相对较少,可能对不同类型急性阑尾炎CT影像学特征的总结还不够客观、准确,这有待于进行大样本临床研究进一步明确。

