体感交互技术训练对帕金森病患者平衡功能、足底压力及跌倒发生率的影响
刘 茹,王浩宇,许 济
帕金森为慢性进行性神经系统病变,表现运动缓慢、震颤等症状,可导致患者神经功能障碍,机体运动与认知功能严重下降,部分患者生活无法自理,生活质量明显降低。我国帕金森发病率较高[1],且发病随年龄增长而上升,给家庭与社会带来较重负担。研究显示[2],大部分帕金森患者易跌倒,其中约30%患者发生多次跌倒,对日常生活有一定影响。帕金森主要治疗方式为药物治疗,但无法改善平衡能力。研究证明[3],康复训练一定程度能提高平衡功能,常规训练可提高协调能力与稳定性,增强平衡功能;但由于趣味性较低,训练动作重复单一,任务导向性与反馈性不足等原因,改善效果不佳。随着计算机技术发展,体感交互技术训练可以模拟更丰富的训练环境,将训练与娱乐集为一体。体感交互技术可实现肢体与装置、虚拟环境直接互动,无需复杂控制设备即可沉浸于虚拟环境中与数字设备的互动,可用于改善平衡与步行能力[4-5]。目前国内有关体感交互技术对帕金森患者的影响尚无研究。为此,本研究探究体感交互技术训练对帕金森患者平衡功能、足底压力与跌倒发生率的影响,旨在分析体感交互技术在帕金森辅助治疗中的价值。报道如下。
1 资料与方法
1.1 临床资料选取2020年2月-2022年4月三二〇一医院收治的115例帕金森患者。纳入标准:符合《帕金森病基层诊疗指南(2019年)》[6]的诊断标准;Hoehn-Yahr分级II~III级;患者均为右利手,且知情同意。排除标准:痴呆或其它病因导致失智症患者;严重心理疾病或伴精神症状患者;并发其他严重疾病患者;小脑损伤、前庭受损等引起平衡问题患者;肝肾功能不全患者;继发性帕金森患者;精神疾病患者。本研究经过医院伦理委员会批准(编号:院伦理审(2022)016号),研究符合世界医学会制定的《赫尔辛基宣言》要求。
将入选的患者按不同训练方案分为常规组与体感交互组:常规组共56例,男32例,女24例;年龄为42~72岁,平均(56.78±7.35)岁;病程为1~12年,平均(6.58±2.74)年;Hoehn-Yahr分级:II级31例、III级25例。体感交互组共59例,男33例,女26例;年龄为41~72岁,平均(56.68±7.37)岁;病程为2~12年,平均(6.49±2.74)年;Hoehn-Yahr分级:II级35例、III级24例。两组一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法两组均进行常规药物治疗。对照组给予传统平衡训练,治疗师借助平衡垫等工具对患者开展支撑面治疗,持续通过语音提示等指导运动感知,进行重心与姿势转移等训练。每日两次,每次半小时。研究组基于传统训练,并辅助体感交互技术,通过该技术中游戏项目行平衡、上肢功能、下肢力量训练。训练前评估患者功能现状,选择训练模块与程序,根据患者自身情况选择不同难度项目,指导患者移动身体以控制游戏。具体方法:设置训练程序,选择虚拟游戏。①躯干控制:辅助患者坐在椅子上,动作选择手臂交替前屈、交替外展与前屈、伴躯干转体、手臂外展伴躯干转体、背部平衡;评估机体功能,必要时加上站位。②平衡训练:辅助患者静止站立,根据训练前的评估结果,指导患者躯干重心向前后左右方向移动,每次做两组,每组做10次;选择动态平衡模块,双脚前后左右方向挪动重心,每次两组,每组做10次。③上肢功能训练:对上肢功能分期在1~4期患者选择侧肩关节前屈、后伸、内收、外展等动作,或选取鸡蛋等改善肩关节活动范围游戏;选择擦桌子等改善肘腕、前臂关节功能的游戏,每次训练半小时,每周训练5次。④下肢力量训练:选下蹲、坐站转移动作,每次两组,每组做10次;进一步选择髋关节伸展、外展、屈膝、侧跨步、下蹲动作。训练中患者出现头晕不适感则立即停止,于医护人员辅助下休息。每日训练1次,每次半小时[7]。
1.3 观察指标
1.3.1 平衡功能Berg平衡量表(Berg Balance Scale,BBS)[8]评估患者身体平衡功能,量表共包括14个项目,每项计分0~4分,总分56分,分数越高表示平衡状态越好。
1.3.2 足底压力采用Gaitview足底压力测量仪(韩国alFOOTs公司)与其分析软件测试足底压力。①静态测量:患者放松5 min后光脚站于测量仪上,双脚站在有效测量区,双手下垂,平视前方,站稳后以自然姿势站10 s,获得静态时左右拇趾(1区)、2~5趾(2区)、第1跖骨(3区)、2~4跖骨(4区)、第5跖骨(5区)、足掌中(6区)、后跟内侧(7区)、后跟外侧(8区)静态压力平均值。②动态测量:患者放松且平视前方,以每日步行速度、姿势光脚于平板前方1 m走向平板,左脚踏于测量板有效区,后从对侧1 m处返回,右脚踏上;获得动态左右足底8区平均压力值[9]。
1.3.3 跌倒风险采用BioDex平衡测试系统的静态跌倒风险指数(static fall risk index,SFI)与动态跌倒风险指数(dynamic fall risk index,DFI)评估患者跌倒风险,SFI分数与跌倒风险呈正比,DFI则相反。
1.3.4 随访训练结束后对患者进行1个月随访,统计其跌倒次数。
1.4 统计学处理采用SPSS 20.0软件分析数据,符合正态分布的计量资料采用均数±标准差()表示,进行t检验;跌倒发生率用(%)表示,进行χ2检验,P<0.05有统计学意义。
2 结果
2.1 两组患者平衡功能比较训练前两组BBS评分无统计学意义(P>0.05);训练后体感交互组BBS评分高于常规组(P<0.05)。训练前后比较,常规组BBS评分无统计学意义(P>0.05),体感交互组BBS有所提升,具有统计学意义(P<0.05)。见表1。
表1 两组患者平衡功能比较(±s,分)

表1 两组患者平衡功能比较(±s,分)
组别常规组体感交互组t P例数5659 训 练前43.25 ±4.48 42.87 ±3.69 0.498 0.620 训 练后43.68 ±3.95 45.88 ±4.17 2.901 0.005 t 0.5394.152 P 0.591< 0.001
2.2 两组足底压力分布比较训练前两组静态、动态足底压力分布无统计学意义(P>0.05),两组静态站立时双脚压力由低到高排序为:2区<1区<3区<6区<5区<4区<7区<8区;行走时左足:2区<6区<1区<3区<5区<4区<7区<8区,右足:2区<6区<1区<3区<5区<7区<8区<4区。训练后两组站立时双足的3区压力上升,双足压力:2区<1区<6区<5区<3区<4区<7区<8区;行走时左足:2区<6区<1区<5区<3区<4区<7区<8区,右足压力分区未变。见表2、3。
表2 两组患者静态时足底压力分布(±s,kPAa)
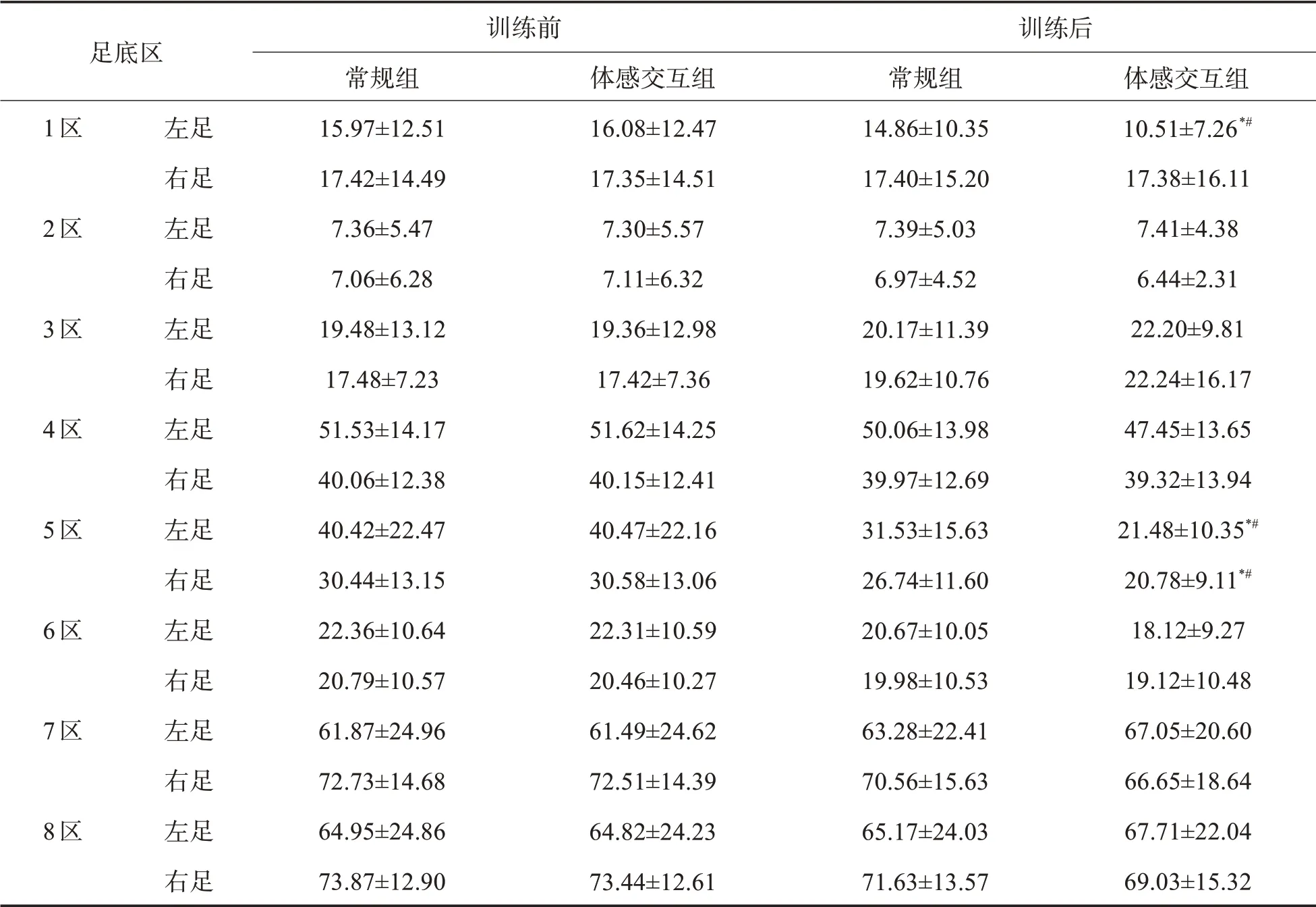
表2 两组患者静态时足底压力分布(±s,kPAa)
与同组训练前相比,*P<0.05;与常规组相比,#P<0.05
足底区1区 2区 3区 4区 5区 6区 7区 8区 左足右足左足右足左足右足左足右足左足右足左足右足左足右足左足右足训练前常规组15.97±12 .51 17.42±14 .49 7.36 ±5.47 7.06 ±6.28 19.48±13 .12 17.48 ±7.23 51.53±14 .17 40.06±12 .38 40.42±22 .47 30.44±13 .15 22.36±10 .64 20.79±10 .57 61.87±24 .96 72.73±14 .68 64.95±24 .86 73.87±12 .90体感交互组16.08±12 .47 17.35±14 .51 7.30 ±5.57 7.11 ±6.32 19.36±12 .98 17.42 ±7.36 51.62±14 .25 40.15±12 .41 40.47±22 .16 30.58±13 .06 22.31±10 .59 20.46±10 .27 61.49±24 .62 72.51±14 .39 64.82±24 .23 73.44±12 .61训练后常规组14.86±10 .35 17.40±15 .20 7.39 ±5.03 6.97 ±4.52 20.17±11 .39 19.62±10 .76 50.06±13 .98 39.97±12 .69 31.53±15 .63 26.74±11 .60 20.67±10 .05 19.98±10 .53 63.28±22 .41 70.56±15 .63 65.17±24 .03 71.63±13 .57体感交互组10.51 ±7.26*#17.38±16 .11 7.41 ±4.38 6.44 ±2.31 22.20 ±9.81 22.24±16 .17 47.45±13 .65 39.32±13 .94 21.48±10 .35*#20.78 ±9.11*#18.12 ±9.27 19.12±10 .48 67.05±20 .60 66.65±18 .64 67.71±22 .04 69.03±15 .32
表3 两组患者动态时足底压力分布(±s,kPAa)
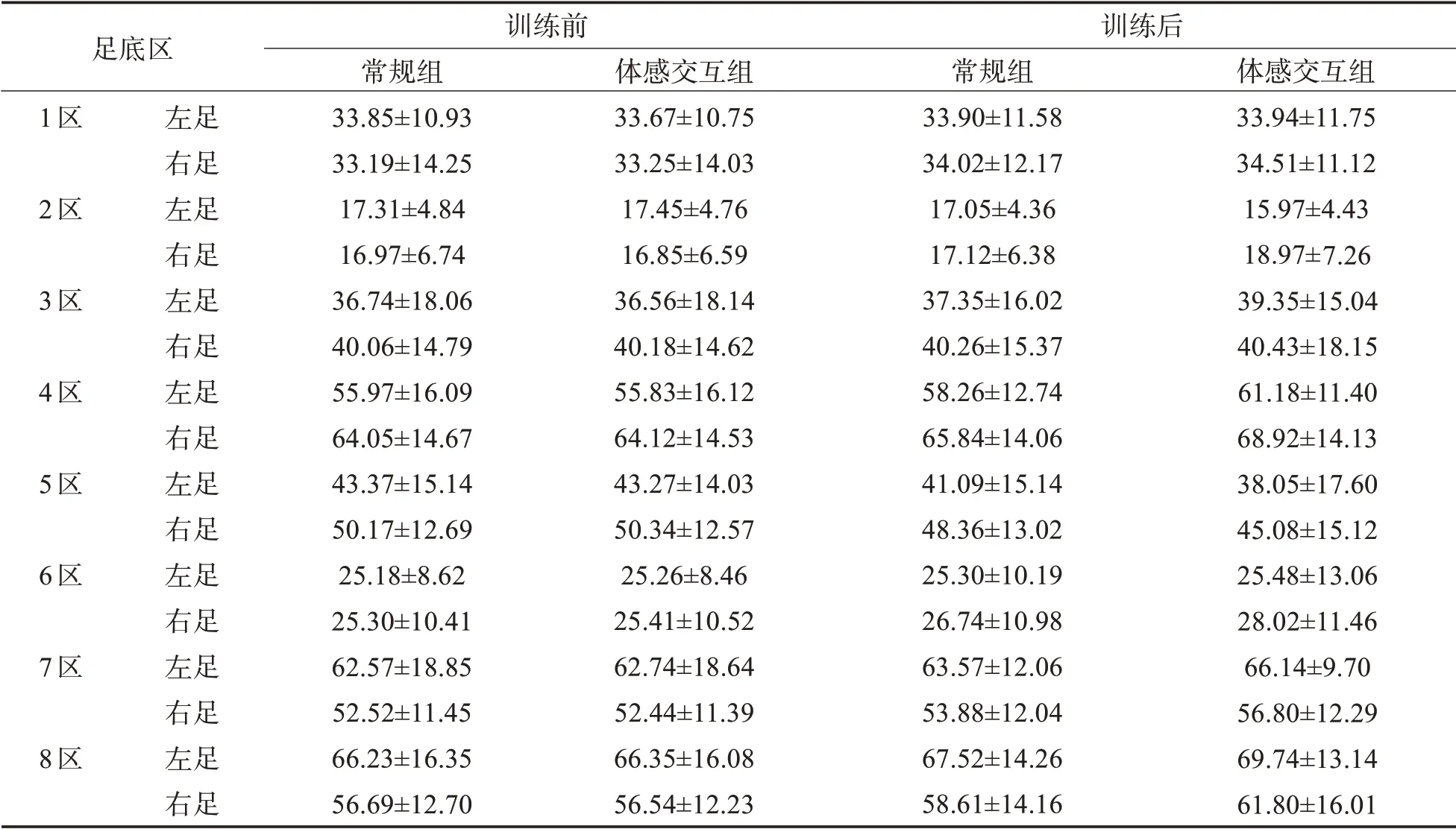
表3 两组患者动态时足底压力分布(±s,kPAa)
足底区1区 2区 3区 4区 5区 6区 7区 8区 左足右足左足右足左足右足左足右足左足右足左足右足左足右足左足右足训练前常规组33.85±10 .93 33.19±14 .25 17.31 ±4.84 16.97 ±6.74 36.74±18 .06 40.06±14 .79 55.97±16 .09 64.05±14 .67 43.37±15 .14 50.17±12 .69 25.18 ±8.62 25.30±10 .41 62.57±18 .85 52.52±11 .45 66.23±16 .35 56.69±12 .70体感交互组33.67±10 .75 33.25±14 .03 17.45 ±4.76 16.85 ±6.59 36.56±18 .14 40.18±14 .62 55.83±16 .12 64.12±14 .53 43.27±14 .03 50.34±12 .57 25.26 ±8.46 25.41±10 .52 62.74±18 .64 52.44±11 .39 66.35±16 .08 56.54±12 .23训练后常规组33.90±11 .58 34.02±12 .17 17.05 ±4.36 17.12 ±6.38 37.35±16 .02 40.26±15 .37 58.26±12 .74 65.84±14 .06 41.09±15 .14 48.36±13 .02 25.30±10 .19 26.74±10 .98 63.57±12 .06 53.88±12 .04 67.52±14 .26 58.61±14 .16体感交互组33.94±11 .75 34.51±11 .12 15.97 ±4.43 18.97 ±7.26 39.35±15 .04 40.43±18 .15 61.18±11 .40 68.92±14 .13 38.05±17 .60 45.08±15 .12 25.48±13 .06 28.02±11 .46 66.14 ±9.70 56.80±12 .29 69.74±13 .14 61.80±16 .01

图1 两组患者静态时足底压力分布
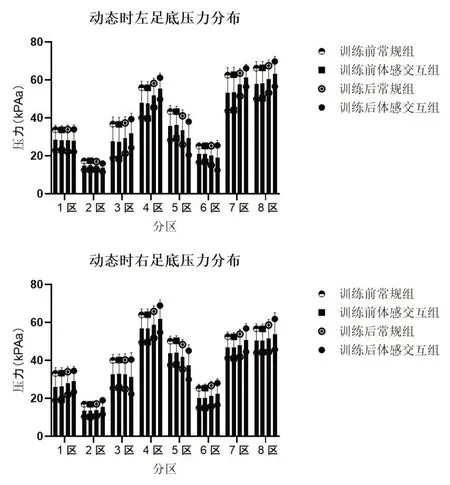
图2 两组患者动态时足底压力分布
2.3 两组患者跌倒风险比较训练前两组动、静态跌倒风险无统计学意义(P>0.05),训练后两组SFI评分上升,DFI评分下降,且体感交互组评分优于常规组(P<0.05)。见表4。
表4 两组跌倒风险比较(±s,分)
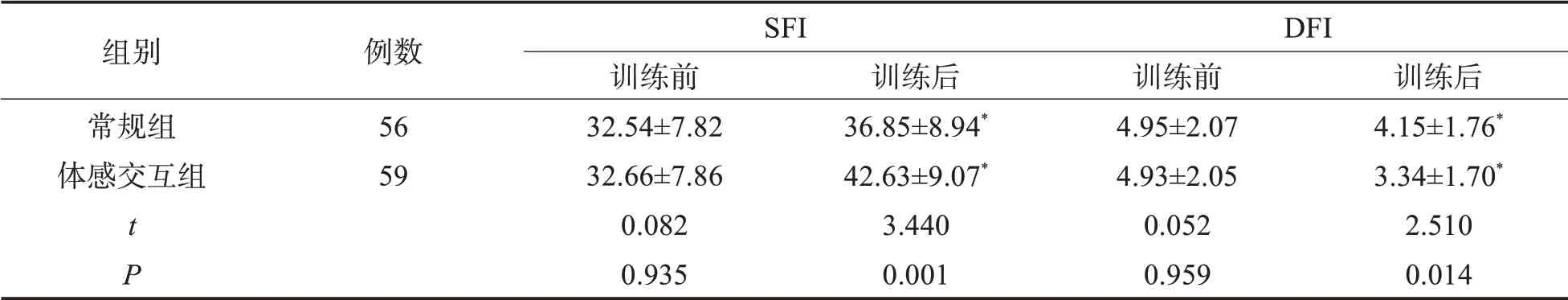
表4 两组跌倒风险比较(±s,分)
与同组训练前比较,*P<0.05
组别常规组体感交互组tP例数5659 S FI训练前32.54 ±7.82 32.66 ±7.86 0.082 0.935 训 练后36.85 ±8.94*42.63 ±9.07*3.4400.001 D FI训练前4.95 ±2.07 4.93 ±2.05 0.0520.959 训 练后4.15 ±1.76*3.34 ±1.70*2.510 0.014
2.4 两组患者跌倒发生率比较1个月随访期间,常规组发生11例跌倒,体感交互组发生2例,体感交互组跌倒发生率3.39%(2/59)低于常规组19.64%(11/56),差异有统计学意义(P<0.05)。
3 讨论
帕金森患者中枢系统对肢体调控能力下降,使患者姿势控制力减弱,表现动作迟缓、姿势障碍、静止性震颤和肌强直等[10-11]。姿势控制障碍随病情进行性发展,对机体平衡能力有严重影响。故帕金森治疗不仅要改善症状,还需重视其功能恢复[12]。临床强调药物与功能训练同时治疗,药物治疗能减轻并控制病情,功能训练可提高并恢复躯体功能,两者并用能减轻功能障碍,减少患者跌倒情况[13]。因此,康复训练为帕金森患者治疗中不可缺少的方式。
平衡功能为维持正常姿势、确保步行与正常生活的基础。平衡稳定性需认知功能参与,步行功能兼具平衡与执行运动能力,为机体重心变化过程[14]。体感互动训练能改善患者平衡能力,通过训练患者两侧肢体,控制其身体重心移动,且患者在游戏中可以随着身体左右运动控制姿势。该技术基于以往体感互动技术,综合躯干控制、平衡训练、上肢功能、下肢力量等训练,从个体、任务、环境等多方面调控,借助虚拟环境提高趣味性,通过反馈维持患者训练兴趣[15]。本研究显示,训练后体感交互组BBS评分高于常规组(P<0.05),提示体感交互技术对患者平衡功能提升有促进作用。分析原因为体感交互技术具有游戏与互动性,能给患者带来训练动力和乐趣,使其下意识延长锻炼时间,提高依从性。此外该技术能够针对帕金森患者设计适当难度,训练躯干、重心移动、肢体功能,加上患者能通过屏幕观察虚拟影像获得自身动作、视觉反馈,提高姿势与身体的信息整合,因此平衡功能可以得到较好的恢复[16-17]。帕金森患者存在认知障碍,日常康复训练无法使其明确自身障碍,反复纠正动作也不能内化,效果较差。分析足底压力通过图示让患者直接了解站立时重心漂移与步行中重心前倾,让其看看清步行中录像与压力测试图,更直观了解问题所在,后针对性行平衡与步态训练,有助于根据自身情况制定针对性康复方案,提高治疗效率[18]。本研究结果显示,训练前,两组帕金森患者静态站立时双脚压力由低到高排序为:2区<1区<3区<6区<5区<4区<7区<8区,行走时左足:2区<6区<1区<3区<5区<4区<7区<8区,右足:2区<6区<1区<3区<5区<7区<8区<4区,这与曾艳等人的研究结果一致[9]。帕金森患者平衡功能下降,双脚5区压力较高,5、6区压力高于3区,其重心向两侧分散,需双脚第5跖骨调整以稳定重心[19]。此外,帕金森患者行走过程中全或前脚掌先着地,重心前倾导致慌张步态[20]。故针对性康复训练过程需调整患者重心,防止其重心不稳,有助于促进行走过程中控制重心,改善运动能力。此外,提高帕金森患者平衡功能可促进其足底压力正常分布,并改善控制重心情况,后继续训练步态取得良好疗效。本研究结果显示,训练后两组站立时双足的3区压力上升,双足压力:2区<1区<6区<5区<3区<4区<7区<8区;行 走时 左足:2区<6区<1区<5区<3区<4区<7区<8区,右足压力分区未变,说明两组训练后,帕金森患者平衡功能得以改善,可以更好地控制身体重心,促进其足底压力的正常分布。
足底压力通过静态与动态检测软件反映患者步态异常,以图显示让其明确站立时重心漂移与行走时重心前倾,有助于实施针对性康复训练,行平衡与步态训练,患者更明确地掌握训练方式与目的,在日常生活中能够及时调整身体重心和平衡,促进康复,减少患者跌倒。本研究结果显示,相对于常规组,体感交互组SFI评分上升,DFI评分下降,且跌倒发生率更低,说明经过体感交互技术训练辅助治疗能有效提高患者平衡能力以减少跌倒风险与次数,与沈斌[21]等人研究结果类似,体感交互技术提高帕金森患者平衡功能训练效果比常规训练更好。
综上所述,体感交互技术训练能有效改善帕金森患者平衡功能,调整站立、行走时的足底压力分布,降低其跌倒风险以降低跌倒发生率,对提高患者生活质量具有重要价值,可作为帕金森康复训练的主要方案。

