3D打印技术辅助手术治疗Schazker Ⅴ、Ⅵ型胫骨平台骨折的初步应用
张峰 李玮 宋远征 张率功 林峰 沈冰 王树方
济宁医学院附属滕州市中心人民医院创伤一科,滕州 277599
由于胫骨平台位于关节内,周围有广泛的软组织包裹,该区域的骨折治疗非常困难,尤其是移位的胫骨平台双髁骨折通常会影响膝关节的对齐、稳定性和活动[1-3]。目前,主要通过二维和三维计算机断层扫描(CT)图像与普通X线结合识别主要的骨折块及彼此的空间关系。然而,由于这些图像是在屏幕上查看的,因此外科医生对骨折的物理结构的了解有限,选择最佳的手术方案相对困难。固定的稳定性和术后早期关节活动对于患者康复至关重要,是关节内骨折复位固定的主要目标,即使是最有经验的骨科医生,高能量损伤的复杂的胫骨平台骨折仍然是一个挑战[4-5]。Schazker V、VI型胫骨平台骨折常伴有关节面的塌陷和骨折块的相互咬合,对于骨折特征的认识和理解有助于骨科医生更好的了解损伤机制,规划最佳手术程序来处理这些骨折。3D 打印模型可以让骨科医生更直观的观察骨折形态和塌陷程度,为内固定手术设计更准确的手术入路和复位方法,减少软组织剥离和伤口并发症。本研究于2020 年1月至2021年1月采用3D打印技术辅助手术与传统手术技术对Schazker V、VI型胫骨平台骨折的30例患者进行治疗,并评估了3D 打印技术辅助手术在Schazker V、VI 型胫骨平台骨折的临床价值。
资料与方法
1、一般资料
选择2020年1月至2021年1月入住滕州市中心人民医院的30例Schazker V、VI型胫骨平台骨折患者并随机分组,男13例,女17例。按照随机数字表法将患者随机分为观察组(3D 打印技术辅助手术治疗)和对照组(传统手术治疗)。观察组 15 例,其中男 6 例,女 9 例,年龄为 23~79(53.40±17.82)岁。损伤机制:高处跌落7 例,摔伤3 例,交通意外5 例;损伤侧别:左 10 例,右 5 例;骨折类别:Schatzker V 型9 例,Schatzker VI 型 6 例。对照组 15 例,其中男 7 例,女8 例,年龄43~77(60.40±10.76)岁。损伤机制:高处跌落5 例,摔伤 5 例,交通意外 5 例;损伤侧别:左 8 例,右 7 例;骨折类别:V 型 10 例,VI 型 5 例。纳入标准:诊断为胫骨平台性骨折且Schatzker 分型为V 型和VI 型。排除标准:严重软组织损伤、多发性骨折、开放性骨折、膝关节陈旧性骨折或先天畸形、年龄<18周岁。所有研究对象及亲属均知情同意并签署知情同意书。
本研究经滕州市中心人民医院医学伦理委员会审批通过(2020-伦理审查-06)。
2、研究方法
所有患者术前都进行了X 线(前后位、侧位)和CT(矢状、冠状、轴向和3D 重建图像)检查,必要时进行磁共振成像(MRI)检查。除了消肿和减轻疼痛外,术前管理还扩展到跟骨牵引,使骨折接近轴向对齐。观察组术前从CT 中获取的原始数据(切片厚度1 mm)保存为医学数字成像和通信(digital imaging and communications in medicine,DICOM)格式,并导入Mimics Medical 20.0软件进行3D 重建和编辑。通过该软件重建了3D 数字胫骨平台骨折模型,将数据存储为“stl”文件输入3D 打印机,按患者真实尺寸打印实物模型,在3D 模型上再次明确骨折的类型,模拟骨折的复位固定顺序,找好解剖复位标志,明确手术切口选择的具体位置,如何以更小的创伤切口达到满意的复位要求。在体外即设计好最佳方法复位塌陷的骨折,克氏针临时固定后塑形钛板,选择合适钛板,并且测量好所需的螺钉长度及方向,钛板塑形及螺钉长度选择好后消毒备用。对照组术前评估通过 X 线、CT 和 MRI 等进行的,未采用 3D 打印技术辅助。
3、术后管理
所有患者均在术后第1 天复查X 线(前后位、侧位),伤口放置引流管不超过48 h,常规给予低分子量肝素抗凝,术后3 d待患肢疼痛、肿胀减轻后给予患者CPM机持续被动康复锻炼,并且遵从疼痛可耐受的原则给予患者持续锻炼并逐渐增加活动度及次数。术后12~14 d给予刀口拆线。术后6周指导患者在双拐辅助下适当下地负重,复查X线片确认骨折完全愈合后开始完全负重活动。
4、主要观察指标
评估围手术期参数包括手术时间、失血量、术中透视次数、术中更换螺钉次数、骨折复位时间。临床结果包括基于Rasmussen 评分系统的骨折复位质量评价和基于美国特种外科医院(HSS,Hospital for Special Surgery)评分系统的膝关节功能评价[6-7]。此外,还记录了住院时间、住院费用。记录了术后并发症包括感染、膝关节不稳定、外伤性膝关节炎、膝关节僵硬、螺钉松动和静脉血栓栓塞。
5、统计学方法
所有数据分析均使用SPSS 17.0 版统计软件进行,符合正态分布的计量资料用()表示,组间比较采用独立样本t检验。 计数资料采用Fisher 确切概率法或Free-man-Halton 检验,等级分类资料采用两独立样本秩和检验,P<0.05为差异有统计学意义。
结 果
1、两组患者一般资料比较
两组患者的性别、年龄、受伤侧别、损伤机制、骨折类别比较,差异均无统计学意义(均P>0.05),有可比性,见表1。
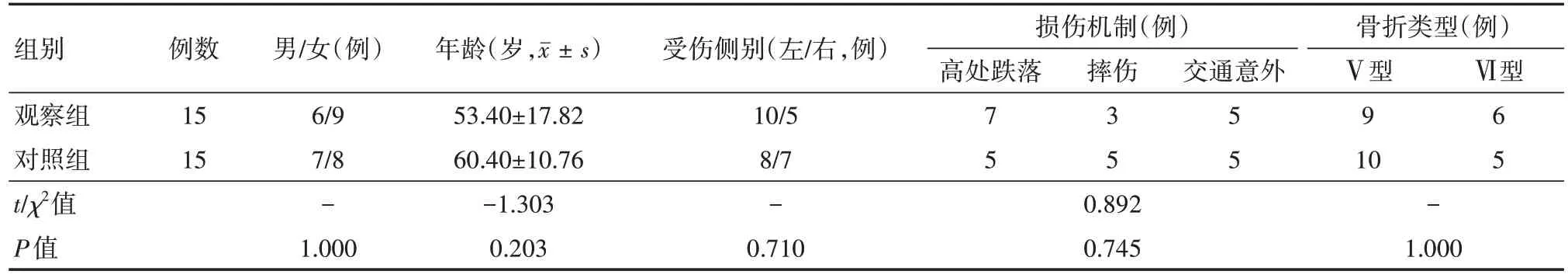
表1 两组SchazkerV、VI型胫骨平台骨折患者术前一般资料比较
2、两组患者围手术期参数比较
观察组患者在手术时间、失血量、术中透视次数、术中更换螺钉次数、骨折复位时间均小于对照组,差异均有统计学意义(均P<0.05),见表2。
表2 两组SchazkerV、VI型胫骨平台骨折患者围手术期参数比较()
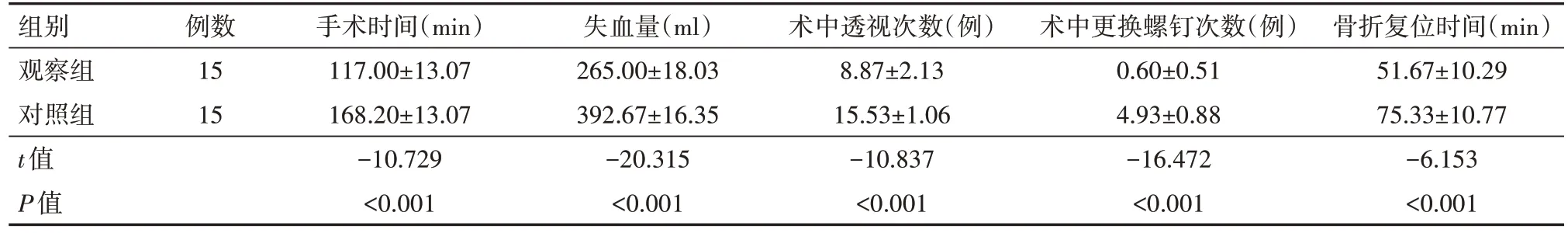
表2 两组SchazkerV、VI型胫骨平台骨折患者围手术期参数比较()
注:观察组患者采用3D打印技术辅助手术,对照组采用传统手术
组别观察组对照组t值P值骨折复位时间(min)51.67±10.29 75.33±10.77-6.153<0.001例数15 15手术时间(min)117.00±13.07 168.20±13.07-10.729<0.001失血量(ml)265.00±18.03 392.67±16.35-20.315<0.001术中透视次数(例)8.87±2.13 15.53±1.06-10.837<0.001术中更换螺钉次数(例)0.60±0.51 4.93±0.88-16.472<0.001
3、两组患者临床效果比较
两组患者住院时间、住院费用比较,差异均无统计学意义(均P>0.05);所有患者均获得随访,随访时间6~18 个月,平均11.8 个月。随访过程中,对照组出现1 例伤口浅表感染,给予患者伤口分泌物培养并给予抗生素静滴、加强换药,刀口顺利愈合,3 例创伤性关节炎,1 例出现下肢深静脉血栓,1 例出现肌肉静脉丛血栓,1 例膝关节僵硬;观察组1例出现异位骨化。观察组术后并发症发生率小于对照组,差异有统计学意义(P<0.05);观察组患者术后第1天X线片复位质量Rasmussen 评分和末次随访时膝关节HSS 评分均优于对照组,差异均有统计学意义(均P<0.05)。见表3。
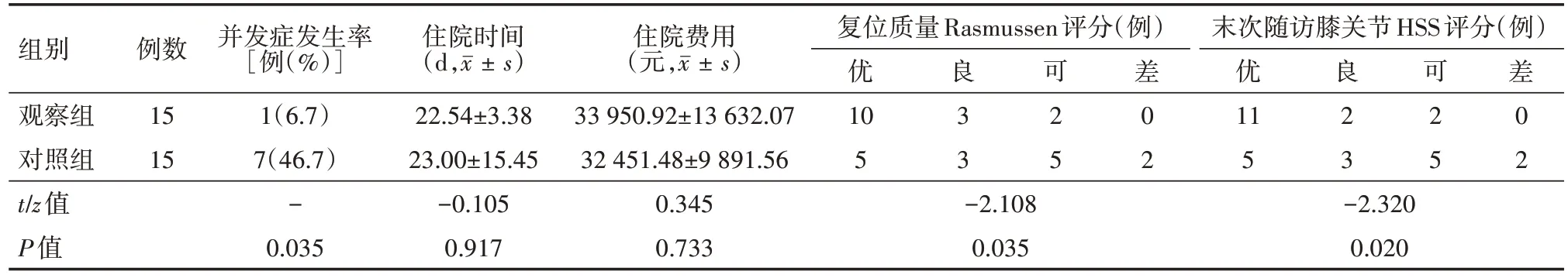
表3 两组SchazkerV、VI型胫骨平台骨折患者临床效果比较
讨 论
恢复复杂胫骨平台骨折关节面的平整性和生物力学上的稳定性,对于预防创伤性关节炎非常重要,一般需要手术治疗[8-9]。为了获得良好的影像学和功能结果,解剖复位和充分稳定的内固定是关键。术前对骨折特征的识别和理解有利于创伤骨科医生选择最佳手术程序[10]。过去我们主要依靠术前的X 线片、CT、MRI等检查进行骨折的分型以及手术方案的设计,由于三维影像是在二维影像的基础上计算机技术合成的图像,并且影像学也存在静态化、平面化的特点,提供的图像无法完全满足临床需求,医生更多的是依靠经验在大脑中形成三维影像进行术前方案的设计[11]。
3D 打印技术基于数字建模,使用粘合剂通过分层扫描、逐层累加打印的方式来重建物体,已在医学领域迅速发展并应用于骨科[12-16]。通过3D 打印机快速、精确构建完整的1∶1 比例的个体化骨折模型,可以很好的还原骨折的具体情况,通过测量骨折来定义不同Schatzker 类型的形态特征线角度与凹陷深度,并绘制出凹陷区域,还可以提供术前计划和术中指导,包括最佳切入点、轨迹、螺钉长度、安全区、胫骨平台结构在内部的解剖变异性,明确术中可能出现的情况,以及术中的操作重点和难点。在3D 打印实物模型上进行体外模拟外科操作,沿着标记的骨折线切割后,使用工艺刀将每个骨折碎片分离,同时明确骨折块的最佳复位顺序。Schatzker VI 型骨折凹陷的解剖复位很困难,因为它们更常位于胫骨平台的中心和后外侧。使用1∶1 模拟模型可以在术前对关节面进行虚拟修复,并评估植骨量及是否需要腓骨截骨。植入物可以根据3D 打印的个体化胫骨平台骨折模型进行预塑性,并且可以在术前确定钢板的位置、长度、形状和螺钉的长度,这都降低了植入物相关并发症的风险[17]。
在过去几年中,3D 打印模型的使用有所增加,对技术和经验不足的外科医生的培训产生了积极影响[18-19]。有经验的外科医生可能不需要3D 模型,特别是在简单骨折的情况下。但是,它们对于熟悉新的植入物或程序仍然很有用。越来越多的证据显示,基于患者影像数据(CT 或MRI)的3D打印技术具有强大的定制功能,改进了解剖结构的可视化,提高了干预的准确性,并增强了医生之间以及与患者之间的沟通[20]。我们发现使用真实尺寸3D 模型的手术时间、术中透视次数、骨折复位时间都显著减少,同时也减少了因测量误差原因引起更换螺钉的次数,这与马腾等[21]、Lou 等[22]的研究结果相似。此外,术后CT 证实骨折复位和植入物位置是合适的。本研究通过对术后第1 天胫骨平台骨折的复位质量以及在末次随访时膝关节功能进行评估发现,观察组优于对照组,我们分析认为术前在3D 打印模型上模拟复位,明确解剖复位标志,可更好的复位关节面的平整及下肢的力线,避免因调整钢板位置反复钻空导致的骨量丢失。同时术前塑形钢板达到与骨面的良好匹配,使得钢板放置的位置与螺钉的方向合理化,因而提高了手术效果、减少了术中失血量,具有更好的预后。虽然3D 打印模型存在一定的制作时间和经济成本,但是我们发现两组患者总体的住院时间和费用差异不明显,我们考虑很多复杂胫骨平台在术前等待软组织条件的同时也为3D 打印赢得了时间,3D打印技术良好的预后降低了额外的医疗费用这也在一定程度上抵消了3D打印的经济成本。
本研究还存在一定的局限性:首先,我们的3D 骨骼模型没有考虑软组织,我们认为这也是3D 打印技术发展的方向,重点应该放在进一步模仿皮肤、肌肉、肌腱、韧带等软组织的纹理以及皮质骨和松质骨上,让初学者在3D 模型上进行模拟手术。此外,本研究样本量较小,仍需要更多的随机对照试验和更长的随访时间,以确定3D 打印技术的临床结果。最后,由于从CT 扫描到制作完成骨折的3D 实体模型需要几天时间,因此该技术无法用于紧急情况。

