经鼻空肠置管行早期肠内营养与肠外静脉营养对急性胰腺炎患儿恢复情况的影响
孙月榴
苏州大学附属儿童医院临床营养科 (江苏 苏州 215021)
急性胰腺炎(acute pancreatitis,AP)由胰腺自身消化道引起,患者以蛋白质分解、糖原异生为典型特征,易造成营养储备耗竭、防御免疫力降低,增加感染发生风险[1]。目前AP治疗方式包括禁食、药物治疗及营养支持等,但长期禁食会加重肠道屏障破坏,引起细菌移位,促进炎性细胞因子大量释放,导致病情持续性加重,威胁患者生命安全[2]。因此,临床亟需选取有效方式治疗AP。早期合理营养支持能够控制病情进展,使患者顺利渡过急性期,并能够维护重要脏器功能,利于改善机体状况[3]。目前临床多采用经鼻空肠置管行早期肠内营养及肠外静脉营养治疗AP,但对两组联合应用报道较少,基于此,本研究在AP患儿中采用经鼻空肠置管行早期肠内营养联合肠外静脉营养支持,分析其对患儿恢复情况的影响。现报道如下。
1 资料与方法
1.1 一般资料选择2016年7月至2021年6月苏州大学附属儿童医院收治的AP患者52例,按照营养方式分为对照组30例和观察组22例。对照组男17例,女13例;年龄4~12岁,平均年龄(8.11±0.23)岁。观察组男14例,女8例;年龄3~12岁,平均年龄(8.14±0.25)岁。比较两组一般资料,差异无统计学意义(P>0.05),有可比性。
纳入标准:参照《急性胰腺炎诊治指南(2014)》[4]中相关诊断标准;伴有腹痛、腹胀、恶心、呕吐等症状;均经鼻空肠置管或静脉营养;患儿家属知情且签署同意书。排除标准:伴有认知沟通障碍,无法依从本研究;严重胃肠道器质性疾病;对肠内营养与肠外静脉营养不耐受。
1.2 方法对照组给予肠外营养,经外周或中心静脉输入混合中长链脂肪乳、水溶性及脂溶性维生素、小儿复方氨基酸、多种微量元素及葡萄糖等的“全合一”营养液,热氮比100~150:1,将氨基酸、脂肪、碳水化合物、电解质、微量元素、维生素、钙、磷、镁等按患儿所需及配制要求加入肠外营养袋,经静脉匀速输入至患儿可经口进食,治疗时间为3周。观察组在此基础上给予经鼻空肠置管行早期肠内营养,选取材料为螺旋形鼻空肠管[纽迪希亚制药(无锡)有限公司,型号:CH10-14,苏械注准20192140352]、生理盐水、注射器及胃镜等。置管有盲插与胃镜辅助二种。盲插具体方式:经鼻置管,长度以患儿鼻—耳—剑突下—脐的距离再加5~10cm,腹部X线确定位置。胃镜辅助置管具体方式:医护人员引导患儿取左侧卧位,经口将胃镜插入,检查胃部情况,后使用生理盐水对导管前端进行润滑,经鼻腔插入胃腔。将异物钳经胃镜通道插入并伸出镜端,夹住导管前端,使导管与内镜通过幽门并达十二指肠上段,固定异物钳夹住导管位置,将胃镜缓慢退出至胃腔并松开异物钳,使其脱离导管,退回胃腔。反复操作至胃镜明确导管在患儿胃内无盘曲现象即可退出胃镜,后将生理盐水注入导管,取下导丝,于体外进行固定。置管1d后根据患儿年龄缓慢滴入10~20mL/kg生理盐水或10%糖水,若无不适反应可连续输注小佰太能全营养配方,初始滴注0.5~1mL/(kg·h),缓慢加量,最多增加10~20mL/kg/d,滴注时间逐渐延长至20h/d,至其达热卡全量。持续性监测患儿腹部及胃肠道情况,检测血常规、血淀粉酶等,1次/3d,恢复正常后可进食少量米汤。置管时间为3周。
1.3 观察指标(1)血清蛋白水平:治疗前、治疗后抽取患儿3 m L 静脉血,离心分离血清,通过免疫比浊法检测血清白蛋白、前白蛋白水平。(2)血脂肪酶、血淀粉酶及C反应蛋白(C-reactive protein,CRP)恢复时间:记录并比较两组治疗过程中血脂肪酶、血淀粉酶及CRP恢复时间。(3)病情严重程度:治疗前、治疗后采用急性生理及慢性健康评分量表(the acute physiology and chronic health evaluationⅡ,APACHE-Ⅱ)[5]评估,包括急性生理学、年龄及慢性健康3个维度,总分为71分,高于15分为重症患者,低于15分为非重症患者,评分越高则患者病情越严重。
1.4 统计学方法采用SPSS 20.0软件分析数据,计数资料用百分比表示,采用χ2检验,计量资料以(±s)表示,采用t检验,P<0.05为差异有统计学意义。
2 结 果
2.1 两组血清蛋白水平比较治疗前,两组血清蛋白水平比较,差异无统计学意义(P>0.05);治疗后,观察组血清白蛋白、前白蛋白均高于对照组,差异有统计学意义(P<0.05),见表1。
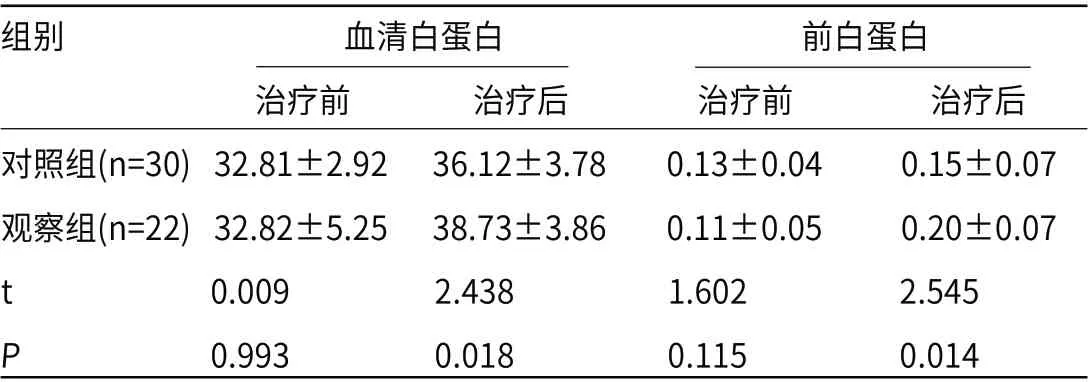
表1 两组血清蛋白水平对比(g/L)
2.2 两组血脂肪酶、血淀粉酶及CRP恢复时间比较观察组血脂肪酶、血淀粉酶及CRP恢复时间均短于对照组,差异有统计学意义(P<0.05),见表2。
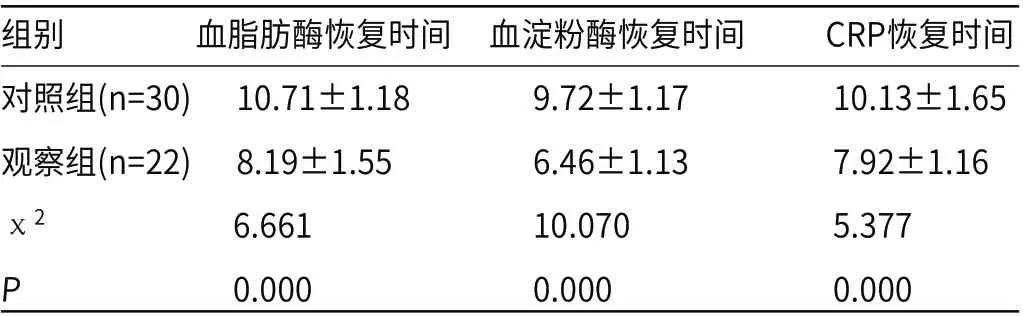
表2 两组血脂肪酶、血淀粉酶及CRP恢复时间对比(d)
2.3 两组病情严重程度比较治疗前,两组APACHE-Ⅱ评分比较,差异无统计学意义(P>0.05);治疗后,两组APACHE-Ⅱ评分低于治疗前,且观察组低于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组病情严重程度比较(分)
3 讨 论
AP会释放炎性介质,损害患儿肠道屏障功能,进而引起细菌移位,加重感染症状,长期易形成恶性循环,导致病情持续性加重。因此,临床治疗AP需以维护肠道屏障功能为主、及时去除病因[6]。营养支持虽无法改变患儿病变发展过程,但可支持其渡过危险期,现已在临床广泛应用。
血清蛋白为临床评估患者营养状况的常用指标,前白蛋白半衰期仅为2.5d,能够反映急性期阶段蛋白质变化[7]。本研究结果显示,观察组治疗后血清白蛋白、前白蛋白水平均高于对照组,血脂肪酶、血淀粉酶及CRP恢复时间均短于对照组,APACHE-Ⅱ评分低于对照组,表明经鼻空肠置管行早期肠内营养与肠外静脉营养治疗AP患儿效果确切,能够提高血清蛋白水平,缩短血脂肪酶、血淀粉酶及CRP恢复时间,促进病情改善。肠外营养从静脉内供给营养,能够保证患儿在无法正常进食的情况下仍可维持营养状况,增加体重,促进生长、发育,但长期肠外营养易造成肠道屏障功能受损,并会引发代谢紊乱,且对患儿外周静脉刺激较大,易增加疼痛感,导致依从性差[8]。经鼻空肠置管行早期肠内营养能够有效减少营养物质消耗,减轻机体分解代谢,利于改善血清蛋白水平,控制病情;同时可改善肠道循环,提高脏器内的血流量,增加结肠壁蛋白质、黏膜及全层厚度,进而降低肠道通透性,提高机体免疫力,减轻胰腺损伤[9]。肠内营养能够缓解患者急性应激反应,减轻肠道细菌移位,减少继发感染,且并发症可通过调整滴度、改变营养成分滴注比例减少,具有操作简单、经济实惠等优点,易于被患儿家属接受。单独肠外营养受添加时机成分不合理、剂量不足等因素影响,难以满足患儿营养需求,易引起营养不良,肠内营养能够提供患儿相对足够营养,与肠外静脉营养联合应用能够减少其所导致的胃肠功能障碍及肠道结构改变,进而提高患儿免疫功能,降低感染发生率[10]。
综上所述,经鼻空肠置管行早期肠内营养与肠外静脉营养治疗AP患儿能够有效避免单纯肠外营养治疗引起的胃肠功能障碍,提高血清蛋白水平,加快恢复进程。

