分析不同术式治疗滤过性手术滤过泡纤维化的青光眼患者的临床疗效
高泉财,邢业娇
沂水县人民医院眼科,山东临沂 276400
青光眼特点体现在视野缺损,该病有凹陷性视神经萎缩的情况,临床症状有进行性发展趋势,发展到后期时存在眼压大幅增高的问题,成为致盲的主要原因[1]。保守治疗很难阻碍青光眼的进展,经滤过性手术可达到较好效果,其中引流植入、小梁切除等手术方案使用频繁,可不断引流房水至球结膜间隙,此过程中能被毛细血管吸收,可减少房水造成的各项问题,以缓解青光眼症状。但滤过性手术仍存在较大风险,该手术存在纤维增生、瘢痕等情况,会影响到视力。滤过泡纤维化早期时症状轻微,针刺、按摩等即可达到较好效果,然而晚期时存在较为明显的纤维化情况,为减少纤维化对视力的影响,需再次进行手术治疗[2-3]。开放复通术使用频繁,该措施能剖开组织,并切除纤维化以及瘢痕的组织,此基础上滤过道能得到有效疏通。但该方案操作复杂,对滤过泡的创伤大,容易出现眼部感染。为提高滤泡纤维化治疗安全性,微创复通术得到使用,该方案能在微小创伤下完成巩膜瓣以及结膜的分离操作,同时辅以羊膜移植达到疏通滤过通路的效果,但其临床使用较少[4-5]。对此,选取2020年10月—2021年10月沂水县人民医院收治的82例青光眼患者为研究对象,各研究对象均存在滤过性手术滤过泡纤维化的情况,旨在分析不同手术的价值。现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的82例青光眼患者为研究对象,均存在滤过性手术滤过泡纤维化的情况,入院后以掷骰子结果分为开放组和微创组,每组41例。开放组:年龄33~68岁,平均(50.78±2.04)岁;初次手术中有20例小梁切除术,13例引流阀植入术,8例引流钉植入术;女15例,男26例;初次手术距今时间为3~14个月,平均(8.69±1.57)个月。微创组:年龄34~69岁,平均(51.32±2.27)岁;初次手术中有21例小梁切除术,14例引流阀植入术,6例引流钉植入术;女16例,男25例;初次手术距今时间为3~15个月,平均(9.03±1.82)个月。两组研究对象一般资料比较,差异无统计学意义(P>0.05),具有可比性。研究所选病例经过伦理委员会批准,患者知情同意研究。
1.2 纳入与排除标准
纳入标准:患者存在滤过性手术滤泡纤维化;保守治疗对眼压控制效果不佳,视力下降患者;患者符合微创及开放复通术适应证。排除标准:存在梗死性病变患者;存在肺结核、乙肝等传染性病变患者;有两次及以上眼部手术史者;视力完全丧失者;心衰者。
1.3 方法
微创组:微创复通术。①小梁切除致滤过泡纤维化者:此类患者手术期间需行奥布卡因(国药准字H20051411)麻醉,麻醉剂量为4 mg/mL,打开眼睑后,使用布比卡因(国药准字H43021018)+利多卡因(国药准字H32023273)的联合方案达到浸润麻醉的效果,剂量分别为75 mg/mL、20 g/L,在滤过泡附近做切口,经超声生物显微镜辅助完成粘连分离操作,准备干海绵片,分离完成且前房变浅后,吸干滤过泡位置存在的液体,后填塞海绵片,4 min后以生理盐水完成局部冲洗,在巩膜位置覆盖粘弹剂,在结膜位置放置羊膜,保持羊膜前端位置的精准度,撑开羊膜后行局部缝合即可。②引流钉植入致滤过泡纤维化者:根据引流钉平面,分离患者粘连的巩膜组织,保证分离彻底性,溢出大量房水后,置入羊膜并缝合。③引流阀植入滤过泡纤维化者:观察巩膜面以及滤过泡粘连情况,完成局部分离操作,在滤过泡位置置入羊膜并缝合。
开放组:开放复通术。①小梁切除致滤过泡纤维化者:麻醉方式和微创组相同,在球结膜位置做切口,观察巩膜、结膜等位置的粘连情况,行粘连分离操作,结膜瓣得到充分暴露后,清除瘢痕化的筋膜,房水溢出后放置棉片,前房变浅后填充粘弹剂,经刀片在巩膜瓣位置做切口,扩大巩膜瓣,置入羊膜并缝合。②引流钉植入致滤过泡纤维化者:保持和小梁切除相似的方式完成手术,在粘连组织分离时保持轻柔操作。③引流阀植入滤过泡纤维化者:在角膜缘后做12 mm左右的切口,分离粘连组织,切除伴生组织,房水溢出后经棉片进行清洁,放置羊膜并缝合。
羊膜制备方法如下:寻求体质健康无传染病的产妇,均行剖宫产分娩,得到各产妇的胎盘,经无菌冲洗操作,清洁胎盘位置的污渍,观察羊膜粘连情况,行钝性分离,获得羊膜后,准备青霉素、新霉素、链霉素等,各药物需在50、100、50 mg/mL的剂量下进行充分混合,在混合液中浸泡羊膜,时间控制在0.5 h,在硝酸纤维素滤纸上放置浸泡完成的羊膜并裁剪,固定后放置在甘油瓶中行无菌保存,并保持24 h/次的甘油瓶更换频率即可,羊膜需在30 d内使用,使用前需行生理盐水清洁操作。
1.4 观察指标
①对比手术前后两组视力、眼压。②比较两组并发症发生率,主要有眼压异常、结膜出血、黄斑水肿等。③满意度评估维度有眼压维持效果、视力改善效果、治疗安全性、眼部不适感等,单项100分,>80分即对青光眼治疗很满意,60~79分即对青光眼治疗较满意,0~59分即对青光眼治疗不满意。
1.5 统计方法
采用SPSS 24.0统计学软件处理数据,符合正态分布的计量资料以(±s)表示,进行t检验;计数资料以[n(%)]表示,进行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者视力、眼压情况比较
术前,两组视力、眼压对比,差异无统计学意义(P>0.05)。术后,两组视力、眼压优于术前,且微创组视力比开放组高,眼压比开放组低,差异有统计学意义(P<0.05)。见表1。
表1 两组患者视力、眼压情况比较(±s)
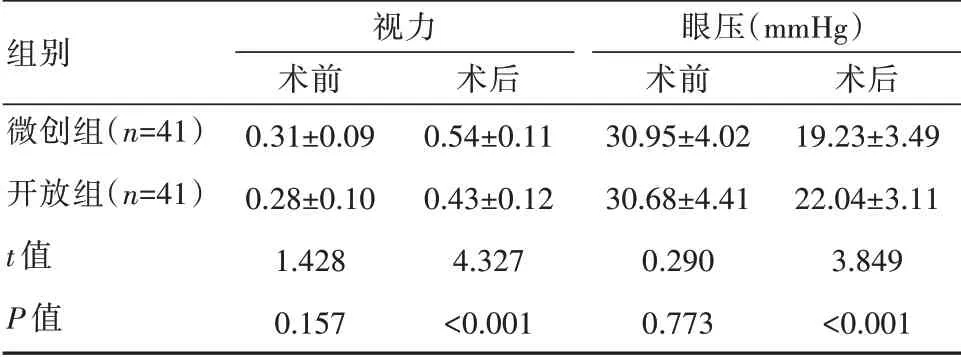
表1 两组患者视力、眼压情况比较(±s)
组别微创组(n=41)开放组(n=41)t值P值视力术前0.31±0.090.28±0.101.4280.157术后0.54±0.110.43±0.124.327<0.001眼压(mmHg)术前30.95±4.0230.68±4.410.2900.773术后19.23±3.4922.04±3.113.849<0.001
2.2 两组患者并发症发生率比较
微创组眼部并发症发生率(4.88%)比开放组(19.51%)低,差异有统计学意义(χ2=4.100,P=0.043)。见表2。

表2 两组患者并发症发生率比较
2.3 两组患者满意度比较
微创组对眼压维持效果的满意度为97.56%,对视力改善效果的满意度为95.12%,对治疗安全性的满意度为92.68%,对眼部不适感的满意度为97.56%,均比开放组高,差异有统计学意义(P<0.05)。见表3。

表3 两组患者满意度比较
3 讨论
青光眼造成的眼部损伤较明显,有较高致盲率,手术为当前青光眼的主要治疗措施,小梁切除术使用频繁,该手术属于滤过性手术,可在局部组织切除后完成房水的引流,以降低眼部压力,恢复巩膜、视网膜等功能,维持较好的视物能力[6]。但滤过性手术实施后对机体的损伤较明显,存在纤维增生、纤维瘢痕等情况,会影响到滤过通道的正常运转,若处理不及时,会丧失滤过泡功能,造成青光眼的反复发作,仍会出现失明。针对此类滤过泡纤维化事件,若能把握时机,仅需通过药物或针刺等治疗即能达到较好效果,但纤维化早期症状不典型,一般在晚期会造成眼部不适感,或出现明显的视物障碍,此时需行手术方能切除增生或瘢痕组织,以恢复滤过通道,维持良好的眼部功能[7-8]。开放复通术使用较多,此手术通过分离粘连的巩膜组织,并完成房水的引流操作,能有效疏通滤过道,恢复眼部的滤过功能,减轻视力损伤。但青光眼患者一旦出现滤过泡纤维化的情况,即会引起各类结膜问题,如充血、粘连、肥厚等,且粘连位置存在较多新生血管组织,在开放手术下难免会损伤到新生血管,造成出血、黄斑水肿等事件,且对术者技术有较高要求,推广受限[9-10]。
微创复通术近年得到重视,该术式能实时监测滤过道的通畅程度,也能掌握液性暗腔等发生情况,可调整纤维化组织的治疗措施,以彻底清除纤维化以及瘢痕化的组织,恢复眼压,提高眼部视力,减轻视物障碍。本研究中,微创组眼部并发症发生率(4.88%)比开放组(19.51%)低(P<0.05)。张宁[11]的研究中,A组并发症(0.00%)比B组(22.22%)低(P<0.05),即微创复通术有较高的安全性。分析发现,微创复通术会借助超声生物显微镜,提高眼部结构观察清晰度,能精准的掌握巩膜及其他眼部组织的粘连情况,且能保持精准操作,在保护附近新生血管的同时分离粘连组织,能预防出血,且能减少黄斑水肿事件,利于提升复通术的安全性[11-12]。微创复通术实施期间会使用羊膜进行覆盖操作,在羊膜作用下可改善局部环境,能加速上皮组织的恢复,减轻眼部及周围的炎症病变,也能在各新生血管再生过程中发挥阻碍作用,可有效减少瘢痕组织,恢复眼部视力,减轻眼部损伤。该手术仅需在滤过泡位置做较小的切口,就能减轻滤过泡以及其他组织的损伤,可缩短眼部功能的恢复时间,改善青光眼患者的预后[13-15]。
综上所述,微创复通术可减少眼部刺激,预防黄斑水肿等事件,有效改善视力。

