胃癌多器官转移患者列线图预测模型构建
王 婷 刘 传 黄冰露 禹 蓉 董卫国
胃癌是最常见的消化系统恶性肿瘤之一,在世界范围内其新发患者数和致死患者数均位于第5 位[1]。虽然近年来胃癌在筛查和治疗方面取得了一定的进展,但是多数胃癌患者初诊时仍已处于晚期[2]。 晚期患者极易发生远处转移,其中位生存时间仅6 个月,其中多器官转移患者生存率更低,预后更差[3]。因此,探究胃癌多器官转移患者的预后危险因素可帮助提高患者生存率、降低病死率,具有较高的临床意义。 列线图是一种基于多因素分析构建的预测患者发生临床事件概率的模型,该模型在预测肿瘤复发、转移及死亡等方面具有独特优势[4,5]。 但目前鲜有研究者构建胃癌多器官转移预后预测模型。 因此,本研究旨在利用美国国立癌症研究所登记注册的监测、流行病学和结果(The Surveilance, Epidemiology, and End Results, SEER)数据库中资料,探讨影响胃癌多器官转移患者预后的独立危险因素,并在此基础上建立此类患者的列线图预测模型,以帮助临床医生识别高风险患者,预测患者远期预后,进而为患者制定个体化治疗方案。
资料与方法
1.资料来源:本研究收集了SEER 数据库中2010 ~2018年胃癌多器官转移患者的临床病理及生存资料,这些资料通过SEER*Stat 8.3.9 软件下载获取。
2.纳入标准:①诊断年份为2010 ~2018年;②年龄>18 岁;③病理学或影像学明确伴有多器官转移(由于SEER 数据库只收录了肝脏、肺、骨和脑转移的相关信息,故本研究中多器官转移指肝脏、肺、骨和脑转移中2 个及以上器官转移);④单原发癌;⑤生存时间及生存状态明确;⑥因胃癌死亡而非其他原因死亡。
3.排除标准:①临床病理资料(年龄、种族、分化程度、T 分期、手术情况等)不完整;②多原发癌;③转移部位单一。
4.纳入分析的因素:纳入分析的研究因素包括年龄、性别、种族、原发部位、病理类型、检出淋巴结数目、转移情况、肿瘤直径、分化程度、T 分期、N 分期、原发灶手术、转移灶手术、生存时间、生存状态及死亡原因。 由于SEER 数据库自2015年起未提供相关放化疗信息,并且其分布与患者意愿相关,因此本研究未纳入患者放化疗信息。 本研究的终点事件为癌症特异性生存率(cancer-specific survival,CSS)。 CSS是指从患者诊断为胃癌到因胃癌死亡的一段时间。本研究的随访时间为107 个月。
5.统计学方法:应用X-tile 3.6.1、SPSS 26.0 和R 4.1.2 统计学软件对数据进行统计分析。 利用X-tile 软件分别获取年龄及肿瘤直径的最佳截断值。 采用χ2检验进行率的组间比较。 利用R 软件将患者随机分为训练组(70%)和验证组(30%)。 而后进行单因素COX比例回归模型分析,将单因素分析中P<0.05 的变量纳入多因素分析,获得影响胃癌多器官转移患者预后的独立危险因素,并根据Kaplan-Meier和Log-rank检验方法绘制出各主要变量的生存曲线。 最后,基于COX比例风险模型构建列线图,并通过计算一致性指数(concordance index, C-index)及绘制校准曲线评价预测模型的准确性。 以P<0.05 为差异有统计学意义。
结 果
1.研究人群的临床病理特征:本研究根据纳入和排除标准收集了2010 ~2018年胃癌多器官转移患者1342 例,入选病例按照7∶3的比例随机分组,其中训练组942 例,验证组400 例。 训练组和验证组患者的临床病理特征如表1 所示,两组患者在年龄、性别、种族、原发部位、病理类型、检出淋巴结数目、转移情况、肿瘤直径、分化程度、T 分期、N 分期、原发灶手术、转移灶手术方面比较,差异均无统计学意义(P均>0.05)。 由此可见,训练组和验证组的随机分组具有可比性。
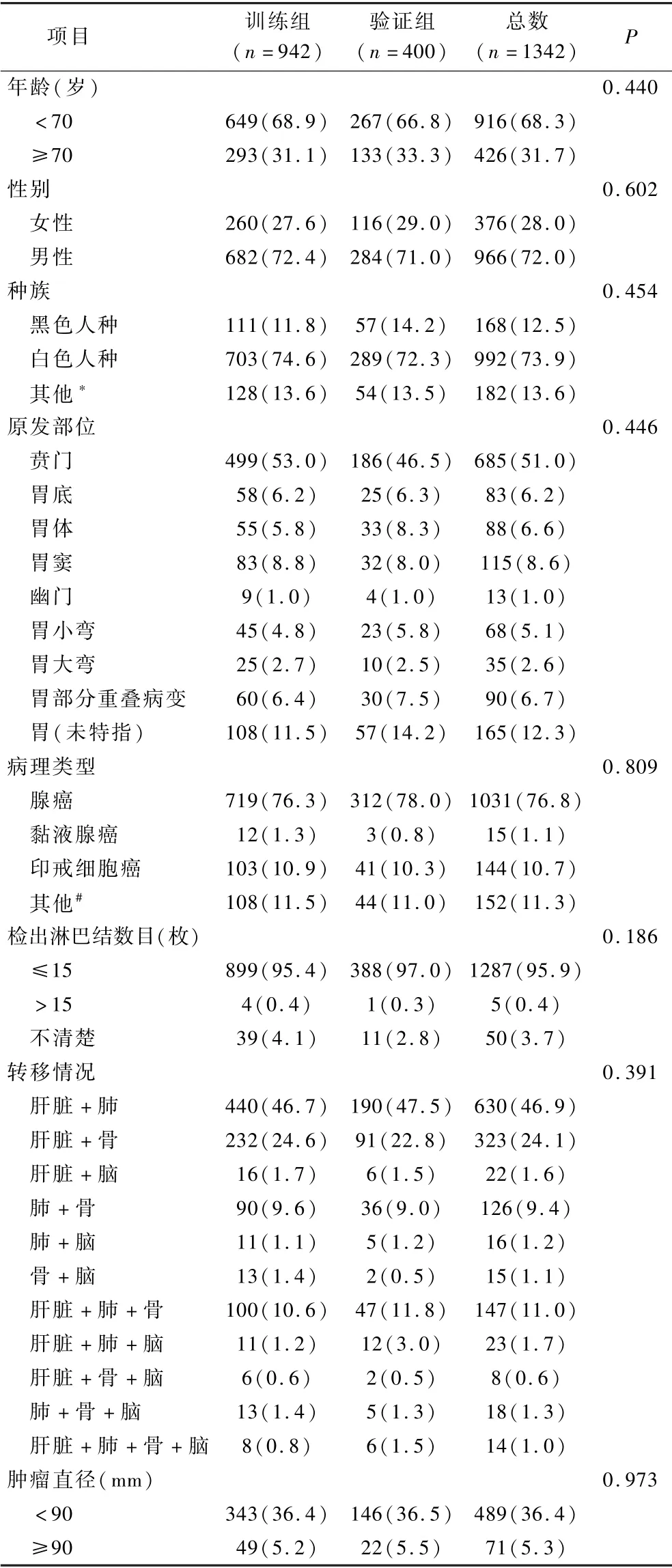
表1 训练组和验证组的临床病理特征[n(%)]

续表1
2.影响患者预后的危险因素:COX单因素分析胃癌多器官转移患者的生存情况,结果显示,年龄、种族、原发部位、转移情况、肿瘤直径、分化程度及转移灶手术是影响患者CSS 的危险因素(P<0.05,表2),并基于Kaplan-Meier和Log-rank检验方法,绘制各主要变量的生存曲线(图1)。 将单因素分析结果中差异有统计学意义的变量纳入COX多因素分析,结果表明年龄≥70 岁、肺+ 骨+ 脑、肿瘤直径≥90mm及分化程度为Ⅲ级或Ⅳ级为影响胃癌多器官转移患者CSS 的独立危险因素,而原发部位位于胃小弯、肝脏+ 骨、接受转移灶手术为影响患者CSS 的独立保护因素(P<0.05,表2)。

图1 胃癌多器官转移患者的生存曲线
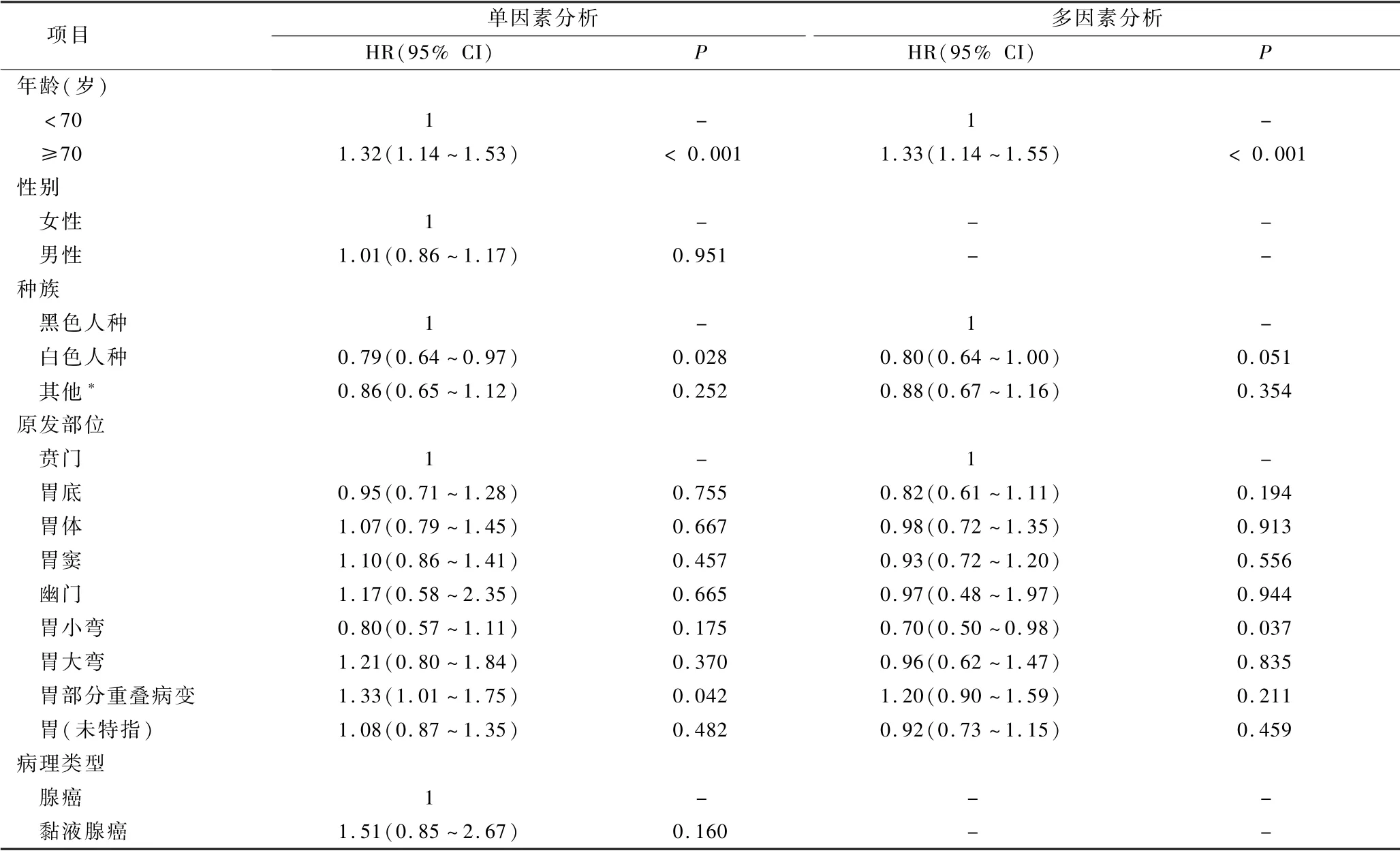
表2 胃癌多器官转移患者预后单因素和多因素分析
3.列线图预测模型的构建及验证:根据COX多因素分析筛选出年龄、原发部位、转移情况、肿瘤直径、分化程度及转移灶手术为胃癌多器官转移患者的6 个独立危险因素(图2),并进一步构建出预测患者预后的列线图模型(图3)。 在预测模型中,将各项预后因素评分相加得出总分,而总分对应的值可用于预测患者6 个月、12 个月和18 个月的CSS(表3)。 采用Bootstrap 法重复抽样1000 次验证列线图的建模效果,在训练组和验证组中列线图预测模型的C-index分别为0.604(95% CI:0.580 ~0.628) 和0.612(95% CI:0.577 ~0.647)。 另外,通过绘制训练组和验证组的校准图,发现校准预测曲线和理想曲线贴合良好,说明该模型具有较高的校准度(图4)。

表3 列线图中各预后因素的分值

图2 COX 等比例风险模型森林图
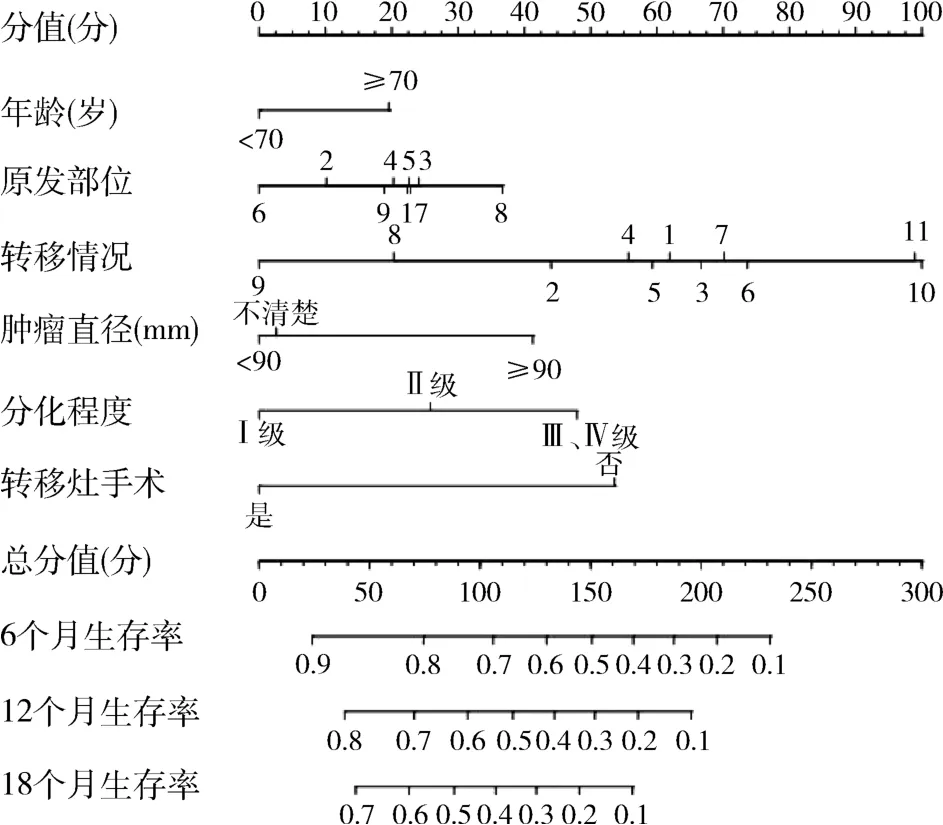
图3 胃癌多器官转移患者预后列线图模型
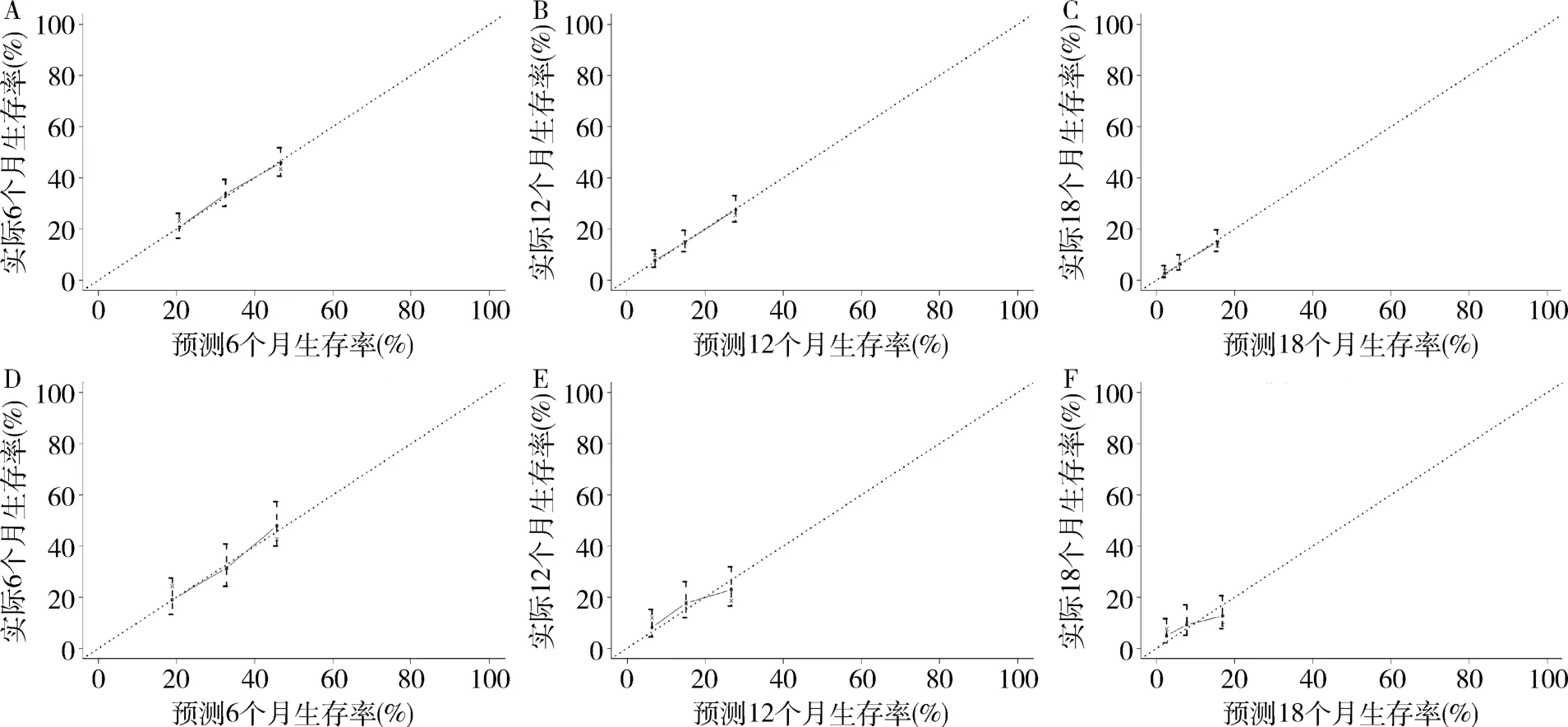
图4 列线图预测模型的校准图
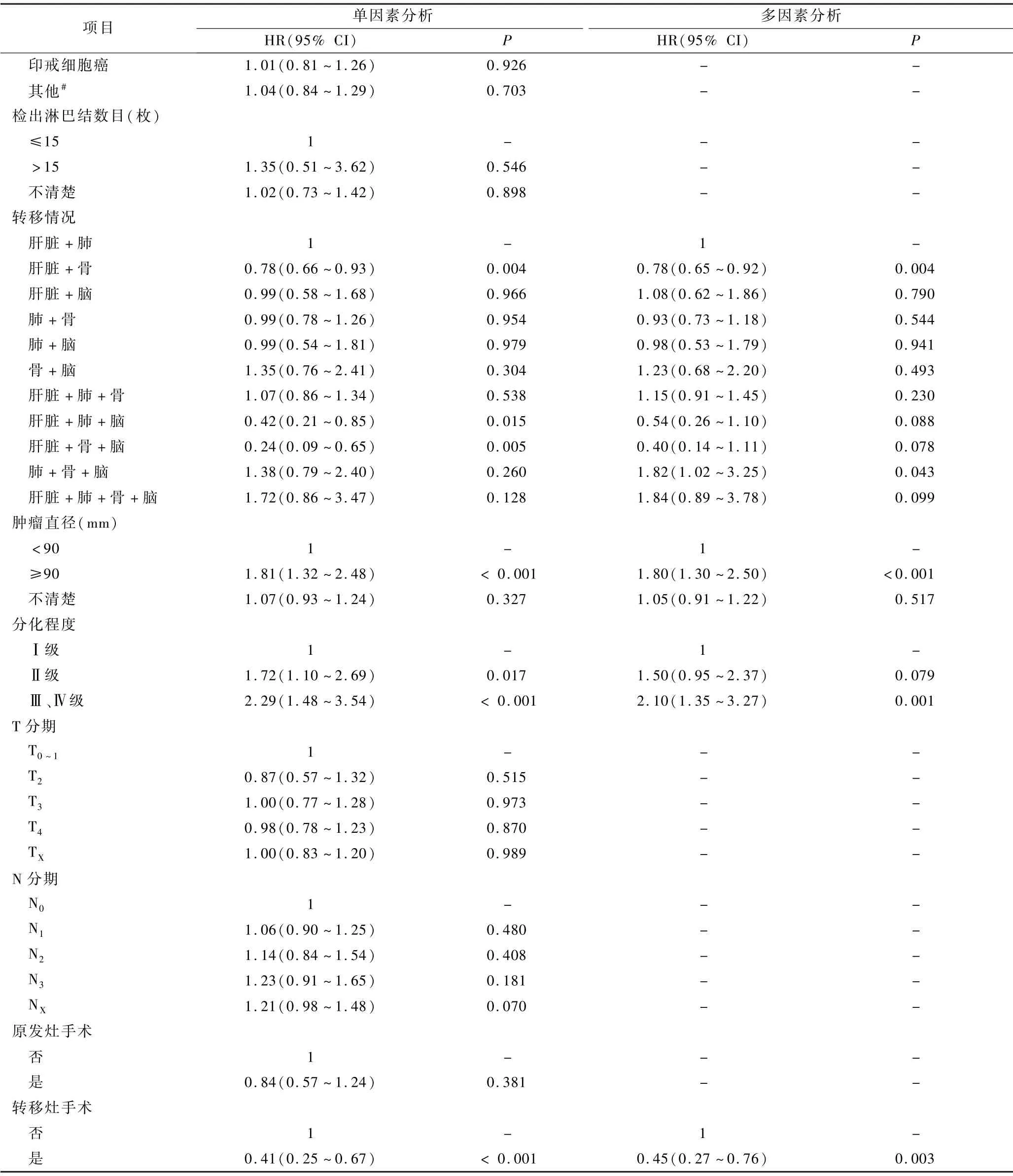
续表2
讨 论
胃癌是全球范围内最具侵袭性的恶性肿瘤之一,早期发病隐匿,初诊时多已处于晚期,晚期患者在接受肿瘤切除术后仍易复发和转移,而一旦发生多器官转移,患者预后更差[6,7]。 但是国内外研究者在胃癌多器官转移患者的预后预测方面并未达成共识,本研究通过SEER 数据库提取2010 ~2018年1342 例胃癌多器官转移患者的临床数据,成功构建了预测患者预后的个体化列线图模型,以帮助临床医生简要直观地预测患者预后。
本研究采用X-tile 软件计算出影响胃癌多器官转移患者预后的年龄最佳截断值为70 岁,肿瘤直径最佳截断值为90mm,可为今后筛选患者提供一定程度的参考价值[8]。 列线图显示,年龄≥70 岁是影响胃癌多器官转移患者预后的独立危险因素,可以增加20 分的影响权重。 既往也有研究表明,年龄是包括晚期胃癌在内的多种癌症患者的独立危险因素[9]。而高龄患者生存率低的可能因素有:①老化的肿瘤微环境使成纤维细胞介导的血管生成、基质重塑和炎性反应的可能性增加,从而促使肿瘤细胞向高度侵袭性的方向发展[10];②老年患者的生理储备能力下降,对癌症治疗的耐受性差,故接受放疗和化疗的概率较小,致使患者预后较差[11]。 Alshehri 等[9]回顾性分析了2005 例晚期胃癌患者的预后因素,发现肿瘤直径>50mm 是影响患者预后的独立危险因素。 同样本研究显示,肿瘤直径≥90mm 的胃癌多器官转移患者CSS 更低,可能由于较大肿瘤易侵及或侵出浆膜层而致患者分期较晚、预后较差。
本研究还发现,原发部位位于贲门的患者最多见(占51.0%),而位于幽门者最少见(占1.0%),进一步分析显示,原发部位位于胃小弯处患者与其他原发部位患者相比CSS 较高,预后相对较好。 同样也有研究者发现,肿瘤部位是影响转移性胃癌患者预后的独立因素[12]。 另外,本研究结果表明,肿瘤转移情况是影响胃癌多器官转移患者CSS 的独立危险因素,其中同时伴有肝脏、肺、骨和脑转移的患者预后最差,这与既往在肝细胞癌中研究结果一致[13]。 究其原因可能是因为多数患者就诊时已发生转移,而发生全身转移的患者几乎丧失了根治性手术的机会,并且此类患者的肿瘤负荷较重,化疗效果不佳,导致患者生存率极低。 有研究表明,随着患者转移器官数目的增加,其预后越来越差[14]。 但是,本研究并未得出发生两种器官转移的患者预后较好,究其原因可能是每种组合中纳入的样本量较少且纳入患者的异质性较大所致。
此外,既往有研究发现肿瘤分化程度差是进展期结直肠癌患者预后不良的独立危险因素[15]。 本研究同样也得出肿瘤低分化或未分化是影响胃癌多器官转移患者CSS 的危险因素,在列线图模型评分中达到48 分,可能原因在于肿瘤分化程度越差则其侵袭能力越强,那么患者发生远处转移的概率就越高,从而导致患者预后越差[16]。 本研究中绝大多数患者(97.7%)未接受转移灶手术治疗,可能是因为合并两种或两种以上器官转移的患者很少满足根治性切除的条件,而进一步分析发现,未行转移灶手术的患者预后不良,列线图模型显示增加了54 分的影响权重。 既往也有研究表明,转移灶手术可延长患者生存期,改善患者预后[17,18]。 因此,在胃癌多器官转移患者的身体状况可耐受手术,且残余转移灶功能良好的情况下,可建议积极采取手术治疗以期延长患者生存期[19]。
本研究存在以下的不足:①虽然SEER 数据库收录的病例数庞大且质量较高,但是并未收录幽门螺杆菌感染史、脉管神经侵犯情况、肿瘤标志物、手术及放化疗的具体方案、是否行靶向治疗和免疫治疗等影响胃癌预后的重要因素,从而造成偏倚;②由于部分胃癌多器官转移患者临床病理信息不完整,故已根据纳入和排除标准删除,这可能是造成偏倚的原因之一;③本研究是基于回顾性分析建立的列线图,研究证据等级较低,因此还需要前瞻性研究予以进一步验证。
综上所述,年龄、原发部位、转移情况、肿瘤直径、分化程度及转移灶手术是影响胃癌多器官转移患者预后的独立危险因素,基于上述因素成功建立了预测患者预后的列线图模型。 此模型可以帮助临床医生根据患者的个体特征预测其预后情况,并筛选出高风险患者及时给予行之有效的治疗措施,以期改善患者预后。 另外,所构建列线图模型的准确性和普适性将进一步进行高质量研究予以验证。

