台州市COVID-19患者临床及随访情况分析
葛政明 洪卢晓 何泽宝
根据中国疾病预防控制中心官方数据显示,新型冠状病毒肺炎(corona virus disease 2019,COVID-19)感染者的主要临床表现有发热、乏力、咳嗽等流感样症状,严重者可快速进展为急性呼吸窘迫综合征、脓毒性休克、凝血功能障碍、难以纠正的代谢性酸中毒等,临床诊疗难度大[1]。目前以α-干扰素、洛匹那韦/利托那韦、阿比多尔、利巴韦林、磷酸氯喹等抗病毒治疗、中药治疗及对症支持治疗为主,危重患者需机械通气、循环支持、体外模肺氧合、康复患者的血清治疗等[2]。作为一种新型传染病,COVID-19 已成为全球性公共卫生问题。本次研究对台州市101 例COVID-19 确诊病例的临床资料进行回顾性分析,并对患者进行随访,以总结其临床特征及康复情况。
1 对象与方法
1.1 研究对象 根据《新型冠状病毒肺炎诊疗方案(试行第九版)》中的病例诊断标准,选取2020 年1 月至3 月台州恩泽医疗中心(集团)恩泽医院收治的101 例COVID-19 确诊病例为研究对象,因轻型、危重型患者样本量过少,排除轻型、危重型患者,仅纳入普通型、重型患者。
1.2 诊断标准
1.2.1 普通型:具有发热、呼吸道等症状,影像学可见肺炎表现。
1.2.2 重型:符合下列情况之一者:①呼吸窘迫,呼吸频率≥30 次/分;②静息状态下,指氧饱和度≤93%;③动脉血氧分压/吸氧浓度≤300 mmHg(1 mmHg=0.133 kPa)。
1.3 方法 收集COVID-19 确诊患者入院时年龄、性别、症状、基础疾病、血常规、生化、血气分析、淋巴细胞因子、淋巴细胞因子亚群、影像学等指标,追踪住院患者出院后2 周、4 周复诊情况,收集患者复诊时症状、实验室检测指标、肺部CT等。
1.4 统计学方法 将数据从Epidata 中导入SPSS22.0 中进行数据描述和统计,计数资料使用频数(百分比)表示,组间比较采用χ2检验或Fisher精确概率法。正态分布计量资料采用均数±标准差()表示,组间比较采用t检验;非正态分布计量资料采用中位数(四分位数)表示,组间比较采用非参数检验。设P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 纳入的109 例COVID-19 确诊患者中,重型28 例(27.72%)、普通型73 例(72.28%);男性56 例(55.45%)、女性45 例(44.55%);年龄10~86 岁,中位年龄48.28 岁。39 例(38.61%)有湖北疫区接触史,55 例有家属患病,平均潜伏期6.90 d,平均确诊时间4.51 d,核酸平均转阴时间25 d。重型和普通型COVID-19 确诊患者一般资料比较见表1。
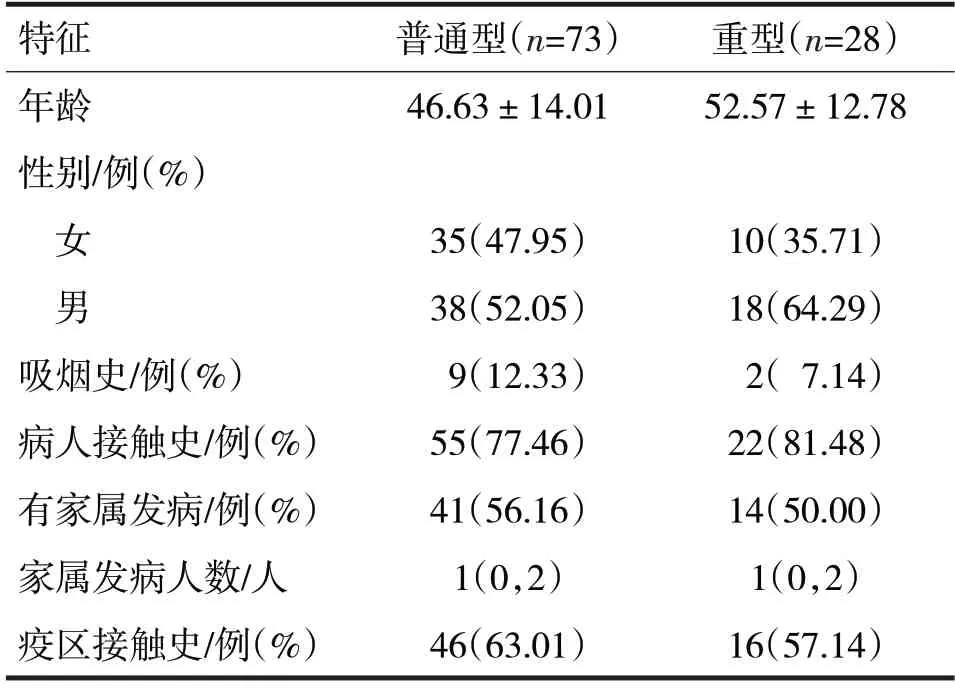
表1 重型和普通型COVID-19确诊患者基本特征比较
由表1 可见,普通型和重型COVID-19 确诊患者两组间年龄、性别、吸烟史、病人接触史、有家属发病、疫区接触史、家属发病人数比较,差异无明显统计学意义(t=-1.95,χ2分别=1.22、0.15、0.18、0.31、0.29,Z=-0.91,P均>0.05)。
2.2 临床特征
2.2.1 症状及基础疾病:74 例(73.25%)有发热,入院平均体温38.10 ℃,74 例(73.25%)有咳嗽,44 例(43.56%)有咳痰,17 例(16.83%)有咽 痛,6 例(5.94%)有鼻塞,19 例(18.81%)有肌肉酸痛,38 例(37.62%)有乏力,13 例(12.87%)有气促,18 例(17.82%)有腹泻,7 例(6.93%)有恶心,1 例(0.99%)有呕吐,5 例(4.95%)有头痛,15 例(14.85%)有高血压病,2 例(1.98%)有心脏病,10 例(9.9%)有2 型糖尿病,1 例(0.99%)有慢性阻塞性肺疾病,1 例(0.99%)有哮喘,1 例(0.99%)有恶性肿瘤病史,8 例(7.92%)有慢性肝炎病史,1 例(0.99%)有慢性肾病史,99 例(98.02%)有肺部炎症,81 例(80.2%)累及两肺。所有患者行干扰素雾化、洛匹那韦/利托那韦抗病毒治疗,30 例(29.70%)糖皮质激素治疗,21 例(20.79%)经丙种球蛋白治疗,35 例(34.65%)联合抗生素治疗,无死亡病例。重型和普通型COVID-19确诊患者症状比较见表2。
由表2 可见,普通型和重型COVID-19 患者发热、咳嗽、咳痰、肌肉酸痛、气促例数比较,差异有统计学意义(χ2分别=10.61、10.61、4.63、7.25、15.30,P均<0.05),重型患者更易发生继发感染(χ2=7.43,P<0.05),且肺部病灶更易累及两肺(χ2=6.56,P<0.05),但两组咽痛、乏力例数比较,差异无统计学意义(χ2分别=0.22、0.45,P均>0.05)。
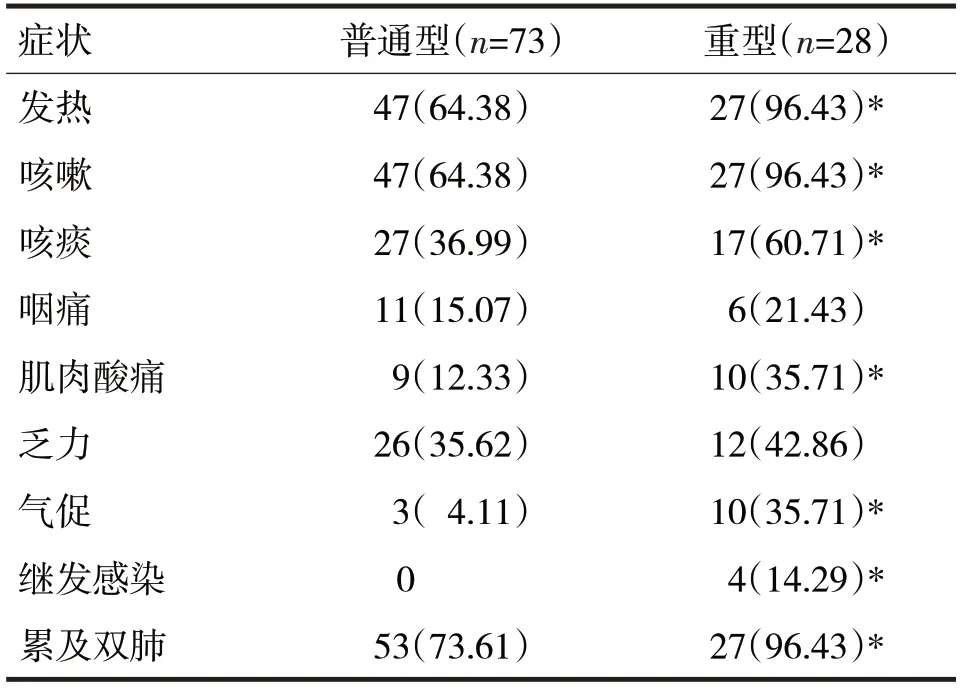
表2 重型和普通型COVID-19确诊患者症状比较/例(%)
2.2.2 实验室检查:9 例(8.91%)患者出现白细胞下降,47 例(46.53%)患者出现淋巴细胞绝对值下降,12 例(11.88%)患者出现 血小板下 降,13 例(12.87%)患者出现肝功能异常。重型和普通型COVID-19确诊患者实验室指标比较见表3。
由表3 可见,重型患者淋巴细胞绝对值、血小板较普通型低,差异有统计学意义(Z=-6.22,t=2.51,P均<0.05)。重型患者中性粒细胞绝对值、血沉、淀粉样蛋白、C 反应蛋白、降钙素原、谷草转氨酶、谷氨酰转肽酶、肌酐、肌酸激酶、乳酸脱氢酶、肌红蛋白、葡萄糖均高于普通型患者,而白蛋白、前白蛋白均低于普通型患者,差异有统计学意义(Z分别=3.21、2.51、4.49、3.83、3.26、2.26、2.10、1.99、3.91、5.32、4.26、1.90、-3.19、-2.34,P均<0.05)。重型患者CD4+、CD8+、CD4+/CD8+、CD3+均低于普通型患者,IL-6、IL-10则高于普通型患者,差异有统计学意义(Z分别=-3.33、-1.99、-2.87、-3.79、3.22、3.10,P均<0.05)。
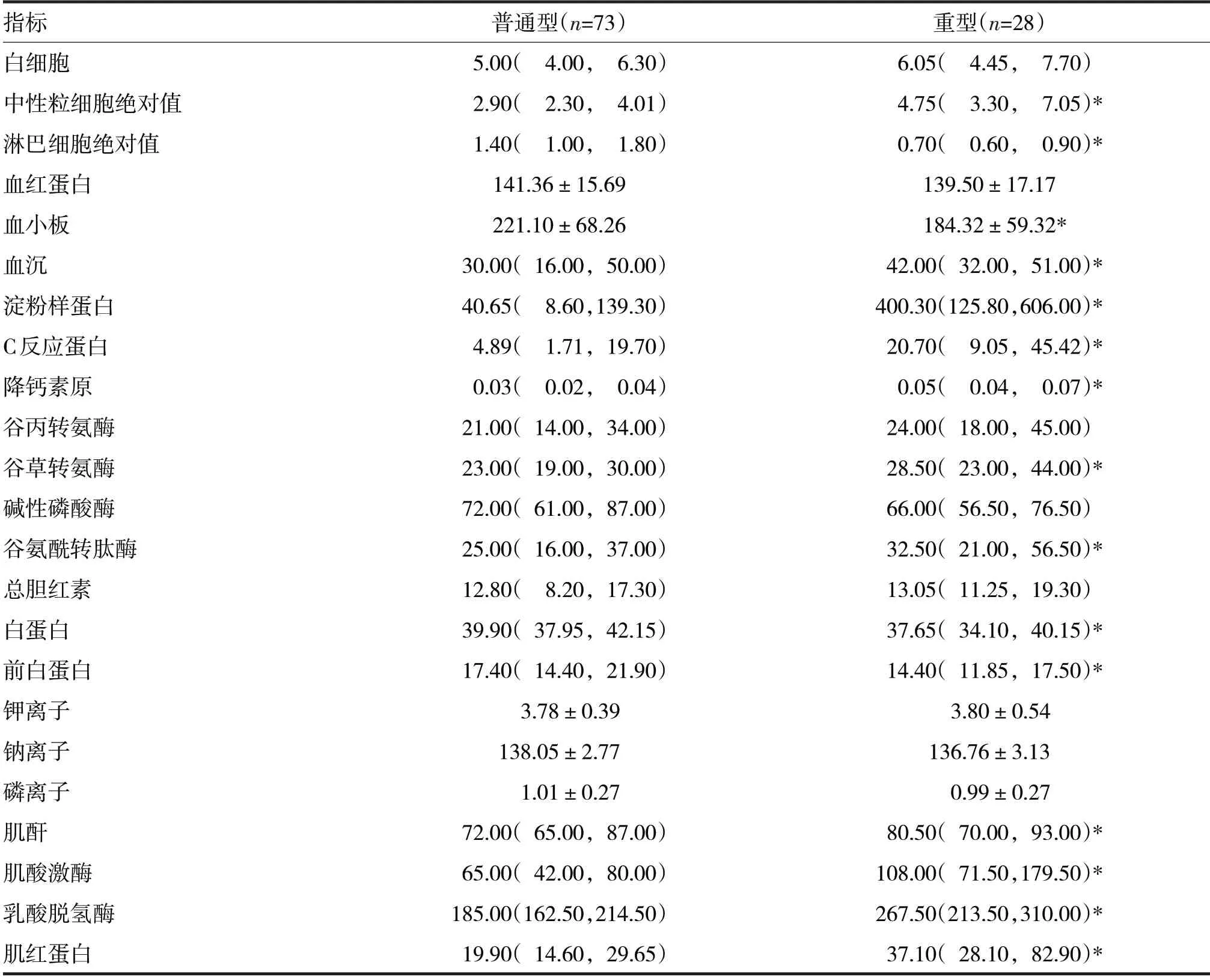
表3 重型和普通型COVID-19确诊患者实验室指标比较
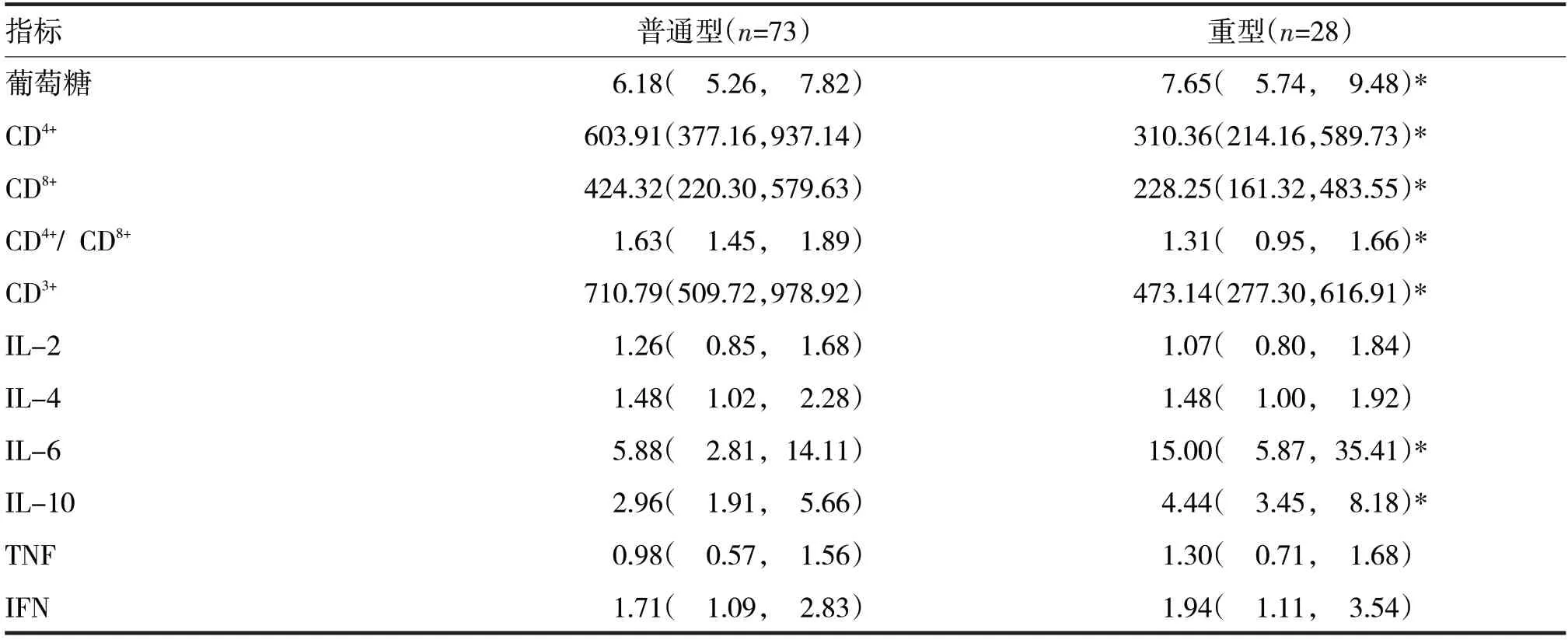
续表3 重型和普通型COVID-19确诊患者实验室指标比较
2.3 随访情况 患者出院后2 周随访发现,20 例患者新冠核酸再次出现阳性,均无发热咳嗽、咳痰、胸闷、气促,复查胸部CT病灶均明显吸收,无进展情况。检测新冠核酸阳性者均再次住院隔离观察,予吸氧监测血氧饱和度,未抗病毒治疗,其中17 例患者约1 周左右核酸转阴,后继续隔离观察14 d,复查新冠核酸均阴性,予解除隔离。随访4 周仍有3 例患者再次隔离观察时出现反复核酸阳性,予痰液及咽拭子标本送至省疾控中心检查,结果显示未发现完整新型冠状病毒,只检测到新型冠状病毒片段,因此考虑反复核酸阳性为患者体内残留病毒片段所致。
3 讨论
已知以往感染人类且致病的CoVs 共6 种,其中SARS-CoV、MERS-CoV 两种可引起重症呼吸道综合征。2019-nCoV 属于β 属的新型冠状病毒,早期病例表明COVID-19 可能不如SARS-CoV、MERSCoV 严重,但发病数迅速增加及越来越多的人际传播证据表明,该病比SARS-CoV 和MERS-CoV 更具传染性[3]。本研究纳入的101 例COVID-19 确诊患者中,61.39%患者无武汉接触史,与钟南山院士团队关于1 月29 日前1 092 例的调查研究发现,高达26%的患者无武汉接触史相符合[4],表明二三代病例逐渐增多,说明新型冠状病毒传染链条长,早发现,早隔离至关重要。
本次研究重型患者临床症状明显,且较普通型症状重,与国内外多数研究结果一致,实验室检查发现有12.87%的患者出现肝功能异常,重型患者谷草转氨酶、谷氨酰转肽酶均高于普通型(P<0.05),考虑与重型与普通型患者心肌细胞、骨骼肌细胞损伤程度差异明显有关,但两组间谷丙转氨酶差异无统计学意义,与Chen 等[5]的研究指出入院时肝脏检查结果异常或损伤与COVID-19 的严重程度无关结论相一致。本次研究中,出现肝损伤的患者均使用甘草酸制剂,甘草酸制剂可广泛抑制各种病因介导的相关炎症反应,减轻肝脏损害,改善肝功能,同时抑制炎症通路相关炎性反应信号的活性,COVID-19确诊重型患者的外周血炎症因子如IL-6、IL-8 等是上升的,所以异甘草酸镁是否在保护肝细胞同时也减轻肺脏的炎症作用,需要进一步研究[6]。
本次研究中重型患者IL-6、IL-10 高于普通型患者(P<0.05)。与最早报道的41 例COVID-19 确诊患者中,3 例(32%)收住ICU 治疗,6 例(15%)死亡,收住ICU 患者IL-2、IL-7、IL-10、GSCF、IP10 等高于非ICU 患者[7]的研究相符合,提示淋巴细胞因子、肿瘤坏死因子等可能与患者预后有关。“细胞因子风暴”是指机体感染微生物后引起体液中多种细胞因子大量产生的现象,目前认为“细胞因子风暴”可能是导致重症新冠肺炎循环衰竭的主要原因。本次疫情中,有一部分COVID-19 患者早期病情较轻,后期突然加重。“细胞因子风暴”在SARS、MERS和流感中都是导致患者死亡的重要原因。因此,早期对COVID-19 患者细胞因子的动态观察及干预需进一步研究明确[8]。本次研究重型患者CD4+、CD8+、CD4+/CD8+、CD3+均低于普通型,与Xu 等[9]研究结果一致,Xu 等[9]研究发现COVID-19 患者外周血中CD4+及CD8+细胞数量明显减少,但免疫细胞状态却被高度激活,主要表现为炎性细胞Th17 增加和CD8+细胞的高细胞毒性,说明患者存在一定程度的免疫损伤,提示COVID-19 患者病情越重免疫损伤程度可能越重。
一项研究表明,COVID-19 与SARS-CoV 的传染性相当,病死率更低,结果显示,新冠肺炎病死率约为3.06%,但患者性别为男性、年龄≥60 岁、临床表现存在重型肺炎、延迟确诊这几个因素与病死率升高相关,此外,对老年男性患者早期诊断、治疗对于改善患者预后有重要意义[10]。王昆等[11]报道了对SARS 病例恢复期(出院后l 周)电话随访调查的结果,显示恢复期患者的密切接触者中被感染人数为0。本次研究中101 例患者出院后隔离14 d,患者出院后2 周复查,均无症状,复查胸部CT 病灶均明显吸收。但有20 例患者出现再次新冠核酸阳性,检测新冠核酸阳性者均再次住院隔离观察,17 例患者约1 周左右核酸转阴,后继续隔离观察14 d,复查新冠核酸阴性,解除隔离。随访4 周仍有3 例患者反复核酸阳性,痰液及咽拭子标本送检至省疾控中心检测,发现新冠病毒片段而未发现完整病毒,考虑核酸阳性为患者体内残留病毒片段。
目前尚未发现出院后患者有传染性。但COVID-19 为新发传染性疾病,出院后恢复期患者远期是否具有传染性尚不清楚,本次研究将对本中心患者继续随访,追踪患者康复情况。在充分了解患者临床特征基础上,对患者远期康复、预后、残留损害情况的研究也尤为重要,需要进一步探索。

