胫骨高位开放截骨联合人工骨植入术治疗中年患者膝关节内侧间室骨关节炎的疗效
张翼飞,陈双涛,魏召劝
(华北医疗健康集团邢台总医院关节骨科,河北 邢台 054000)
调查显示,中年患者膝关节骨关节炎(knee osteoarthritis,KOA)的总患病率约为15%,40~60岁人群为10%~17%,其中,膝关节内侧单间室骨关节炎常见且较严重[1]。目前对于单间室骨关节炎患者的手术方案包括胫骨高位截骨(high tibial osteotomy,HTO)、单髁关节置换(unicompartmental knee arthroplasty,UKA)及全膝关节置换(total knee arthroplasty,TKA)[2]。对于中年患者,单髁或全膝关节置换后,患者无法从事一些体力活动,降低了患者的生活质量。胫骨内侧开放楔形截骨通过转移内侧力线可以更好的解决中年患者膝关节内侧单间室骨关节炎问题。1961年,Jackson等[3]首次提出采用HTO治疗膝关节骨关节炎,之后世界各地均有大量报道,经过多年发展,HTO保膝手术在各国越来越受欢迎。HTO通过将下肢力线转移至相对正常的外侧间室,从而降低内侧间室的压力,达到矫正胫骨内翻畸形,缓解疼痛目的。关节镜下清理技术可以处理关节内的病变,关节镜下清理联合胫骨内侧高位截骨有很好的临床效果。笔者采用人工骨植入术的方法同时解决了胫骨内侧开放性截骨间隙骨质不愈合或延迟愈合的问题,最大程度恢复膝关节功能,使患者尽早恢复体力活动。2017年1月至2019年1月笔者于华北医疗健康集团邢台总医院关节骨科采用关节镜清理联合胫骨内侧开放性楔形截骨、人工骨植入术(Osteoset医用硫酸钙颗粒)治疗中年膝关节内侧单间室骨关节炎患者,疗效满意,现报告如下。
1 资料与方法
1.1 一般资料 纳入标准:年龄<65岁;膝关节骨关节炎伴内翻畸形;保守治疗无效或加重者;术后康复依从性好。排除标准:除骨关节炎外的其他膝关节炎;髌股关节磨损严重;膝关节及其周围存在活动性感染。
本研究共纳入16例(17膝),其中男性4例5膝,女性12例12膝;年龄40~65岁,平均(52±7)岁。术前及术后常规检查膝关节X线片(负重位)和双下肢全长X线片,术前测量FTA为181°~191°,平均(180.86±2.62)°,术前检查膝关节MRI,以便排除半月板是否需要处理。术前测量截骨角度、撑开的角度及距离。
1.2 手术方法 术前检查评估手术风险,无手术禁忌证,采用腰硬联合麻醉,术前30 min给予抗生素,患者取仰卧位,患肢常规消毒及铺无菌手术巾,止血带充气。取膝关节前内和前外关节镜入路。探查见膝关节滑膜增生,内侧半月板后角及体部撕裂(水平裂+瓣状裂),股骨及胫骨内侧髁部分关节软骨损伤(Ⅲ级),前后交叉韧带完整,张力好。刨削增生滑膜,修整内侧半月板后角及体部,咬除撕裂半月板,彻底清理。取患肢小腿上段内侧纵形切口,切开皮肤约7 cm,依次切开皮下、脂肪组织、深筋膜至内侧副韧带浅层外,在鹅足肌腱上方纵向切开内侧副韧带浅层,应用尖刀由内侧向胫骨后侧剥离,钢板放置于胫骨内侧(尽可能偏后)克氏针临时固定,透视钢板位置良好,在钢板无孔区选择胫骨截骨线位置,打入2枚克氏针,透视导针位置良好,位于腓骨头上方,测量截骨长度约6.0 cm,应用摆锯在导针远端截骨深度约5.0 cm,保留外侧1.0 cm合页,在距胫骨结节前缘1.5 cm与胫骨截骨线呈110°做向上截骨线截骨,完全截开骨质,应用撑开器在胫骨后壁撑开胫骨内侧约1.2 cm,术中透视力线杆位于胫骨外侧髁间嵴外侧斜坡(Fujisawa点)后再撑开2 mm,防止角度丢失。放置钢板,透视钢板位置良好,应用克氏针在B孔上临时固定,分别在钢板A、C孔打入长度合适锁定螺钉,透视螺钉位置良好未穿透关节面,去除克氏针在B孔打入长度锁定螺钉,在1孔打入拉力螺钉,拉紧加压钢板与胫骨贴服,分别在远端2孔打入全皮质锁定螺钉,3、4孔打入半皮质锁定螺钉,在D孔打入锁定螺钉,更换1孔拉力螺钉为全皮质锁定螺钉。术中透视患肢力线及钢板、螺钉长度良好,纱布填塞压迫止血,松止血带,取出纱布再次止血,检查无活动性出血,检查撑开间隙后内侧,如张力过大,需要切开筋膜,避免术后疼痛,生理盐水冲洗伤口,将人工骨植入撑开的间隙内,尤其是截骨的后内侧区域需要植骨,检查足背动脉搏动良好,不缝合内侧副韧带,逐层缝合深筋膜、皮下、皮肤,包扎切口,术毕,手术顺利,患者安返病房。
1.3 术后处理
1.3.1 术后治疗 术后常规预防性使用抗生素24 h,术后24 h应用低分子肝素抗凝,预防下肢深静脉血栓,维持术后1周左右,术后第2周开始口服利伐沙班片,1次10 mg,每日1次,口服至术后3周。如术后患肢肿胀明显,给予注射用七叶皂苷钠15 mg,每日1次,静脉滴注至术后1周左右。
1.3.2 术后康复 术后即开始踝泵功能锻炼,术后第1天开始直腿抬高功能锻炼,术后1周在支具保护免负重的情况下开始膝关节屈曲,术后4周膝关节屈曲至90°,术后3周扶双拐下地免负重行走,术后6周后患肢部分负重,负重约为体重的1/3,逐渐增加患肢负重,术后12周左右复查X线片截骨间隙完全愈合后可完全负重。
1.4 疗效评估 术后3、6、12个月复查行临床和影像学评估,膝关节疼痛采用视觉模拟评分(visual analogue score,VAS)。VAS满分为10分,1~3分:有轻微疼痛,患者能够忍受;4~6分:疼痛并已经影响睡眠,但尚能忍受,应给予临床干预;7~10分:患者有较强烈的疼痛或难以忍受。术后3个月摄膝关节正侧位和站立位双下肢全长X线片与术前进行比较。在双下肢全长X线片上测量股胫角(femorotibial angle,FTA),测量FTA和下肢力线经过胫骨平台的位置来评估术后膝关节内翻矫正情况。

2 结 果
3例患者膝关节有内侧半月板损伤,行半月板部分切除术;3例患者膝关节股骨内髁有软骨损伤,关节清理后行软骨修整术;1例患者膝关节有游离体,予以清除。术中全部病例截骨端均获得可靠固定,截骨间隙均植入人工骨。复查X线片,截骨间隙愈合良好,无不愈合或延迟愈合。术后测量FTA为168°~172°,矫正度数为7°~16°。术后3、6、12个月与术前相比,差异有统计学意义(P<0.001,见表1),双下肢负重位X线片可见力线明显矫正。术后3、6、12个月的VAS评分与术前相比明显下降,差异有统计学意义(P<0.001)。患者均获1年随访。1例患者术后3 d复查下肢超声出现小腿肌间静脉血栓不全阻,经抗凝治疗,术后6周血栓消失。没有发现内固定失效,截骨间隙骨不愈合的病例。2例患者术后3 d诉小腿肿胀,给予七叶皂苷钠15 mg静脉滴注(每日1次)消肿治疗后,术后10 d肿胀消失。
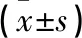
表1 患者术前与术后VAS、FTA对比
典型病例为一47岁男性患者,左膝关节疼痛2年,加重1个月入院。初步诊断为左膝严重骨关节炎(Ⅲ级),给予关节镜下关节清理术、内侧开放性胫骨高位截骨(国产胫骨截骨钢板内固定)、人工骨植入术。术后6个月复查,植入人工骨在截骨间隙愈合良好,完成初始稳定性作用。手术前后影像学资料见图1~3。

图1 术前X线片示膝关节内侧关节间隙变窄,内翻畸形
3 讨 论
膝关节内侧单间室骨关节炎是一种常见的致残性疾病,影响越来越多的年轻患者[4]。手术方案包括单髁关节置换、全膝关节关节置换和HTO[4]。虽然终末期膝关节骨关节炎通常采用关节置换治疗,但其在中年患者中的预后并不理想[5]。年龄在55岁以下的患者进行膝关节置换术后,其终身翻修的风险在20%~35%之间,有较高的不满意率[6]。对于这些相对年轻(<55岁)和活动频繁的骨关节炎患者,需要采用关节置换以外的替代方案。据报道HTO的10年生存率为53%~93%,更适合于这些相对比较年轻的患者(<55岁),用于矫正畸形和推迟膝关节假体置换的时间[7]。

图2 术后3 d X线片示截骨间隙填充人工骨,下肢力线位于Fjisawa点

图3 术后6个月X线片示截骨间隙愈合良好,下肢力线与术后一致
HTO目前常用的技术包括闭合楔形截骨(closed wedge high tibial osteotomy,CWHTO)和开放楔形截骨(open wedge high tibial osteotomy,OWHTO)[8]。OWHTO可以通过术前精确的测量,同时保存骨量和限制干骺端畸形;缺点是增加胫骨后倾的角度和降低髌骨高度的风险[9]。HTO可以通过矫正胫骨内翻畸形,将下肢力线适当地转移至正常的外侧间室,从而降低内侧间室的压力,减少内侧软骨的磨损,缓解疼痛症状。HTO可处理关节外畸形,关节内病变无法处理,笔者采用关节镜下清理联合胫骨截骨术,可以同时处理关节内的病变,临床效果好[10]。同时采用人工骨植入的方法有效解决了HTO截骨间隙骨质不愈合的问题,可以更好地解决中年患者膝关节内侧单间室骨关节炎的问题。
OWHTO截骨间隙是否需要植骨,目前说法不一。截骨间隙不植骨,有较高的骨不愈合及延迟愈合的概率,也是患者术后矫正角度丢失的主要原因,是术后翻修的主要原因之一[11]。Bode等[12]报道仅使用Tomfix锁定钢板而不使用间隙填充物的OWHTO提供了令人满意的临床结果。在OWHTO中,截骨处出现间隙,其间隙的大小取决于术前设计的矫正度数,间隙越大,骨不愈合率越高。笔者认为截骨间隙植骨可以分散截骨间隙的应力,填充后起到支撑作用,同时减少失血,利于患者早日参加社会活动。各种植骨方法被用来解决OWHTO的截骨缺口,包括自体骨移植、异体骨移植、人工骨移植,还有不移植。Siboni等[13]学者在行OWHTO手术时总结,胫骨内侧撑开超过10 mm时外侧合页处容易骨折,或者患者本身具有不愈合的高危因素,如肥胖等,建议应进行自体骨或人工骨植入。Zorzi等[14]通过前瞻性随机对照研究得出胫骨高位截骨间隙<12.5 mm时,植骨与否对截骨间隙骨愈合时间并无明显影响。在一项系统研究中,自体髂骨植骨有利于骨愈合,但是取髂骨容易出现供体部位的问题,包括疼痛、出血和额外的皮肤切口。虽然同种异体骨移植也可以使用,但与自体骨移植相比,在骨愈合和感染风险方面存在不足。由于这些原因,笔者通常使用人工骨填充材料来填补截骨间隙。Lash等[15]认为自体髂骨是公认的最佳植骨材料,是金标准,其在临床应用上兼具骨传导性、骨诱导性、成骨作用等优点,能提供良好的力学支撑作用;缺点是取骨区疼痛、周围皮肤感觉异常、切口感染,增加手术时间和术中出血量等[16]。同种异体骨为截骨间隙骨缺损处提供骨传导支架,有部分骨诱导蛋白,但缺乏成骨能力;此外,其来源有一定局限性,仍存在一定免疫原性和传播疾病风险。骨替代材料(人工骨)也称为合成骨材料,常用于骨缺损的治疗[17]。笔者认为人工骨作为骨替代物可以完成类似于髂骨以及同种异体骨一样的作用。大量研究证明人工骨也可以有类似的作用,它有一定的填充支撑作用,可以提高初始稳定性,组织相容性好,又可减少术中出血量及手术时间等并发症[18]。Lee[19]等认为与同种异体骨片相比,使用人工骨颗粒作为移植物,显示了相似的骨愈合率和临床结果,人工骨颗粒可替代异体骨片作为骨移植物。人工骨材料将应力集中分布在截骨间隙周围,并防止胫骨后倾的增加。Saragaglia等[20]在124例HTO患者中使用人工骨(磷酸三钙骨替代物)作为移植物,截骨间隙全部愈合,5例发生胫骨外侧皮质骨折。另一方面,这类化合物机械强度较低。Uemura等[21]分析了OWHTO治疗的7例KOA患者,截骨间隙移植单向多孔羟基磷灰石,用锁定钢板固定,术后12个月X线片和CT评估截骨间隙骨愈合情况,骨替代物的影像逐渐变淡,骨痂逐渐硬化。对于相对年轻的患有严重内侧骨关节炎和内翻畸形的患者(55岁以下),采用OWHTO的10年随访生存率为87.1%,患者膝关节功能得到良好改善[22]。此外,机械轴的矫正在10年后几乎保持不变,这表明HTO可以有效预防膝关节内侧间室关节炎的进展[23]。
本研究患者截骨间隙植入人工骨,在术后早期可以起到填充性支撑作用,避免矫正度数丢失,术后早期可扶双拐部分负重,患者术后6个月复查时截骨间隙愈合良好,截骨处未发生延迟愈合及不愈合的情况,膝关节功能明显改善,疼痛症状缓解,力线矫正达术前设定目标。本研究是回顾性研究,入组的样本量较少,术后随访时间较短,还需要进一步大样本前瞻性随机对照研究。
综上所述,OWHTO减轻了患者疼痛,改善了膝关节伸屈功能,降低了患者关节置换的需求,延迟或避免了TKA。因此,对于中年人来说,此手术作可为伴有内翻畸形膝关节骨关节炎的首选手术方案。

