医护协同容量管理对慢性心力衰竭患者的影响
汪欣 胡艺
慢性心力衰竭(chronic heart failure,CHF)是由于慢性心肌病损、心腔压力增高、容量超负荷引起的心输出血量减少、淤血等复杂的临床综合征[1],对患者的生活质量及家庭经济状况均产生负面影响。CHF患者在发展过程中体液容量增加的风险进展越快,患者的长期生存率就越低[2]。慢性心力衰竭患者临床症状个体差异较大,加之体液容量的变化,使得将患者的体液容量状态达到理想化的挑战性更大[3]。为探讨对慢性心力衰竭(CHF)患者个性化的容量管理策略,本课题采用医护协同容量管理模式实施个性化体液管理。经临床实证研究显示,医护协同容量管理模式能有效改善生活质量,降低心力衰竭患者年住院次数,现报告如下。
1 资料与方法
1.1 一般资料
选取2019年1-8月在扬州大学附属医院心血管内科住院的100例慢性心力衰竭患者为研究对象,纳入标准:(1)符合文献[4]中国心力衰竭诊断和治疗指南,心功能Ⅲ、Ⅳ级;(2)小学以上文化程度,有手机并会使用微信功能;(3)年龄45~65岁;(4)能够理解问卷上的内容,并能正确填写。排除标准:(1)难治性终末期心力衰竭;(2)住院前1个月内有心肌梗死病史;(3)合并严重呼吸系统、造血系统或免疫系统疾病,肝肾功能不全等;(4)既往有严重心理疾病或精神障碍不能配合。依照随机数字表法将患者分为对照组和干预组。对照组50例:男27例,女23例;平均年龄(55.33±5.24)岁。干预组50例:男24例,女26例;平均年龄(54.89±4.15)岁。两组一般资料比较,差异无统计学意义(P>0.05),有可比性,见表1。本项目经院伦理委员会批准,取得患者和家属同意后完成。
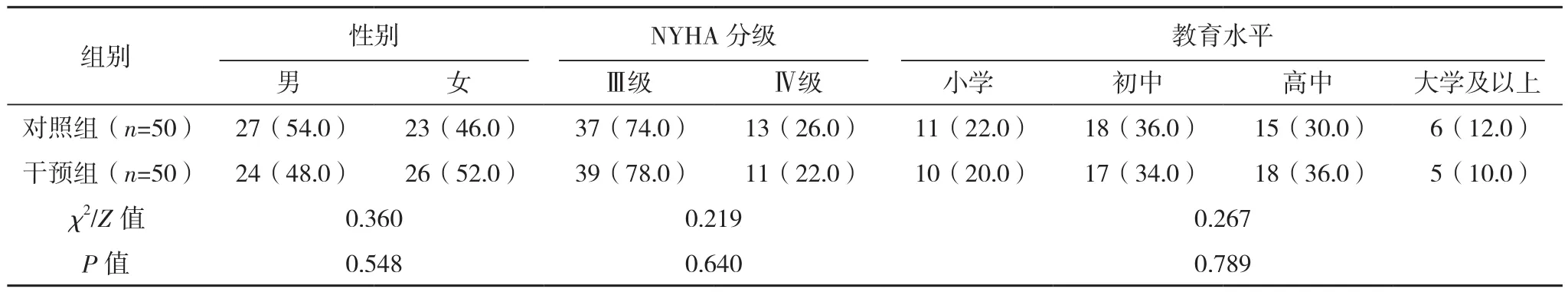
表1 两组一般资料比较[例(%)]

表1(续)
1.2 方法
1.2.1 对照组 患者入院后,医护团队进行美国纽约心脏病学会(NYHA)心功能分级评估与患者生活自理能力评估等,医嘱予血管紧张素转换酶抑制剂(ACEI)或血管紧张素受体拮抗剂(ARB)、利尿剂及钾剂等药物治疗,进行超声心动图及左室射血分数(LVEF)等专科影像评估,判断心力衰竭的风险程度。责任护士主动介绍住院环境,评估患者生命体征、饮食液体摄入量、皮肤黏膜、水肿程度等,实施诊疗护理常规,患者出院后进行每周电话随访,随访3个月。
1.2.2 干预组 在对照组的基础上,采用医护协同容量管理模式实施个性化体液管理。
1.2.2.1 成立医护协同容量管理小组 由主任医师、心脏专科医生、心血管专科护士、中医师等组成的医护协同容量管理小组,每天对患者进行体液容量评估,责任护士负责监测患者液体摄入量、体重变化,及时指导调整液体摄入量,统计昼夜尿量变化。
1.2.2.2 个体化容量管理 主治医师根据CHF患者容量评估随时调整诊疗计划。(1)体格检查:动态评估患者的生命体征,每日床旁评估患者有无肝颈静脉回流征阳性、颈静脉怒张、有无双下肢及踝关节水肿、白天和夜间的尿量比、肺部啰音情况、有无胸闷气喘的主诉等。(2)利尿剂的使用:由专科医生指导患者利尿剂等药物的使用,以体重每天减轻0.5~1 kg为宜,注意定期复查血钾和肾功能。(3)建立CHF患者微信群,与患者及家属进行交流,解答其提出的健康问题。在微信群中每周五下午开展体液容量管理等自我健康管理知识培训,如指导患者进行如何摄入液体、摄入蛋白质,监测尿量、监测体重,预防与控制呼吸道感染等。居家期间若患者出现容量负荷增加表现者:体重增加超过0.5 kg/d、气喘不能平卧、下肢水肿、乏力、夜尿增加等,要求患者或家属立即在微信群报告,专科医生和责任护士提供相应的在线指导和解决方案,进行个体化容量管理。
1.2.2.3 护理 (1)限水:告知患者准备容量为200 ml的水杯,精确计算每日液体摄入量。对于严重低钠血症(血钠<130 mmol/L)的患者,液体摄入量应<2 L/d。如口渴严重,可咀嚼无糖型口香糖,乌梅喷雾剂、嘴含柠檬冰块等,促进唾液分泌,缓解口渴症状,湿棉签湿润口唇或缓解口唇干裂[5]。(2)限盐:稳定期心力衰竭患者不要求严格限制钠的摄入,患者有淤血症状时,钠的摄入应<3 g/d,可以采用醋、耗油等调味品代替食盐,通过适量增加葱、姜、蒜的味道来减少食盐的用量,少食多餐。急性心力衰竭伴有容量负荷过重的患者钠的摄入量应<2 g/d[6]。(3)体重的控制:患者每日清晨起床排便排尿后、未进食、穿着同样服装测量体重。若连续两天体重增加超过1 kg,或与基础体重相比增加超过2 kg,则提示体内容量负荷增加[6]。每日评估患者脚面、踝关节、双下肢有无水肿。(4)制作膳食日记本:制定膳食日记,鼓励家属积极参与和监督,详细记录一日三餐的食物,根据食物水分含量表记录食物含水量,防止摄入过量的水盐导致容量负荷过重[7]。根据尿常规及血液生化等实验室检查结果对其饮食进行合理化建议和指导[8]。(5)用药护理:每天发药前评估患者的心率、有无黄绿视、恶心呕吐等,告知患者用药名称及作用,服药后观察患者症状有无改善。(6)延伸护理:鼓励患者每日在CHF微信群反馈晨起体重的变化、食物的选择、晨起体重的变化、每日摄入水量及时间安排、昼夜尿量的变化、有无胸闷气喘的症状。每周督查未反馈的患者,必要时电话或微信视频联系,及时发现患者在自我体液管理中存在的问题,医护协同,为患者提供解决问题的方案。CHF患者出院后由责任护士负责每周电话随访,随访至出院后3个月。
1.3 观察指标及评价标准
1.3.1 生存质量 干预前和干预后3个月,两组均采用明尼苏达心力衰竭生存质量量表(Minnesota living with heart failure questionnaire,MLHFQ)进行评分,问卷包含21个选项,每个选项得分0~5分,共105分,分数越高,表示生活质量越差。
1.3.2 自我护理能力 干预前和干预后3个月,两组均采用改良的欧洲心力衰竭自我护理行为量表(European heart failure self care behaviors scale,EHFScB-9)进行评价。EHFScB-9包含3个维度、12个条目,共60分,分数越低,表示自我护理水平越高。
1.3.3 心功能 住院后3 d和住院后10 d,两组均进行6 min步行试验,测定左心室射血分数(LVEF)及血红蛋白水平。
1.3.4 再住院率 比较两组随访期间地再住院率。
1.4 统计学处理
采用SPSS 23.0软件对数据进行统计分析,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组自我护理能力、生存质量得分比较
干预后3个月,干预组的EHFScB-9评分为(39.78±4.01)分,低于对照组的(46.56±3.46)分,干预组的MLHFQ评分为(50.89±8.34)分,低于对照组的(56.78±2.48)分,差异有统计学意义(P<0.05),见表 2。
表2 两组干预前后自我护理能力、生存质量得分比较[分,(±s)]
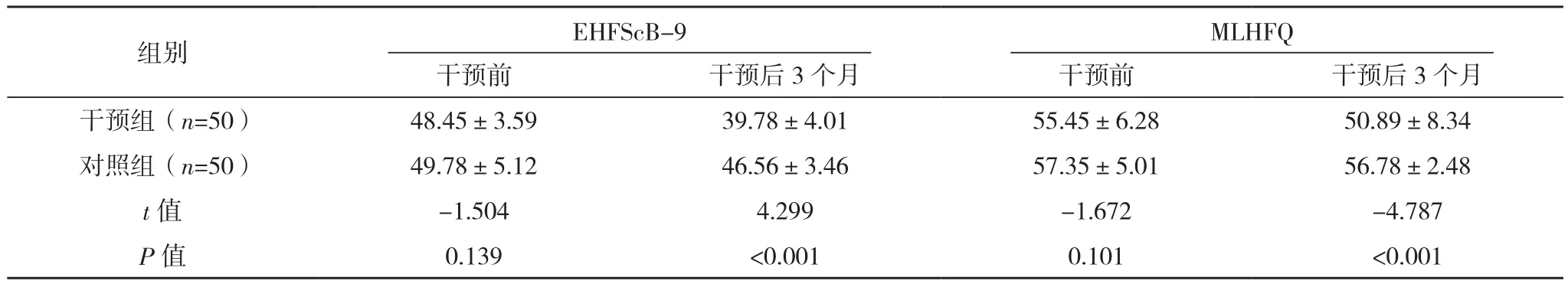
表2 两组干预前后自我护理能力、生存质量得分比较[分,(±s)]
组别 EHFScB-9 MLHFQ干预前 干预后3个月 干预前 干预后3个月干预组(n=50) 48.45±3.59 39.78±4.01 55.45±6.28 50.89±8.34对照组(n=50) 49.78±5.12 46.56±3.46 57.35±5.01 56.78±2.48 t值 -1.504 4.299 -1.672 -4.787 P值 0.139 <0.001 0.101 <0.001
2.2 两组心功能比较
住院后 3 d,两组 6 min 步行试验、LVEF 及血红蛋白水平比较,差异无统计学意义(P>0.05);住院后 10 d,干预组 6 min 步行试验、LVEF 及血红蛋白均优于住院后3 d,且干预组均优于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组住院期间心功能比较(±s)
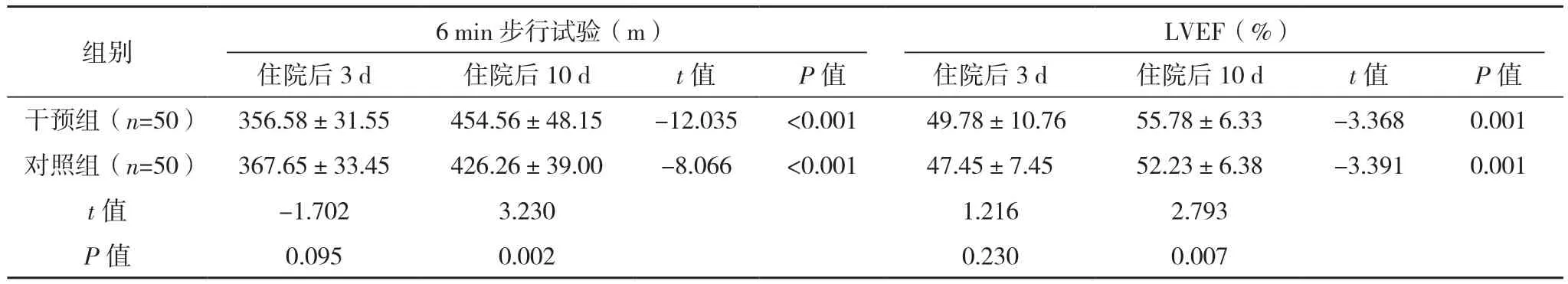
表3 两组住院期间心功能比较(±s)
组别 6 min 步行试验(m)LVEF(%)住院后3 d 住院后10 d t值 P值 住院后3 d 住院后10 d t值 P值干预组(n=50) 356.58±31.55 454.56±48.15 -12.035 <0.001 49.78±10.76 55.78±6.33 -3.368 0.001对照组(n=50) 367.65±33.45 426.26±39.00 -8.066 <0.001 47.45±7.45 52.23±6.38 -3.391 0.001 t值 -1.702 3.230 1.216 2.793 P值 0.095 0.002 0.230 0.007
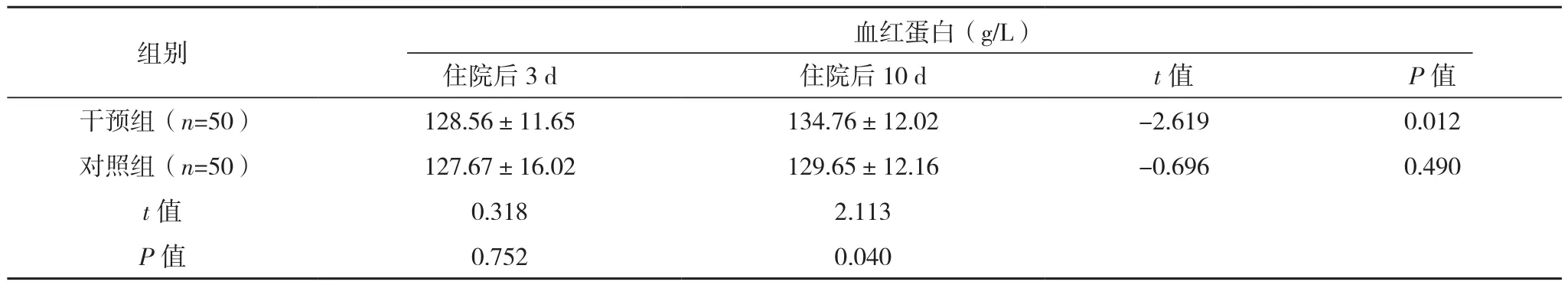
表3(续)
2.3 两组再住院率比较
干预组随访期间再住院率为26.0%(13/50),低于对照组的48.0%(24/50),差异有统计学意义(χ2=5.191,P<0.05)。
3 讨论
3.1 医护协同容量可提高慢性心力衰竭患者生活质量
慢性心力衰竭患者由于长期处于疾病状态,导致活动耐力下降,合并疾病多,生活质量较低[9]。本研究结果显示,干预后3个月,干预组MLHFQ得分明显低于对照组(P<0.05),说明医护协同容量管理可以改善患者心功能,提高活动耐力,提高患者舒适度及生活质量。
3.2 医护协同容量管理可以提高慢性心力衰竭患者的自我护理能力
容量管理不仅需要医护的配合,同样需要患者与家属的支持[10]。但有研究显示患者及家属在体重监测、饮食控制和出入量记录等方面依从性较差,自我管理水平较低[11-12]。因此,应对患者及其家属加强心衰基础知识的普及、饮食和生活方式指导,以提高患者的自我管理能力,改善生活方式,本研究通过医护协同模式,明确容量管理的目标、指导患者及家属以膳食日记等形式,使患者对容量管理有了量化概念,提高了容量管理的可操作性,并通过电话随访、微信记录自我管理日记等形式,及时发现患者在自我容量管理中遇到的困难及障碍并协助解决,有效提高了患者的自我护理能力。
3.3 医护协同容量管理可以有效改善CHF患者的心功能指标
文献[13]研究报道:容量负荷过重会导致心肌缺血及收缩力下降,进而导致多器官功能异常。因此,维持体液容量相对平衡是缓解心衰症状、治疗充血性心衰的关键之一,本研究结果与文献[13]报道一致,干预后3个月,干预组6 min步行试验距离、LVEF值、血红蛋白含量明显优于对照组(P<0.05),说明医护协同容量管理可以改善慢性心力衰竭患者的心功能。
3.4 医护协同容量管理可降低慢性心衰患者的再住院率
本研究结果显示,干预组再住院率低于对照组(P<0.05)。主要原因是通过延伸护理服务,在微信群中及时发现患者出院后自我体液管理出现的不足并及时解决,同时提高患者的自我护理的能力,从而从根源上解决患者困难,降低患者的年住院次数。
2018年中国医师协会心力衰竭专业委员会制定了文献[14]《心力衰竭容量管理中国专家建议》,对于慢性心衰患者的容量管理有指导意义。但同时由于患者的个体性,医护工作者仍需要针对患者的依从性、家庭经济等方面制定个体化的容量管理方案,从而在根源上改善患者预后。医护联合小组采用个体化体液容量管理模式,对患者针对性地进行容量状态评估及社会支持等,并通过CHF健康教育微信群的反馈,加强了医护小组与患者的沟通,使小组成员能动态评估患者的容量状态,并随时调整容量管理目标及治疗方案,有效提高患者的心功能[15]。可以改善慢性心力衰竭患者的心功能水平、自我护理能力及生存质量。
3.5 局限性与展望
在对CHF患者进行医护协同容量管理时,利尿剂的使用、控制液体摄入量等会在不同程度上加重患者的口渴感[16]。在本次研究中,采用咀嚼无糖型口香糖,乌梅喷雾剂、嘴含柠檬冰块等,促进唾液分泌,缓解口渴症状。但临床上CHF患者以老年人居多,采用口含冰块的方法可能刺激性过大,有损伤患者口腔黏膜或误吸的风险,咀嚼口香糖可能不适用于缺齿或咀嚼功能下降的患者。中药喷雾使用量小,因此不会额外加重患者的液体负荷。但CHF口渴感尚未形成完整的评估体系,因此该方法目前使用尚未推广,但可作为今后的研究方向。
另外,在新冠疫情的大环境下,CHF患者的居家延伸护理的要求进一步提高,本次研究中运用了信息平台构建互联网+医疗护理模式做初步探讨,医护人员可以远程对患者病情进行监测,对患者提出的主诉及时调整用药,指导患者进行有效的自我管理,达到减少再入院的目的[17]。
综上所述,心力衰竭患者通过医护协同容量管理模式实施体液容量干预,能改善生活质量,提高心功能,降低再住院率。

