加速康复外科护理对瓣膜置换术后患者康复的作用
钱小英 刘中华 姚伟
手术治疗是目前心脏瓣膜疾病和冠心病精准治疗的一种主要手段。心脏瓣膜置换术通过对狭窄或关闭不全的瓣膜进行人工置换,作为有效治疗心脏瓣膜疾病的主要方法之一,临床效果良好[1-2]。心脏手术患者因应用全麻药物影响体外循环、术后留管刺激、切口疼痛等因素,造成机械通气时间延长、呼吸道插管拔管不易、ICU住院时间延长、总住院治疗持续时间延长,给患者术后功能康复造成了很大难度。正因为心脏瓣膜置换术所带来的创伤更大,对术后护理工作的要求也相对较高,因此,积极探讨一种高效、规范的护理方式就显得格外重要。加速康复临床外科是丹麦的Henrik Kehket博士[3]在建立循证医学基础上开始制定的进行一些术后治疗期优化处理措施。加速康复临床外科护理工作模式是根据加速康复外科理念衍生的加速术后康复进度的护理工作模式[4]。虽然国内已在包括心脏血管外科在内的多个外科专业积极实践加速康复的外科理念[5],但由于护理理念、护理专业人才和多学科诊疗等因素的影响,应用于心脏瓣膜置换术仍有进一步的发展空间。本项研究试图探索优化心脏瓣膜置换术患者围术期的护理内容和策略,以便降低并发症的发生率,进而促使患者早日恢复健康。
1 对象与方法
1.1 研究对象
选择2019年6月—2020年12月在本院 ICU进行心脏瓣膜替换手术的92例患者作为研究对象,按照组间基本特征均衡可比的原则将其分为观察组和对照组,各46例。纳入条件:满足心脏瓣膜疾病及冠心病变的诊治标准;78周岁以下;根据纽约心脏病协会的分类,其心脏机能在II~IV级的范围内;患者接受了一次单瓣膜替换手术;手术后未出现明显的心律不齐或无明显的心律失常症状;患者神志清醒,能够顺利进行交流。两组患者基本资料比较差异无统计学意义(P>0.05),见表1。本研究由医院临床试验伦理学研究专业委员会批准。

表1 两组心脏瓣膜置换患者一般资料比较
1.2 护理方法
1.2.1 对照组 对心脏瓣膜置换患者按常规健康护理标准和护理内容给予常规围术期治疗和护理,包括常规术前正常健康教育、对症处理和各项术前准备工作,术后对症治疗,保持呼吸道通畅,自行安排康复训练,但不干预其运动程度,以预防各种严重并发症为主。术后随访半年,定期对日常生活自理能力和生活运动品质能力进行回访评价。
1.2.2 观察组 在对照组日常治疗的基础上,根植和贯彻对加速康复外科理念的护理干预,积极组建并加速成立加速康复外科护理队伍,同时做好心理健康培训和日常的照料护理工作,其核心干预手段主要包括采取术前缩短禁食禁饮时间、术前肺部通气训练、术中做好体温管理、体液管理、减少患者体内管道留置时间及术中并发症预防、术后应用多模式的镇痛措施、早期下床活动等方法,降低了术后患者的生物应激障碍和心理压力,从而加速患者术后康复。具体护理干预如下。
(1)心脏瓣膜病健康宣教:指导患者及家属通过视频观看学习心脏瓣膜病基础知识、了解治疗方法、认识治疗效果及瓣膜病注意事项,使患者及家属对心脏瓣膜病置换及加速康复外科理念有一定的认识。
(2)术前护理:术前引导患者消除对手术的担忧及不良情绪,与患者进行沟通和交流,提高患者对心脏瓣膜病置换治疗的依从性。注意保护肺部,清除患者的呼吸道和口腔。除了常见的康复措施外,在肺功能锻炼中也采用了这一理念,将以往主要在术后进行的有氧训练,如肺部呼吸康复训练提前至术前进行。确定手术日期后,开始进行相关的宣教和训练,每天早中晚指导患者根据呼吸功能训练器进行训练,具体根据自身情况各训练20~30 min,交叉进行吸气训练和吹气训练;鼓励患者尽早下床活动。指导患者术前6 h禁饮禁食,禁食水时间较对照组缩短2 h,可适当口服葡萄糖溶液,以减少术后低血糖的发生。
(3)术中护理:对患者做好体温管理,定期监测患者的目标体温,患者体温≥36℃,减少手术区域或部位的暴露面积,外科切口的清洗采用加热的溶液,整个手术过程调节手术间适宜的温度(22~23℃)和相对湿度(55%~60%),准备吸引器、除颤仪等外科手术器械。针对患者的年龄、体质和手术时机,采用防护垫片和水袋,以防止压力性损伤的产生。手术之前30 min给予抗菌药物,术后3 h以上再给予一次抗菌药物治疗。定期监控动脉血气含量及相关指标。
(4)术后护理:指导患者做好手术后的膳食安排,确保合理的营养均衡,促进患者尽快康复。手术后,应给予流质饮食或半流质饮食,并做好导尿和导液的看护,帮助患者排便;注意预防肺部感染、深静脉栓塞、尿潴留等术后并发症的发生。术后腹胀的患者可采用中医热敷法,促进局部气血的运行。
(5)疼痛护理及康复训练:根据患者病情制订镇痛方案并进行调整,为了达到有效镇痛,减少不良反应,术后应用多模式镇痛方案。多模式镇痛:采取降低引流管相关刺激、胸带固定、超前镇痛等综合措施[6]。指导患者正确使用自控镇痛泵,转移注意力等缓解患者疼痛感觉,以及静脉镇痛的应用,在达到最佳镇痛效果的同时,发挥镇痛协调作用[7]。护士团队根据患者具体情况反复评估患者疼痛程度,结合整个医疗团队意见按阶梯及时调整用药品种、药物剂量和具体给药方式方法,保证患者疼痛最小化。术后24 h,辅助病情稳定患者早期下床活动,拔管后协助患者取坐位或半卧位,比常规护理提前10 h进行床边活动,先坐位行被动运动,然后主动锻炼,再根据患者个体差异进行床边站立、扶床运动,以及病区行走锻炼等。患者在术后早期下床运动时可以将抱枕放在胸部,这样可以减少由于下床运动引起的切口疼痛。无法下床的心脏瓣膜病置换治疗患者应在护士的引导下进行床上功能锻炼或少量身体活动。1~3 d后进行腹式呼吸训练,每天2组,每组20~30 次,并监督患者每天坚持锻炼[8]。观察选项同对照组,对两组患者的相关数据分别于3个月和6个月后进行统计分析。
老年人吸入性肺炎发病前有呛食,误吸史,尤其对于有脑梗死病史患者更应引起重视。因此只有正确的评估患者,尽量满足其要求,向家属介绍吸入性肺炎的原因及治疗方案,减少发生误吸,患者才能达到良好的治疗效果,并且能防止误吸及窒息等严重并发症的发生。保留鼻饲防止食物误吸,并且在进食后床头抬高。加强口腔护理,加强气管切开患者的呼吸道管理是预防感染的重要环节,气管切开后患者没有有效吸痰、吸痰操作、气切换药等无菌要求不规范造成污染和吸痰方法不正确造成气道内膜的损伤均可造成和加重肺部感染,所以对吸痰操作要求非常严格。同时合理使用抗生素及时作痰菌培养和血培养,为应用抗生素合理规划,也是预防和控制肺部感染的关键。
1.3 观察指标
(1)术后疗效与恢复指标:比较了两组术后患者的机械通气持续时间、术后首次下床时间、术后ICU滞留持续时间、胸管留置时间、术后平均住院总持续时间,并对其进行分析统计相关临床数据。
(2)并发症:观察患者术后并发症发生率,包括深静脉栓塞、切口感染、尿潴留、低心排综合征。
(3)生活质量:采用改良Barthel指数评定量表,包括大便、小便、修饰等10个项目,对术后心脏瓣膜置换患者进行能力缺陷和自理能力的评分,最高标准分值为100分。分值大于60分说明状态良好,日常生活可以做到基本自理;41~60分表示中等伤残,生活上需要一定的帮助;21~40分表示严重伤残,生活明显需要依赖;≤20分表示完全伤残,生活完全依赖[9]。
1.4 统计学方法
采用SPSS23.0统计学软件对所得数据进行分析,计量资料以“均数±标准差”表示,组间均数的比较采用t检验或双因素重复测量方差分析;计数资料计算百分率,组间率的比较采用χ2检验。P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者心脏瓣膜置换术后疗效与恢复指标的比较
观察组患者的机械通气时长跟对照组相比大幅缩短,同时术后在ICU时间、术后首次下床时间、胸管留置时间和术后住院管理的时间等均缩短,差异均具有统计学意义(P<0.05),见表2。
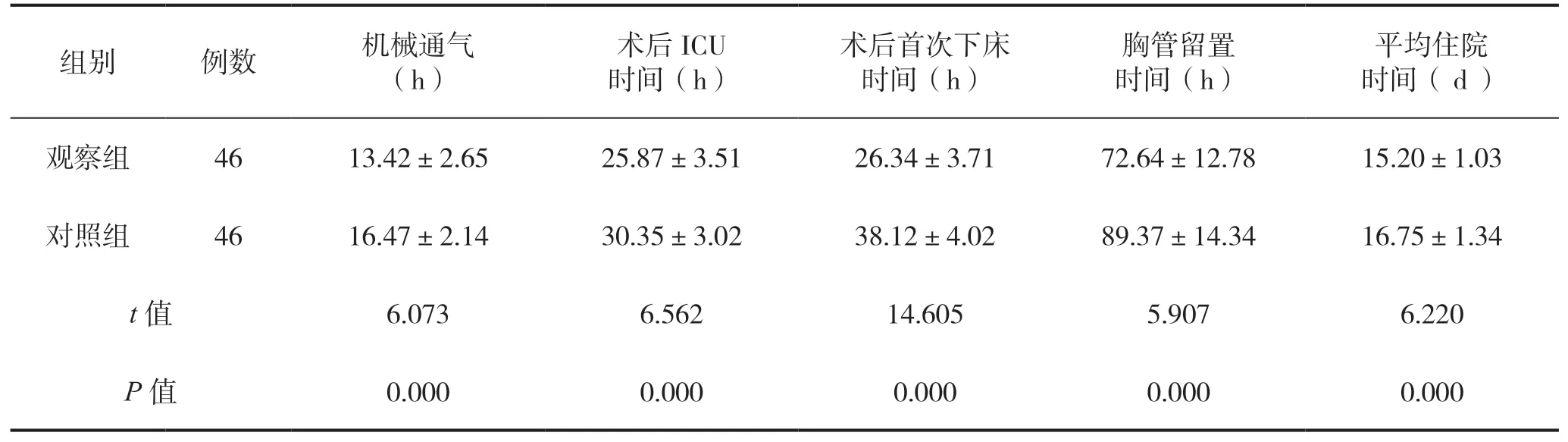
表2 两组患者心脏瓣膜置换术后疗效与恢复指标的比较
2.2 两组患者术后并发症发生率比较
观察组深静脉栓塞和切口感染病例数分别为2例和1例,而对照组则分别为4例和3例;另外观察组中并未出现手术后尿潴留和低心排综合征的发生。观察组患者总并发症发生率低于对照组,组间比较差异具有统计学意义(P<0.05),见表3。
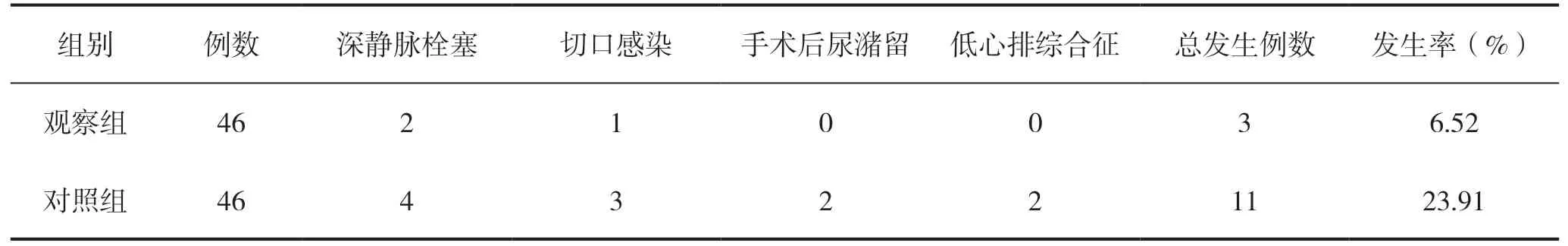
表3 两组患者术后并发症发生率比较
2.3 两组患者干预前后的生活质量评价对比
根据对术后3个月和6个月后的心脏瓣膜置换患者在生存质量上的评估,对照组与观察组患者之间的术后生存质量评价均在逐步提高,各观察节点的差异也具有统计学意义(P时间<0.05);观察组术后观察节点生存质量评价均高于对照组,加速康复外科护理组患者在干预后3个月生存质量较护理前逐步改善,6个月后生活质量评价高于对照组,组间差异具有统计学意义(P组间<0.05);并且随观察时限的增加,观察组与对照组之间的差异逐渐增大(P交互<0.05),见表4。

表4 两组患者加速康复外科干预前后生存质量评分比较(分)
3 讨论
3.1 加速康复外科护理对心脏瓣膜置换术后患者迅速恢复的疗效
随着近年来心脏瓣膜置换手术的发展,在手术方案不断完善的同时,常规围术期的护理干预措施已不能满足现状,同时提出了优化护理干预方案的需求,加速康复外科护理模式为心脏瓣膜置换手术的围术期护理指明了新的发展方向[10]。本研究结果表明, 观察组的机械通气持续时间较对照组缩短,并且患者的术后ICU持续时间、术后平均首次下床运动时间、胸管留置持续时间和术后平均住院的时间均较对照组短,这与陈霞等[11]报告的研究结论相符合。分析病因主要是对心脏瓣膜病健康宣教经过加速的康复外科护理与干预,前期患者对心脏瓣膜置换术意识逐渐增强,不安、害怕的负面情绪也有所减轻,并有更积极开朗的情绪协助护理。围术期护理做好护肺工作,制订饮食清单,术后留管、切口等有效管理[5]。在术后恢复阶段,落实加速康复外科理念护理,进行科学规律的运动锻炼,循序渐进地帮助患者提高身体恢复能力[12]。因为心脏瓣膜置换术患者必须长时间口服华法林等抗凝药物,因此影响患者的存活率和生存质量与抗凝药的使用品种、使用时间和使用效果直接相关。长期服用抗凝血药,并根据患者情况不断调整剂量与加速康复手术护理干预是否具有协同促进作用,本研究尚未开展相关研究,后续将进一步协调统一术后药物的使用与护理。
为了促进心脏瓣膜置换术患者的早日康复,进一步明确术后患者并发症的相关影响因素,如何有针对性地对患者进行治疗和护理方法尤为重要。本研究主要探讨与优化心脏瓣膜置换术患者围术期的护理对策,从患者术后与合并症患病率对比分析,观察组的综合患病率低于对照组 。
3.2 构建和实现在加速康复外科护理过程中的优势
瓣膜置换术可以实现心脏瓣膜疾病的彻底治愈,但是瓣膜置换术由于受患者病情严重程度,操作复杂影响,术后并发症的发生率较高,任何手术创伤或护理不当的因素都会促使并发症的发生,研究如何促进患者加快康复,改善预后意义重大。有研究报道[13],加速康复外科技术的临床运用,可有效干预在胸腔镜下肺叶切除术患者的创伤、应用于神经外科围术期患者等[14]具有保护作用。本研究主要面向心脏瓣膜置换术患者,根据心脏瓣膜置换的治疗特征,制订加速康复外科综合护理方案,同时采取术前管理方法,较常规护理中缩短禁食时间,术前管理开展肺功能呼吸复苏护理培训,术后管理开展多阶段镇痛训练和下床锻炼[15]。康复监护管理,不但有助于提高患者手术期护理,也有助于提高患者预后,而且有助于改善患者的恢复效率,提高生活质量。
对心脏瓣膜置换术患者而言,由于锻炼方法和运动力度过大极易造成心血管事故的发生,对术后如何做好健康护理也有一定的影响,所以通过开展加速康复外科护理干预,并制订系统而严格的健康护理措施,患者在术前、术中、术后各个阶段均可以进行详细周全的护理。而本研究成果也将促进康复外科护理人员或机构利用Barthel指数评价量表和自主能力评估系统对患者的生活质量进行评价。结果显示,观察组加速康复外科干预后6个月Barthel指数评价量表评分高于对照组 。这些护理模式坚持以患者为中心的宗旨,在理解患者需要和尽量解决其合理要求的基础上,缓解患者在心脏瓣膜置换后的消极心态,有效提高了医护水准。这与常规的护理方式和护理内容比较,更具备计划性与预见度。
通过本研究项目实施的加速康复外科护理,可以帮助患者术后尽快康复。本研究护士团队由专职护士、责任护士、营养护士、康复护士、疼痛护士共同组建,积极高效地对患者状况做出正确判断,并对罗姣等[16]报道中的相关护理措施进行了落实。积极与医生团队沟通,手术项目的实施与加速康复外科护理策略的相辅相成,优质护理工作内涵的延伸,联合应用措施的加强等,都能取得良好的协同效应。
综上所述,经过对本次心脏瓣膜置换术患者围术期全过程所采取不同的护理措施研究可以看出,加速康复外科护理干预,减少了并发症和风险的发生,改善了患者术后生活质量,减轻了患者心理负担,对恢复患者心功能有帮助,缩短了住院时间。由于研究仅纳入本院区患者,且样本量较少,在今后研究中,可增加样本量,开展多中心研究,进一步探讨加速康复外科护理对瓣膜置换术后患者康复的影响。

