社区主观认知下降老年人的运动认知风险综合征发生情况及影响因素研究
杨存美,舒刚明,胡亦新,2,马虹颖,李佳黛,张天一,毛鑫,吴冰,闫瑾,李天志
随着老龄化社会的不断加速,痴呆成为严重威胁老年人生活质量的疾病之一,目前尚无特效药和特殊治疗方案,早期诊断、早期预防尤为重要[1-3]。近年来,较多的研究表明,在痴呆早期阶段,主观认知下降(subjective cognitive decline,SCD)和步态异常均为重要的筛查依据及干预“窗口”[4-6]。SCD是指患者自身感觉认知水平较前下降,但客观神经检测未发现病理改变的状态[7],是认知下降的初始阶段,在社区老年人中患病率高,但易被忽视。运动认知风险综合征(motoric cognitive risk syndrome,MCR)是指在没有行动障碍或痴呆的老年人中同时存在SCD和步速下降,是一种高风险的临床综合征,其可导致老年人跌倒[8]、住院[9]、残疾[10]、死亡[11]等不良事件的风险增加,能有效预测老年人痴呆的发生[12]。目前我国对MCR领域的研究尚处于起步阶段,大规模的流行病学研究较少。国外关于MCR的流行病学研究主要集中在欧洲、美国、日本等地区,受地域、种族、研究对象选择、样本量等因素影响,各国老年人MCR流行病学研究数据存在差异[13],且缺乏对SCD老年人群的研究。因此,本研究对社区SCD老年人进行MCR筛查,从人口学资料、生理、心理、生活方式、营养状态、患病情况、用药史等角度进行综合分析,以期明确此类老年人发生MCR的影响因素,为制定有效的早期干预策略提供参考。
1 对象与方法
1.1 研究对象 本研究为横断面研究,数据来源于一项社区老年人的长期队列研究,该队列于2019年1月至2022年1月对北京某社区1 042例老年人进行调查,本研究选取符合要求的SCD老年人459例为研究对象。SCD的评估标准:(1)采用简版老年抑郁量表(GDS-15)中的有关记忆的问题进行筛选,条目为:“你是否觉得记忆力比大多数人差?”,受试者回答“是”后进行进一步评估[14]。(2)采用蒙特利尔认知评估基础量表中文版(Montreal Cognitive Assessment-Basic,MoCA-B)对老年人进行认知评估,60~79、80~89、≥90岁受试者的SCD与认知障碍界值分别为25、24、23分,高于界值者视为存在SCD[15]。研究对象纳入标准:(1)年龄≥60岁;(2)可以与调查者进行正常沟通。排除标准:(1)MoCA-B评分低于界值,疑似存在阿尔茨海默病(Alzheimer's disease,AD)或轻度认知障碍者;(2)失去自理能力,需要长期护理或存在陪护依赖者;(3)既往髋部骨折或曾接受过髋关节假体置换术者(髋关节疾病可直接引发步速及步态问题,但不能代表患者整体功能下降[16-17]);(4)同时合并其他可引发认知功能受损的急性或慢性神经系统退行性疾病者,如急性脑血管病事件、癫痫、帕金森病、额颞叶痴呆;(5)既往患有严重的焦虑症、抑郁症或其他精神疾病者;(6)存在听力、视力严重下降及失语,无法进行MoCA-B评估者。本研究经解放军总医院研究伦理委员会审核批准(伦理编号:S2018-102-02),并已在中国临床试验注册中心登记(注册号:ChiCTR900022576),纳入受试者均知情同意,并签署知情同意书。
1.2 研究方法
1.2.1 分组方法 步速是评估和监测老年人身体功能状态和整体健康状况的指标,可以反映多个器官/系统的健康状况,被称为人体“第六生命体征”。本研究采用欧洲老年人肌少症工作组(EWGSOP2)推荐的肌少症诊断标准,以6 m步速测定法进行步速评估,共测量2次,记录耗时较短的1次,步速≤0.8 m/s为步速下降[18]。同时存在SCD和步速下降的老年人为MCR组,不存在步速下降者为非MCR组。
1.2.2 资料收集方法 采用本研究自行设计的问卷进行资料收集,包括一般资料、生理因素、生活方式、心理因素、营养状态、患病情况及用药史7个部分。其中,患病情况和用药史信息获取自干休所门诊部调取的病历资料,其余信息为现场评估。(1)一般资料,包括年龄、性别、文化程度、婚姻状况。(2)生理因素:①采用老年人能力评估量表评估视力/听力,以评分2~5分为存在视力/听力下降[19];②测量老年人的身高、体质量,并计算体质指数(BMI);③采用Barthel指数评定量表评估老年人的基础性日常生活活动能力(basic activities of daily living,BADL),量表包括排便控制、排尿控制、修饰、如厕、进食、洗澡、穿衣、床椅转移、平地行走、上下楼梯10个条目,总分为100分,分值越高表明老年人独立性越好,量表Cronbach's α系数为0.946[20];④采用Lawton-IADL量表评估老年人的工具性日常生活活动能力(instrumental activities of daily livingIADL),量表包括打电话、购物、食物烹调、做家务、洗衣服、外出、服药、处理财务8项,总分为8分,分值越高表明老年人独立性越强[21]。(3)生活方式:①是否吸烟,以吸烟半年以上且过去30 d吸过烟为吸烟;②是否饮酒,以过去半年内每个月至少饮酒1次为饮酒;③每周运动时长,以女性每周运动时长<120 min、男性每周运动时长<150 min为低体力活动[22];④运动种数。(4)心理因素:①采用GDS-15评估老年人抑郁情况,该量表共15个条目,各条目采用“是/否”进行评价,得分范围为0~15分,≥5分为存在抑郁症状[23];②采用广泛焦虑自评量表(Generalized Anxiety Disorder Questionnaire,GAD-7)评估老年人焦虑情况,该量表共包含7个条目,≥5分为存在焦虑症状[24]。(5)营养状态评估:采用微型营养状态评定简表(Mini Nutritional Assessment Short Form,MNA-SF)进行评估,该量表共包含6个条目,总分14分,得分越高,营养状态越好[25]。(6)患病情况:统计老年人罹患慢性病的种数及单病种情况,设计的病种包括高血压、冠心病、慢性心力衰竭、心律失常、高脂血症、脑卒中/短暂性脑缺血发作(TIA)、多发腔隙性脑梗死、慢性肺病、哮喘、消化系统疾病、2型糖尿病、周围血管病、肝脏疾病、慢性肾脏疾病、前列腺增生、结缔组织病、肿瘤、骨关节炎、腰椎病、颈椎病、近2年骨折史、骨质疏松、痛风、眼部疾病、口腔疾病。(7)用药史:统计老年人目前服用药物种类,同时服用≥5种药物者视为多重用药[26]。
1.2.3 质量控制方法 为保证本研究结果的准确性及有效性,实施质量控制措施包括:(1)调查前充分解释本研究的目的、方法、意义,确保老年人知情同意;(2)调查者经过统一培训及考核,充分掌握量表内容、测评和实施方法;(3)测评后双人复核调查问卷及录入数据,保证数据录入的准确无误。
1.3 统计学方法 采用SPSS 26.0统计软件进行数据处理。正态分布的计量资料以(±s)表示,组间比较采用t检验;计数资料以相对数表示,组间比较采用χ2检验;SCD老年人发生MCR的影响因素分析采用多因素Logistic逐步回归分析(α入=0.05,α出=0.10)。检验水准α=0.05(双侧)。
2 结果
2.1 老年人的一般资料 459例老年人年龄为61~99岁,平均年龄为(82.3±7.6)岁;男254例(55.34%),女205例(44.66%);文化程度为初中及以下61例(13.29%),高中/中专112例(24.40%),大专110例(23.97%),大学及以上176例(38.34%);有配偶339例(73.86%),无配偶120例(26.14%)。
2.2 社区SCD老年人MCR发生情况 459例老年人的MoCA-B得分为23~30分,平均得分为(26.2±1.9)分。其中MCR患者125例(27.23%),其MoCA-B平均得分为(25.8±2.0)分,平均步速为(0.62±0.14)m/s;非MCR患者334例,其MoCA-B平均得分为(26.4±1.8)分,平均步速为(1.09±0.19)m/s。
2.3 社区SCD老年人发生MCR的影响因素分析
2.3.1 MCR组和非MCR组老年人临床资料比较 MCR组和非MCR组老年人的年龄、BADL、IADL、每周运动时长、焦虑情况、营养状态、患病情况(高血压、慢性心力衰竭、心律失常、脑卒中/TIA、多发腔隙性脑梗死、2型糖尿病、周围血管病、肿瘤、骨关节炎、近2年骨折史、眼部疾病、口腔疾病)、多重用药史比较,差异有统计学意义(P<0.05),见表1。
2.3.2 社区SCD老年人发生MCR影响因素的多因素Logistic逐步回归分析 以是否发生MCR为因变量(赋值:未发生=0,发生=1),以表1中差异有统计学意义的变量为自变量,同时将文化程度、婚姻状况、BMI、抑郁、是否吸烟、是否饮酒作为控制变量,进行多因素Logistic逐步回归分析。结果显示,年龄、BADL、IADL、每周运动时长、焦虑情况、高血压与脑卒中/TIA患病情况是社区SCD老年人发生MCR的影响因素(P<0.05),见表2。
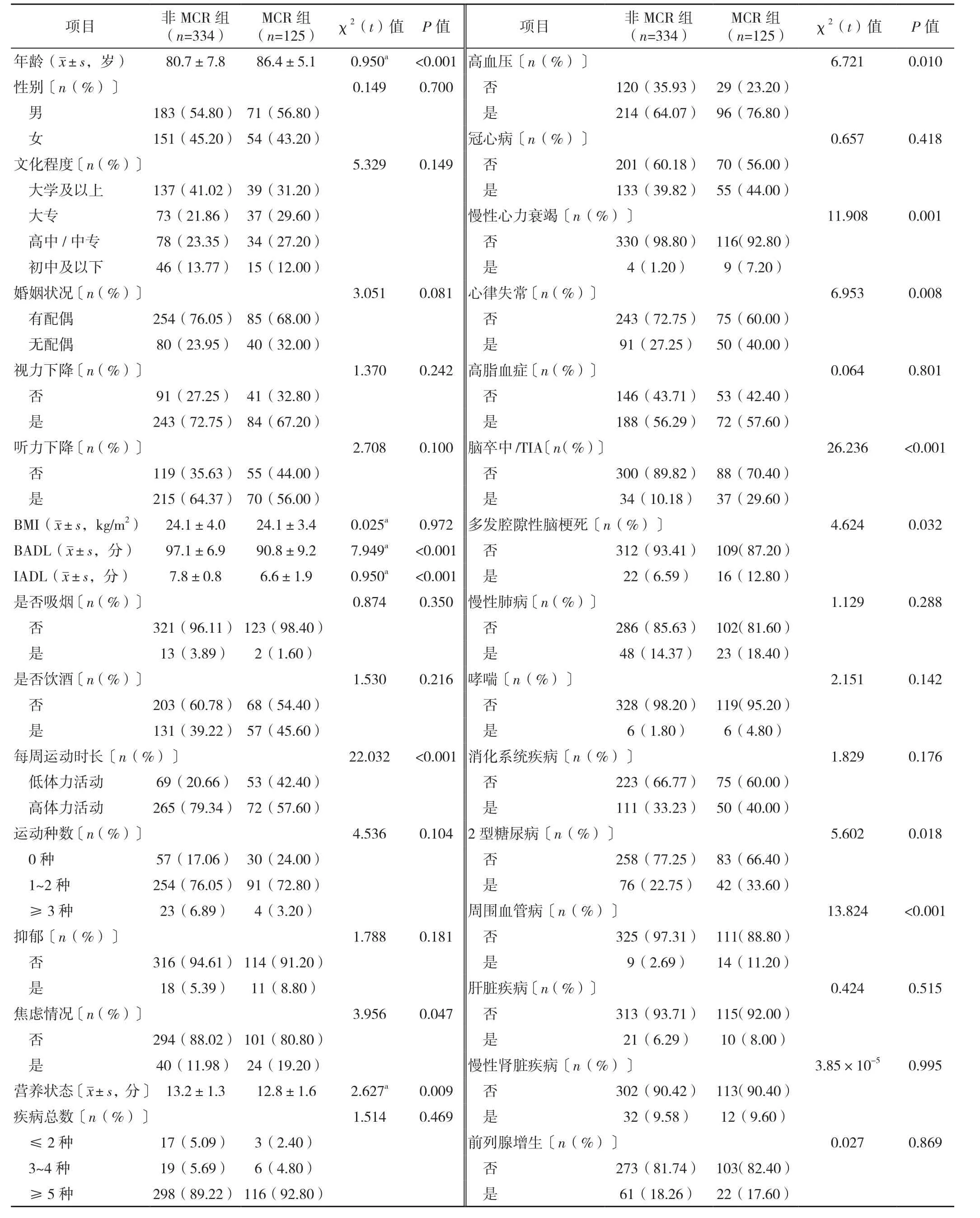
表1 MCR组和非MCR组老年人临床资料比较Table 1 Comparison of clinical data of community-living elderly people with subjective cognitive decline with and without motoric cognitive risksyndrome
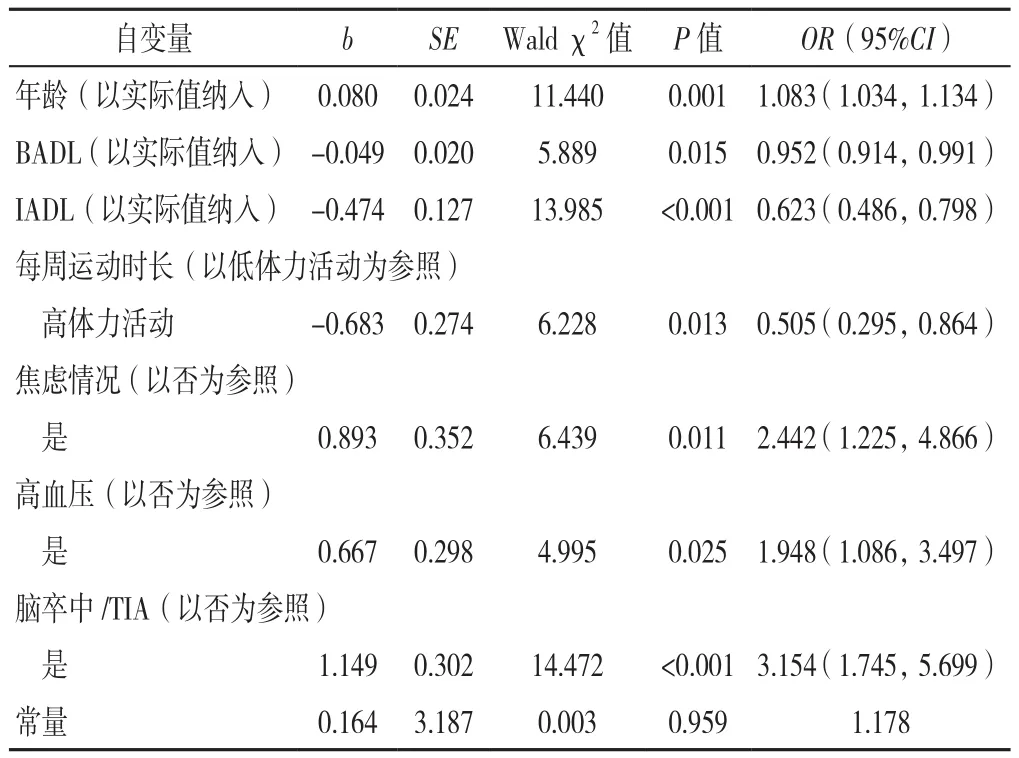
表2 社区SCD老年人发生MCR影响因素的多因素Logistic逐步回归分析Table 2 Stepwise multinomial Logistic regression analysis of influencing factors of motoric cognitive risk syndromein elderly people with subjective cognitive decline in the community
3 讨论
3.1 社区SCD老年人MCR发生率较高 MCR作为一种新型的痴呆前期有效预测综合征,其相关研究在我国仍处于探索阶段,因评估标准及评估工具的不同,关于MCR发生率的研究结果也存在差异。SCD作为认知下降的早期“窗口”,SCD老年人与普通老年人相比,有认知下降主诉,但在标准神经心理测试上与普通老年人无差异,常被认为是正常老化现象而延误干预。本研究显示社区SCD老年人MCR发生率为27.23%,高于既往我国老年人群9.6%~12.7%的MCR发病率[27-28],可能与本研究研究对象为SCD老年人及纳入老年人年龄偏大有关。这也提示社区医务人员应加强SCD老年人早期预防痴呆的宣传工作,强调其重要性,积极筛查MCR人群,积极制定针对性干预措施,预防MCR的发生。
3.2 社区SCD老年人发生MCR的影响因素分析 在人口学资料方面,本研究显示年龄是社区SCD老年人发生MCR的影响因素〔OR(95%CI)=1.083(1.034,1.134)〕,年龄越大,MCR发生率越高,此结果与先前国内外大部分研究结果一致[28-29]。主要原因可能是年龄的增长会引发大脑神经元连接改变、海马体萎缩、脑血管硬化、脑血管狭窄,继而引发大脑供血、供氧不足,最终造成认知功能下降[30]。而步态和认知有许多共同的脑部功能领域,不同的定量步态参数反映了与不同认知领域间的联系,具有步态、平衡或运动功能障碍的患者跌倒和转为AD的风险更大[31]。因此,年龄越大越应给予更多的关注,临床工作中需针对认知评估结果,及早地给予相关人群认知功能及步态功能训练,提高认知水平。
自理能力方面,本研究显示不论BADL还是IADL均与MCR的发生有关,自理能力评分越低,MCR发生率越高〔OR(95%CI)分别为0.952(0.914,0.991)、0.623(0.486,0.798)〕。既往研究也显示,高水平BADL,特别是高水平IADL是社区老年人SCD的保护因素[32]。一项对德国1 467例老年人为期10年的队列研究显示,BADL与认知功能呈正相关,且IADL得分下降的老年人患痴呆的风险较得分未下降的老年人增加6倍[33]。而步速与平衡功能及运动功能等均呈高度相关性,步速下降会导致身体活动减少和身体机能退化,影响老年人的独立生活能力[34]。这提示社区医务人员和照顾者需多关注SCD老年人的日常生活表现,鼓励老年人坚持从事力所能及的劳动,以减缓MCR的发生。
在体力活动方面,本研究显示,相较于低体力活动者,高体力活动发生MCR的概率更低〔OR(95%CI)=0.505(0.295,0.864)〕。既往研究也显示久坐和缺乏运动是 MCR的危险因素[35]。SEMBA等[36]认为MCR与低体力活动和肥胖呈正相关,而与MCR组相比,健康组受试者体育活动锻炼次数更加频繁[37]。体育活动对MCR的保护机制可能是降低了高血压、胰岛素抵抗等危险因素的不利影响,并能增强机体免疫力[38-39]。因此,鼓励老年人积极参加体育活动、增加运动量、重视肌肉训练可能有助于提高MCR老年人的认知功能。
在心理因素方面,本研究显示,焦虑情况与MCR的发生有关〔OR(95%CI)=2.442(1.225,4.866)〕,与既往研究结果相一致。一项持续17年的随访研究发现焦虑症状是发生认知功能损害及痴呆的危险因素[40];加拿大一项老龄化纵向研究结果显示,抑郁、焦虑和抗抑郁/焦虑药的使用与MCR密切相关[41]。而随着焦虑程度的不断加重,老年人也会出现疲乏无力、全身疼痛、自主神经功能紊乱等躯体症状,导致躯体运动功能下降,出现步速减退等症状,最终导致MCR的发生。因此,早期识别老年人焦虑情况,帮助老年人维持良好的心理健康状态,保持积极、乐观的生活态度,有利于提高其认知水平。
在疾病史方面,慢性病是影响老年人健康的重要因素,慢性病的种数、严重程度、疾病类型、发作频次等均影响老年MCR的发生与发展[13]。本研究显示与未患高血压、脑卒中/TIA的老年人相比,患有高血压、脑卒中/TIA的老年人发生MCR的概率更高〔OR(95%CI)分别为1.948(1.086,3.497)、3.154(1.745,5.699)〕。高血压患者由于长期血压偏高,会导致动脉粥样硬化,血管内膜发生改变,大脑供血不足,影响脑室周围白质的供血,而白质与执行功能密切相关,在控制步态和认知过程中起着重要作用[42]。脑血管疾病是影响老年人认知的重要因素,其危害性不容忽视。一项来自法国的步态研究系统评价指出,有脑卒中史的成年人患MCR的风险是健康人的2倍[43]。WANG等[44]对印度139例老年人脑成像结果进行研究发现,MCR的发生与前额腔隙性脑梗死有关。因此,应鼓励老年人积极控制高血压、脑卒中/TIA等慢性病,以延缓MCR的发生。
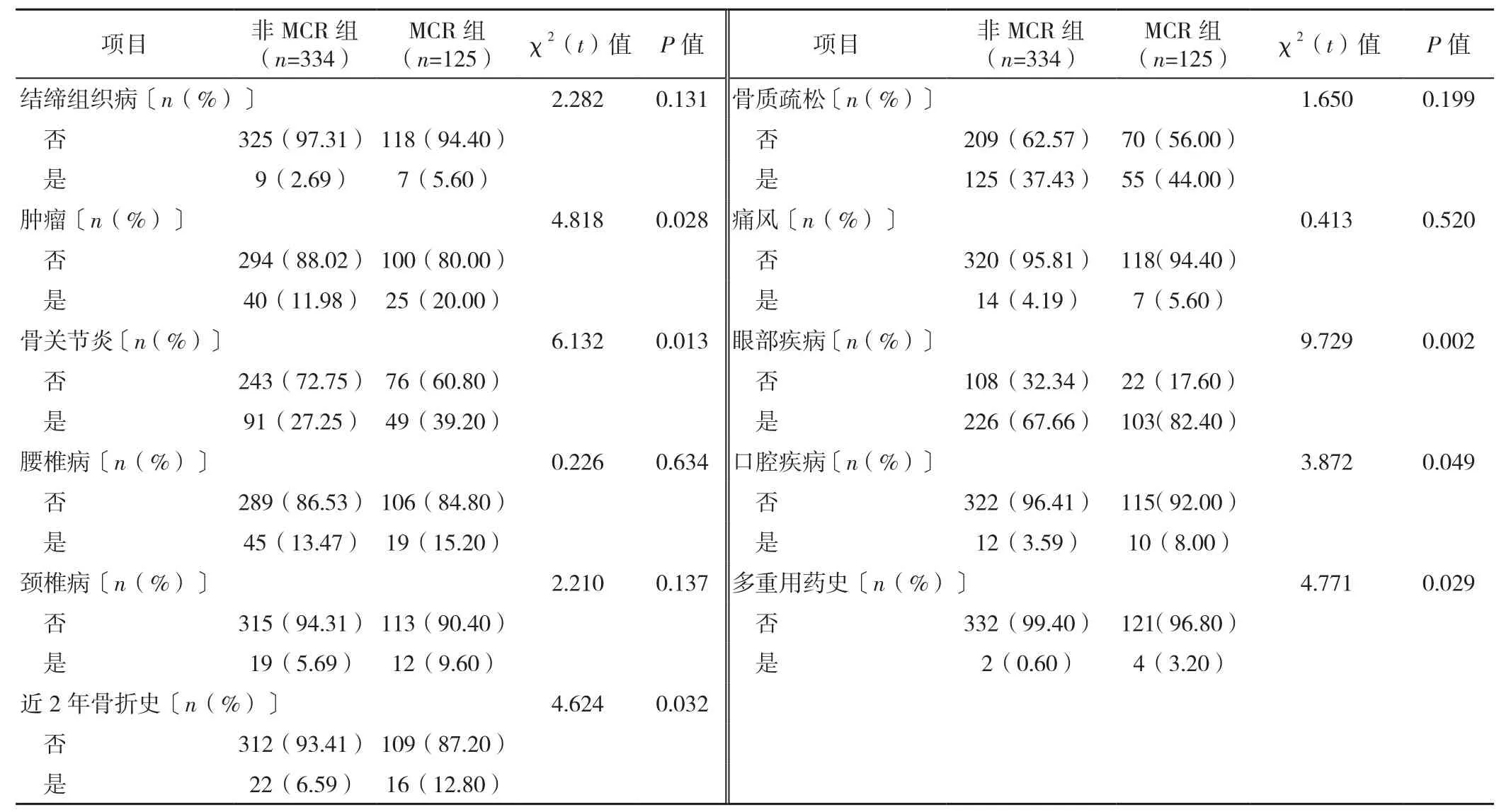
(续表1)
综上所述,社区SCD老年人MCR发生率较高,同时MCR的发生受年龄、生活能力、体育活动、患病情况及心理因素的影响。因此,社区医护人员应对老年人进行筛查,尽早发现MCR人群,对高龄,生活能力下降,缺乏体育锻炼,合并高血压、脑卒中/TIA及存在焦虑情绪的老年人给予重点关注,协助其控制慢性病,促进其养成良好的生活方式,延缓MCR向痴呆进展。
本研究也存在一定的局限性,研究方法采用横断面研究,无法评估暴露的影响因素与MCR结局之间的时间顺序。未来会扩大样本量,对老年人进行跟踪随访,以期取得更有效的研究成果。
作者贡献:杨存美、胡亦新提出研究思路、负责统计学分析,并撰写论文;杨存美、李佳黛、毛鑫、吴冰、闫瑾负责数据收集与整理;舒刚明、马虹颖负责论文修订;张天一负责统计分析指导;李天志负责设计研究方案及指导研究实施。
本文无利益冲突。

