经前正中入路手术治疗腰椎结核术后复发1例*
张 皓 刘 华 邹 波 张 玥 高秋明
1 中国人民解放军联勤保障部队第九四〇医院骨科中心,甘肃省兰州市 730050; 2 西北民族大学医学部
脊柱结核为最常见的一种肺外结核,发病率占骨与关节结核的首位。其以胸椎最为常见,腰椎次之,易造成后凸畸形、神经功能障碍等,严重时可导致瘫痪。由于脊柱结核的病灶部位较为特殊,且致残率较高,具有难治性和易复发性,导致患者的日常生活及工作受到严重影响,因此手术治疗是脊柱结核的重要治疗方法,但初次手术后会由于各种原因导致患者术后复发,其复发率为1.28%~25%[1]。现报道1例经前正中入路手术治疗腰椎结核术后复发病例。
1 病例资料
1.1 一般资料 患者女,41岁,因“腰骶椎结核术后8个月余,右下肢疼痛8d”入院。8个月前因“腰骶椎结核并脓肿(L5、S1)”就诊于我院,明确诊断后行后入路病灶清除+植骨融合内固定术,术后患者顺利出院,出院后行规律抗结核治疗。患者本次入院因8d前无明显诱因突感右侧腰骶部疼痛伴右下肢放射性疼痛不适,伴腰部活动明显受限。查体:患者腰骶部棘突及棘突旁压痛阳性,腰椎活动受限,双下肢肌力、肌张力未见明显异常,双下肢直腿抬高实验均为阴性,双侧膝、腱反射正常引出,双侧巴氏征阴性,双下肢末梢动脉搏动、血运可。入院完善胸部CT提示:双肺上叶及下叶背段多发小结节,以上叶为著,多考虑继发肺结核。腰椎MRI提示(图1):L5及S1椎体边缘可见骨质吸收破坏影,周围髓质骨内信号升高,相应椎间隙狭窄并其内可见多发碎骨渣影,腰骶部椎前及椎后间隙内脓肿,内可见条形长T1、长T2信号影,fs-T2WI呈高信号。腰椎CT提示(图2):L5及S1椎体边缘可见骨质吸收破坏影,周围骨质密度增高,相应椎间隙狭窄并其内可见多发碎骨渣影。实验室检查:结核杆菌细胞免疫阳性,CRP 11.6mg/dl,血沉 67mm/h,PCT 0.130ng/ml,嗜酸性粒细胞百分比6.4%。行支气管镜检查取少量肺泡灌洗液送抗酸染色及药敏实验提示耐药性肺结核。明确诊断:(1)腰骶椎结核术后,耐药性结核;(2)继发性肺结核。遂于2021年3月10日在全身麻醉下行“前路腰椎椎间植骨融合术、髂骨取骨移植术、腰椎结核病灶清除术、脊柱螺钉内固定术(ALIF)”。

图1 术前腰椎MRI

图2 术前腰椎CT
1.2 手术 手术取左侧腹旁正中线纵向切口,依次切开皮肤、皮下,显露腹直肌腱鞘,沿后鞘于腹膜间隙向外钝性分离,拉钩拉开两侧,沿间隙进入到L5~S1椎前牵拉开髂血管,术中透视定位无误后,尖刀切开L5~S1前纵韧带及椎间盘组织,摘除L5~S1椎间骨颗粒,彻底刮除坏死病灶,向后探及椎旁可见少量脓性分泌物,予以彻底清除。刮除L5~S1终板至新鲜骨面,创造良好植骨面。术中可见L5~S1椎间未愈合死骨较多,少量脓肿。右侧髂前上棘取大小约3cm×1.5cm骨块,修剪成两部分植入椎间,再取颈椎前路钛板及4枚螺钉行内固定,彻底止血,冲洗伤口,切口内放置1根引流管,清点无误后逐层关闭伤口,术毕。
1.3 术后及复查随访 术后予以抗感染、抗结核等对症治疗。术后复查腰椎CT(图3)可见L5、S1椎体内并可见前路内固定钉留置影。L5及S1椎体边缘可见骨质吸收破坏影,周围骨质密度增高,相应椎间隙狭窄并其内可见多发碎骨渣影。病理活检提示(图4):可见炎性结节,由坏死、上皮样细胞、偶见多核巨细胞构成,抗酸染色找到可疑阳性菌。病理诊断符合结核(腰椎)。术后查CRP 9.09mg/dl,血沉 75mm/h,PCT 0.018ng/ml。后患者顺利出院。出院后据药敏结果长期抗结核治疗。患者术后3个月于我院复查,右下肢仍有轻微疼痛不适症状,偶有腰骶部疼痛不适,症状较前明显缓解。行CT检查提示(图5)L5及S1锥体边缘可见明显骨质吸收影,相应椎间隙内可见多发碎骨快影及内固定钉固定影。
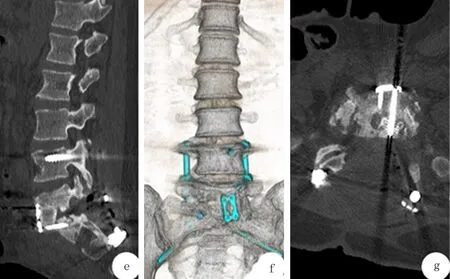
图3 术后CT
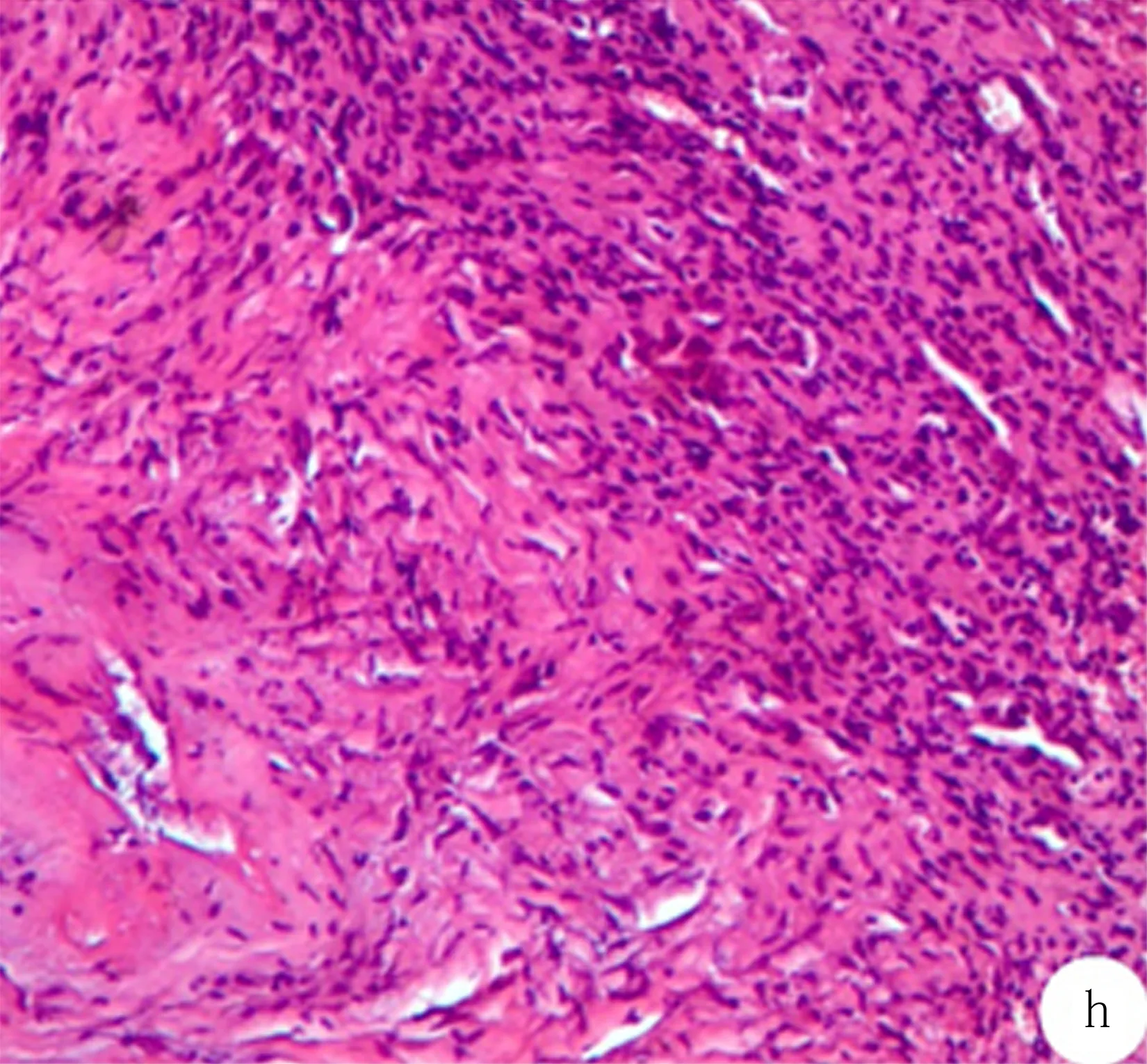
图4 术后病理活检
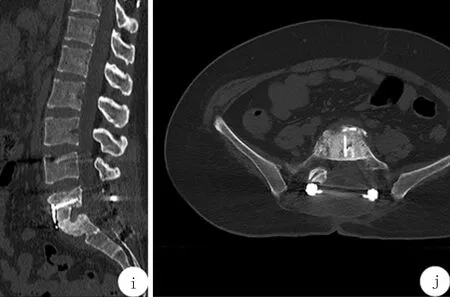
图5 术后3个月CT
2 讨论
近年来,脊柱结核的发病率正逐年上升,这给临床治疗提出了更高的要求。脊柱结核多是由原发灶处的结核分枝杆菌通过动、静脉途径以血源扩散的方式进入椎体松质骨中继而形成的[2]。脊柱结核多为单发,结核菌会侵犯与其原发灶相邻2个椎体及其椎间盘。脊柱结核的患者常有结核病史,部分区域疼痛、脊柱活动受限、病灶周围出现脓肿、脊柱畸形等,同时可伴有结核全身中毒症状。脊柱结核的影像学表现:X线摄影及CT检查对早期脊柱感染性疾病均缺乏特异性,而MRI检查脊柱感染的敏感度及特异度较高,可作为早期诊断的重要手段。X线特点为椎体及椎间盘严重破坏,椎间隙明显变窄或消失,严重时可伴有脊柱后凸畸形;CT特征为多发的伴硬化的圆形或类圆形软组织密度影骨破坏和破坏区内沙砾样死骨,局部病灶少见骨质增生硬化,多伴有椎旁寒性脓肿或流注脓肿[3]。MRI表现为T1低信号及T2高信号,增强提示均一或不均一椎体高信号改变[4]。根据临床症状、体征、实验室检查和影像学检查,诊断脊柱结核一般无困难,但确诊还需要靠细菌学检查和病理学检查。此外,本病应与脊柱布氏杆菌病、椎体终板骨软骨炎、化脓性脊柱炎、脊柱肿瘤、强直性脊柱炎等疾病做鉴别。
脊柱结核治疗的目的是为了清除感染灶、重建脊柱的稳定性及尽可能地恢复脊髓神经功能。对于部分脊柱结核患者来说,经过长期、规律的抗结核治疗可获得较好的疗效,但当药物治疗效果欠佳,患者出现脊髓压迫引起神经功能障碍、严重的后凸畸造成脊柱不稳定、出现不可吸收的脓肿、死骨或窦道时,则应采取手术治疗。手术治疗的目的包括缓解疼痛、彻底清除病灶及死骨、解除神经脊髓受压及刺激、重建脊柱稳定性等[5]。但由于脊柱尤其是腰椎负重大、活动多、容易产生慢性劳损,且腰椎间隙血运丰富,血流速度慢,易导致结核杆菌滞留于椎体松质骨间隙,因此脊柱结核具有难治性及易复发性等特点。桂钱欢等[6]的研究表明,腰椎结核术后复发的主要原因包括:(1)结核病灶清除不彻底;(2)耐药性结核菌株的产生;(3)放置非自体移植物过多;(4)内固定的松动或失效;(5)患者自身长期的营养不良;(6)未能规律、长期的抗结核治疗。对于术后再次复发的腰椎结核患者应明确复发原因,在规律抗结核治疗的基础上,对有手术指征的患者尽早行手术治疗。二次手术主要包括单纯前路、前后路联合、单纯后路等主要的手术方式。前路手术适用于原发病灶位于椎体的前方且脓肿较大、心肺功能良好的患者。而对于椎体后方脊髓明显受压且心肺功能较差、脊柱后凸畸形严重等脊柱稳定性较差的患者,行后路手术能有效矫正后凸畸形,提供坚强的固定,从而达到稳定脊柱的目的。前后联合入路则兼具前路及后路的优势,适用于椎体受到严重破坏、椎体周围较大脓肿、脊柱后凸畸形严重及清除病灶后需要大量植骨的患者, 有学者研究认为,前后联合入路手术适用于复杂性或节段跳跃性胸腰椎脊柱结核患者,其具有彻底清除病灶、植骨成活率高及内固定稳定等优点[7]。
综上所述,本例患者腰椎结核术后规律抗结核治疗且影像学检查未见明显后方内固定松动或断裂,术后8个月出现复发,行药敏检查提示耐药性结核,故笔者认为该患者此次复发的主要原因为出现耐药性结核菌株。入院后该患者影像学检查提示腰骶部椎间隙内脓肿形成,有明确手术指征。考虑到患者初次手术为后路手术,术前检查未见明显后方内固定松动或断裂,且椎前间隙有脓肿形成,故此次翻修手术选择前正中入路,既不对初次手术的后方内固定装置造成破坏,又能彻底清除病灶及脓肿、死骨等,且能与后方的内固定装置一起提供坚强、稳定的固定支持,因此可获得较好疗效。对于初次手术后再复发的胸腰椎结核的患者而言,在规律抗结核治疗的基础上严格掌握手术适应证、全面评估、合理用药、全身营养支持,依据患者自身病情选择适宜的手术方案,彻底清除病灶并保障内固定物的稳定,从而取得满意的疗效。

