探讨阿奇霉素与β-内酰胺类抗菌药物联合应用的合理性
石婉莹
(蒙阴县人民医院 山东 临沂 276200)
现阶段,很多医院儿科处方点评期间,发现儿科患儿在接受下呼吸道感染治疗过程中,主治医师会对患儿开一些具有抗感染效果的β-内酰胺类抗菌药物[1],在实施病原体检查显示肺炎衣原体与支原体呈现阳性的情况下,医师会经验性地对该类患儿实施β-内酰胺类抗菌药物结合阿奇霉素治疗[2]。作为广谱抗菌性药物,在患儿接受病原学检查呈现阳性的情况下,是否能够单用阿奇霉素,而β-内酰胺类抗菌药物和阿奇霉素联用是否存在合理性,是本研究探讨的主要内容,具体如下:
1 基本资料与方法
1.1基本资料
回顾性分析2020年12月-2022年1在本院接受治疗的120例细菌性肺炎患儿,所用抗菌药物共计60份,药物应用率为50.0%,β-内酰胺类抗菌药物和阿奇霉素联用共计60份,占比50.0%。采用平均分配的方式将患者划分成两组,即研究组和对照组。研究组患儿中,31例为男性,29例为女性,年龄0.5-4岁,年龄均值为(2.3±1.2)岁;而观察组患儿中,35例为男性,25例为女性,年龄0.3-5岁,年龄均值为(2.5±1.5)岁。通过数据对比发现,两组患儿性别、年龄等基本资料,P>0.05,存在可比性。
1.2研究方法
对对照组患儿单用β-内酰胺类抗菌药物,同时为患儿静注头孢曲松钠,根据患儿体重,每日每千克0.1-0.2g,6-8h服用一次,患者一个治疗疗程为7d。
对研究组患儿实施β-内酰胺类抗菌药物和阿奇霉素联合治疗,其中阿奇霉素为静脉注射,β-内酰胺类抗菌药物的剂量根据患儿体重相应增减,每日每千克10mg,每日一次。阿奇霉素药物机采用静脉注射,通常连续静注2-3d后,换为阿奇霉素口服制剂,治疗一个疗程的时间是7-9d,也可依照患儿实际病情加以酌情增减。
治疗期间,观察和监测所有患儿各项指标,同时做好相关数据记录。
1.3观察指标[3]
对研究组与对照组患儿的实际治疗情况展开严密监测,并且做好相关治疗数据的记录工作,根据细菌性肺炎治疗原则判定两组患儿治疗效果,患儿治疗后的症状彻底消失,生命体征重新恢复正常状态,则为显效;患儿治疗后的各项体征有着显著改善,且未出现异常,则为有效;患儿治疗后的症状与体征无改善,甚至病情加重,则为无效。显效+有效=总有效。
1.4统计学处理
选择卡方检验本研究中患者的计数资料,以率表示,数据选择SPSS19.0统计软件处理,若P<0.05,说明数据有显著差异,故具有统计价值。
2 结果
2.1阿奇霉素和β-内酰胺类抗菌药物疗效的对比
衣原体和支原体感染情况下,阿奇霉素的效果比β-内酰胺类抗菌药物的效果好,阿奇霉素治疗期间的不良反应相对比较大,两者疗效对比如表1所示。

表1 阿奇霉素和β-内酰胺类抗菌药物疗效的对比
2.2对比两组患儿的治疗效果
观察组患儿全部治疗有效率,而对照组则仅为85.0%,从数据可以看出,观察组患儿治疗效果显著优于对照组,P<0.05,存在统计价值,如表2所示。
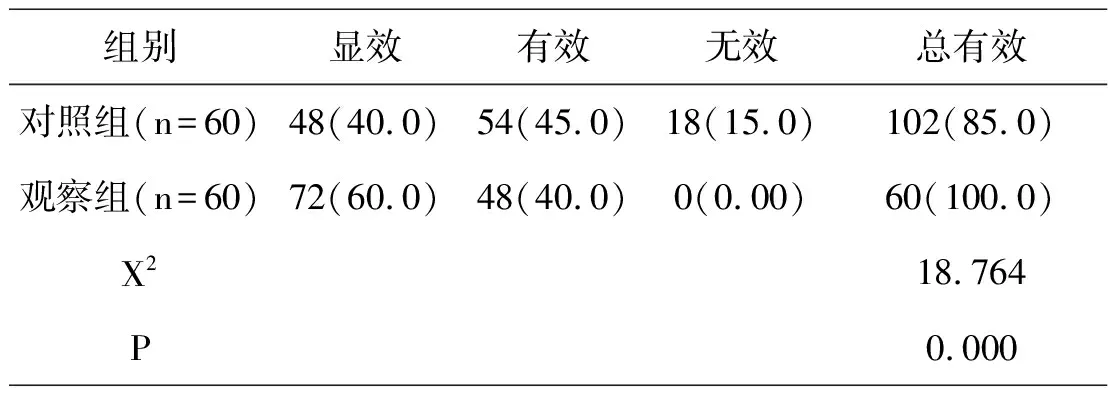
表2 对比两组患儿的治疗效果
3 讨论
随着近些年我国社会的迅猛发展,环境污染、食品安全等导致的细菌性肺炎发病率逐年升高,对小儿身体健康产生严重影响。细菌性肺炎治疗效果也由于医疗条件的改善逐渐提高。然而,因为该类病症的发病群体较为特殊,在治疗期间很难有效控制相关并发症,甚至会对患儿临床治疗效果产生影响[4]。为不断提升细菌性肺炎治疗效果,同时减少并发生的出现,寻找科学、合理的治疗方式非常重要。
现阶段,临床比较常见的小儿细菌性肺炎治疗方式为β-内酰胺类抗菌药物,且该类药物的临床治疗效果显著。然而,因为细菌性肺炎病情的复杂性与发病群体比较特殊,所以有效治疗期间,无法对治疗中的不良反应和并发症进行全面控制,由此就会对患儿治疗效果产生影响[5]。而阿奇霉素联合β-内酰胺类抗菌药物用于小儿细菌性肺炎治疗,被广泛应用于临床中。其中阿奇霉素为大环内酯抗生素(第二代)范畴,其杀菌能力较强,在用于疾病治疗中,阿奇霉素可以有效刺激小儿机体中所含细胞核糖体,使呼吸病原菌得到有效,能够在很大程度上改善患儿临床症状,可有效避免发生相关并发症与不良反应,对提升临床治疗效果极为有利。本文对观察组患儿实施β-内酰胺类抗菌药物联用阿奇霉素治疗,具有显著的治疗效果,对患儿相关症状具有改善功效,同时也有助于相关并发症的下降[6]。本研究结果显示,观察组患儿全部治疗有效率,对照组则仅为85.0%,观察组患儿治疗效果显著优于对照组,P<0.05,存在统计价值。
从医学角度来说,衣原体和支原体均为原核类生物范畴,不存在细胞壁,这两种介质对大环内酯类、四环素和喹诺酮类抗菌药物较为敏感,却难以与β-内酰胺类抗菌药物之间发生反应。18岁以下的儿童机体无法适应喹诺酮类药物,而四环素则不适用于8岁以下的儿童,如果患儿出现衣原体和支原体感染,唯一能用的仅为大环内酯类抗菌药,从而对病菌感染形成对抗作用[7]。阿奇霉素本身属于大环内酯类衍生物,将甲基插入在红霉素内酯环中,形成新型大环内酯。一般在儿科中治疗小儿感染性病症中,会联合选择β-内酰胺类药物与大环内酯类药物,对降低肺炎链球菌菌血症等并发症极为有利,中华医学会在所草拟的《社区获得性肺炎诊疗指南》中,把大环内酯类药物联用β-内酰胺类药物视为细菌性肺炎治疗的关键方式[8]。
通常情况下,阿奇霉素会结合细菌核糖体中的50s亚基,以将该药物的抗菌功效充分发挥出来。阿奇霉素本身具有非常强的组织穿透性,而且半衰期也比其它药物长,服药之后,患儿的机体会在长时间内维持抗菌状态。阿奇霉素具有非常显著的链球菌、G-葡萄球菌抗菌功效,同时也对人体肺炎支原体的功效比较显著。原体和支原体感染情况下,阿奇霉素的效果比β-内酰胺类抗菌药物的效果好,阿奇霉素治疗期间的不良反应相对比较大。由此可见,两种药物各有优势和劣势,所以在临床治疗中应谨慎选择。
以上两种药物联用后,会发挥出拮抗功能,此为体外特定状态下产生,然而在体内的情况就会完全不同。例如,治疗过程中的药物应用剂量,一般情况下,会增加β-内酰胺类抗菌药物在疾病治疗中的用量,并渊源高于实验药物浓度。药物分布环节,大环内酯类药物在人体肺组织的浓度明显高于其它血药浓度,然而,β-内酰胺类抗菌药物则比较低,阿奇霉素等抗菌药物在人体吞噬细胞内聚集,在从吞噬细胞向人体炎症位置转移过程中,阿奇霉素会从人体吞噬细胞中分离出去,若患儿感染位置阿奇霉素药物的浓度较高,则具有良好抗菌效果。从根本上说,人体免疫系统与大环内酯类药物系统关系紧密,能够有效促进细胞免疫。例如,对网状内皮细胞增生具有推动作用,使自然杀伤细胞活性得到明显提升,提高多核细胞的趋化性,而且能够在很大程度上促进巨噬细胞的吞噬能力。除此之外,大环内酯类抗菌药物能够有效抑制人体的细胞生物被膜,而且大环内酯与人体免疫系统两者具有一定的协同关系[9]。例如,大环内酯类抗菌药物可实现自然杀伤细胞活性的提升,能够有效推动单核巨噬细胞增生,健全中性粒细胞趋化,尤其是能够作用于人体生物膜中,对清除细菌生物被膜极为有利,大环内酯类抗菌药在损害生物被膜后,可充分发挥β-内酰胺类抗菌药物的杀菌功效,进而实现细菌的清除,两种药物相辅相成。
若β-内酰胺类抗菌药物和阿奇霉素这两种抗感染药物共同应用能够发挥出拮抗作用,则可在临床治疗中适当调整这两种药物的给药顺序,可以先服用β-内酰胺类抗菌药物,以达到杀菌效果,后静脉注射阿奇霉素,以达到抑菌的目的。若存在耐药菌,需要先给予患者地域最小抑菌浓度的内脂类抗菌药物,并保证β-内酰胺类抗菌药物的足量,使相关病症能够得到有效治疗。通过本研究结果表明,阿奇霉素联用β-内酰胺类抗菌药物在治疗小儿细菌性肺炎中应用具有合理性,而且在重症和难治的病症中具有应用安全性,但在治疗中应对药物用法用量以及适应症等进行严格掌握,尤其要尽可能先通过细菌敏感试验,之后再在临床中正确选用抗菌药物,保证治疗的安全性和有效性。
综上所述,小儿细菌性肺炎实施β-内酰胺类抗菌药物结合阿奇霉素治疗具有非常明显的治疗效果,而且有助于减少患者治疗后的不良反应或者相关并发症,应用价值比较高,因此值得在儿科临床治疗中应用并推广。

