拿什么拯救你,我的甲状腺
主笔/陈一竹
观我国数据,30 年来甲状腺癌的发病率提升近3 倍。中华医学会内分泌学分会调查显示,每5 个人中就有近1 人有甲状腺结节。
作为人体重要的内分泌器官,甲状腺受饮食习惯、生活作息、情绪和心态等影响很大。也因此,甲状腺疾病的发病状况几乎成为了年轻人生活现状的试温计。
自从甲状腺疾病筛查被纳入常规体检项目之后,检出率迅速提高。全国肿瘤登记中心的数据显示,我国甲状腺癌发病人数将以每年20%的速度持续增长。
虽然甲状腺结节出现在越来越多人的体检报告上,但是“甲状腺癌将被剔除出重大疾病”的说法也多次在社交媒体刷屏。很多人认为甲状腺癌是“幸福癌”,与大部分癌症相比,它致死率低,在规范治疗后,5 年存活率可超过90%,患病后痛苦较小。但许多人患甲状腺疾病后需要终身服用优甲乐,并和疤痕、复发的可能性共处。
如何找到你的甲状腺?
找到你的喉结,伸出拇指和食指捏住两侧,下滑2 厘米~3 厘米,加大手指力度——这就是甲状腺,位于颈部前方、喉结的下面,位置深,与气管相连,由左右两叶、峡部及锥状叶组成。一个漂亮的蝴蝶形器官,也是人体最大的内分泌腺。正常情况下,你看不到它,也很难感受到甲状腺的存在。当你能在体表看到甲状腺肿大,往往是它的结构或功能发生了改变。
甲状腺有何作用?
甲状腺似乎是一个十分没有存在感的器官,甚至有许多人认为甲状腺与阑尾类似,没什么作用。其实不然,甲状腺可是人体内分泌系统中最大的内分泌腺,合成并分泌甲状腺激素。甲状腺素作用于人体相应器官而发挥生理效应,作用范围遍布全身各个组织与器官,主要作用为促进生长发育、调节机体新陈代谢及各器官系统的功能活动等。因此,这可是一个不可或缺的器官呢。
甲状腺疾病,应该去看哪个科室呢?
生活里,周围层出不穷的甲状腺相关病例使得人们不禁担忧起来,也许自己也应该去做一个相关检查,但又不清楚该去哪一个科室。
首先,我们应先简单判断自己的病情。如果未发现自己出现明确症状,仅仅想做一个常规检查,可以选择体检中心进行甲状腺常规检查项目,或是选择医院的内分泌科室进行初步检查。
若是已经确诊甲状腺相关疾病,可以根据病情前往内分泌科、甲乳外科、头颈外科等科室就医。
体检报告中的指标怎么看?
当我们就医或体检后,医生会给我们开具相关检查,诸如验血、B 超等。那么接下来,我们就来讲讲报告中的指标怎么看。
甲状腺抗体3 项是进行甲状腺检查的普遍项目。通过抽血来化验3 个常见的甲状腺抗体,分别是甲状腺过氧化物酶抗体(TPOAb)、甲状腺球蛋白抗体(TGAb)以及甲状腺激素受体抗体(TRAb),查验这3 种抗体的浓度来协助判断甲亢、甲状腺炎、甲状腺癌等疾病的情况。
除了抗体的查验,医生往往还会开具甲状腺激素水平的化验单。如果单单是抗体高,可能是甲状腺炎症,往往是慢性炎症。当炎症没有造成诸如甲减或甲亢的情况下,可以暂时不进行干预,适当注意饮食与生活习惯来平衡甲状腺炎症即可。
但是若抗体与激素水平同时出现异常,往往表示炎症已导致较为严重的后果,需要及时用药干预并进一步检查。
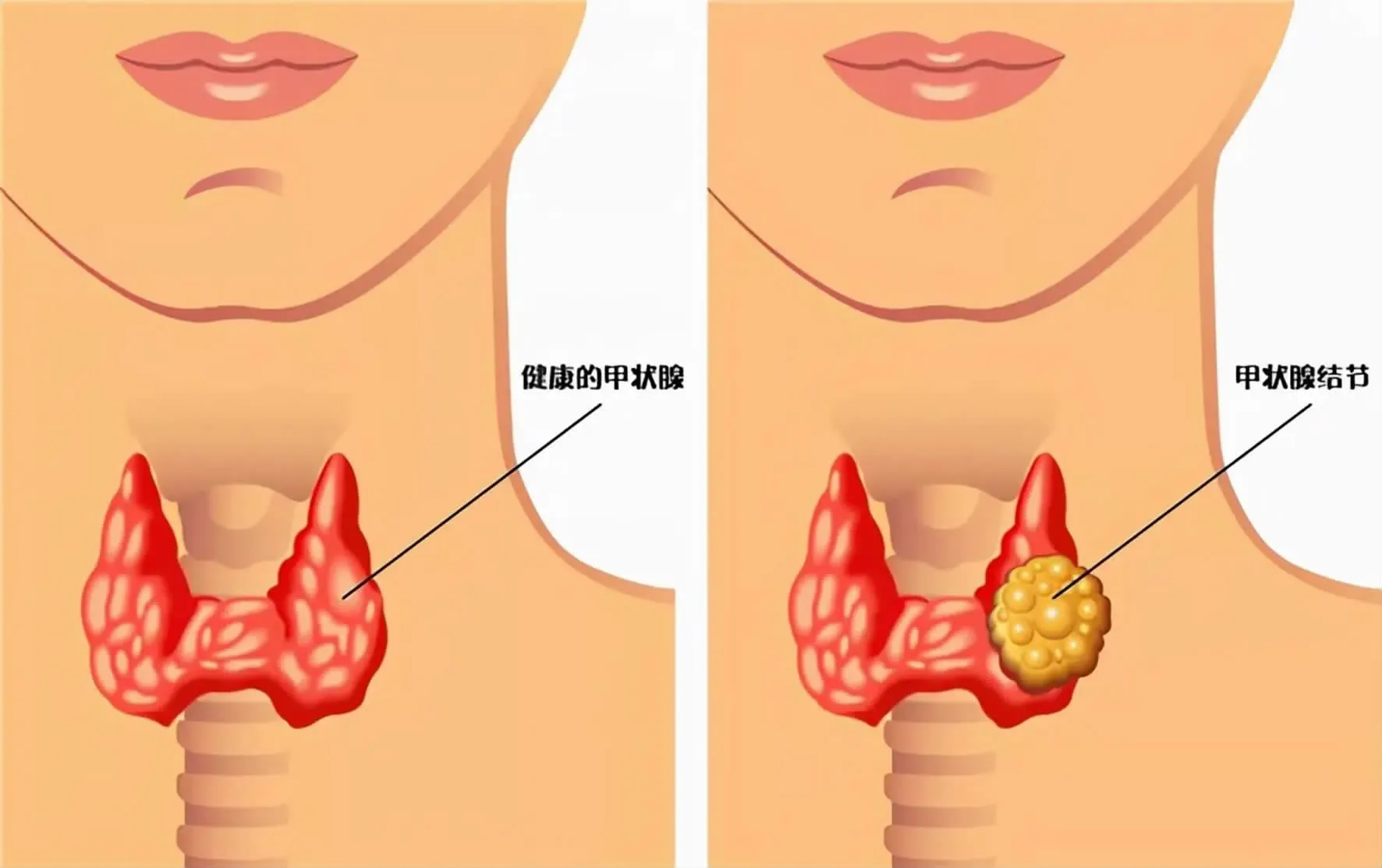
发现结节怎么办?
随着年纪的增加,大部分人都有可能长出甲状腺结节,这是一种长在甲状腺内的肿块,会随着吞咽动作上下移动。除年纪因素外,甲状腺炎症、免疫功能下降、创伤、颈部放射治疗史等,都有可能诱发结节。有不少专家认为,体检的普及与超声技术的进步,也是导致甲状腺结节诊断激增的原因之一。
结节有可能是单发(单个出现),也可能是多发。一般而言,多发结节比单发结节出现的可能性大,但是单发结节癌变的可能性更高。不过总体来说,95%的结节都是良性的,不必过度紧张。
想要判断甲状腺结节是良性或恶性,需要通过B 超、穿刺等方法进一步确认。
通过B 超来观察结节边界的清晰程度,内部有无血流信号,有无钙化,都可以帮助确认结节的性质。
一般B 超检验单上会有一项TR 分级,该指标分1 级至6 级,数字越大,恶性可能程度越大。
最常见的结节为3 级,若TR 指标在3 以下,一般随访即可。3 级以上就需要提高警惕,密切关注了。必要时根据医生的建议,进行甲状腺穿刺来判断是否为恶性肿瘤。
发现结节需要“一刀切”吗?
一般来说,当断定是恶性结节的时候,手术是十分必要的。手术由全切、次全切几种方式。全切指当发现结节在左侧甲状腺时,将左右侧全部切除。当恶性甲状腺结节很小,未发生转移的情形下,可以选择仅切除一侧甲状腺。
目前已有越来越多的微创治疗手段,比如使用超声、射频等手段,局部对结节进行治疗、消融。但目前这些治疗手段仍在探索发展之中。
因此,治疗甲状腺恶性结节公认最有效的方式还是进行手术切除。
同位素治疗对于部分甲状腺癌也有良好的疗效,但需要在手术后才能发挥最大作用。由于具有放射性,对于太年轻的患者建议慎重使用。同时,同位素治疗要掌握剂量。
在手术后,只要密切随访,坚持服药治疗,保证良好的生活方式,复发的概率很低。
甲状腺癌有几种类型?
1.甲状腺乳头状癌:这是最为常见的一种,大约占所有病例的80%。大多数甲状腺乳头状癌都可以通过手术的方式成功治愈。
2.甲状腺滤泡癌:这种类型约占10%至15%,与最常见的乳头状癌相比,它的侵袭性更强,常常侵犯血管,并扩散至其他器官,比如扩散至骨骼与肺部。
3.甲状腺髓样癌:这种类型仅占所有甲状腺癌比例的2%至5%,这种类型具有遗传性,往往由遗传性基因突变引发。这种类型侵袭性强,一般在发现时已经有所扩散。
4.甲状腺未分化癌:恶性程度最高的类型,几乎对所有治疗的反应都一般,占所有甲状腺癌病例的1%。
甲状腺功能异常有哪些表现?
甲状腺疾病可不仅仅是结节与癌症,甲状腺功能异常反而更加常见。我们耳熟能详的甲亢就是其中一种,也称为甲状腺功能亢进。
当我们的甲状腺分泌甲状腺素过多时,就会出现甲亢的症状,比如:眼睛突出、易焦虑、易紧张、易激惹、体重下降、手抖、出汗增多、指甲生长加快、胃热、腹泻等。
与之相对的是甲状腺功能减退,也就是甲减,这是由于甲状腺分泌的甲状腺素水平不够导致的。甲减的症状与许多常见病症类似,因此常常被误诊、漏诊。
当出现下列症状时,可以考虑是否患上甲减:常态性疲乏、记忆力减退、畏寒、便秘、情绪低落(偶尔与抑郁症混淆)、皮肤干燥、月经紊乱及不育、体重增加且难以减重、便秘、头发与指甲变薄变脆等。
若是患上甲状腺功能异常,一定要及时治疗,长此以往不仅影响生活质量,还可能导致更加严重的疾病。
女性更易患甲状腺疾病吗?
在我国30 岁以下的女性中,甲状腺癌的发病率在恶性肿瘤中排名第一。在2018 年上海市肿瘤发病报告中,女性甲状腺癌发病率已经超过乳腺癌,成为第一高发恶性肿瘤。其中年轻女性患者(20 岁~40岁)占女性患者的35%。
首先,孕期女性可能突然患上甲状腺疾病。在孕早期,怀孕就会导致机体对甲状腺激素的需求增加。这是因为,胎盘脱碘酶会促进甲状腺激素的代谢;同时,在雌激素刺激下,甲状腺素结合球蛋白(TBG,甲状腺激素的主要转运蛋白)增多;β-人绒毛膜促性腺激素与促甲状腺激素受体的交叉反应能够直接刺激甲状腺细胞,从而实现甲状腺激素增加。由于TBG 水平较高,孕期总甲状腺素水平通常会升高。
促甲状腺激素(TSH)水平是孕期首选的甲状腺功能检测方法,如TSH 升高则提示甲减的可能。甲状腺储备不够的女性,比如由于缺碘或自身免疫性疾病,就可能无法完全满足孕期甲状腺激素需求,从而导致TSH 升高。
其次,产后患上甲状腺疾病的概率也不小。在产后,女性的自身免疫性疾病发病率也会增加(因为孕期出于保护胎儿,免疫系统会受到抑制)。5%的女性会在产后得甲状腺炎,其中一半在1 年后仍然持续有甲减症状。
甲状腺高风险人群有哪些?
快来对照一下,如果你属于甲状腺疾病高风险人群,最好每年都进行甲状腺检查。
●童年时期头颈部有受到过放射线照射;
●长期接触过放射性尘埃,例如长期居住在劣质装修并且瓷砖等建材放射性超标的房屋中;
●直系亲属中曾有人得过甲状腺癌或其他甲状腺疾病;
●女性;
●生活习惯差,经常吸烟、饮酒、熬夜的人;
●长期精神压力大,情绪起伏不稳定的人。
如何预防甲状腺疾病?
饮食、作息以及心情是除遗传外导致甲状腺疾病的重要因素。在日常饮食中,要避免过度摄入碘。由于海产品中碘含量较高,建议常吃海产品的人士尽量食用无碘盐,多食用新鲜蔬菜水果。另外,注意矫枉过正,完全不摄入碘也会引起甲状腺疾病。
规律的作息对健康而言十分重要。甲状腺是人体最大的内分泌腺,若是时常熬夜,内分泌紊乱很快就会找上门来,导致免疫功能受到损伤,加重甲状腺负担。
目前,已有充分的研究证明,甲状腺功能与我们的情绪息息相关,情绪过度起伏会影响甲状腺素的分泌,诱发甲状腺疾病。因此,保持乐观积极、避免紧张焦虑对预防疾病十分重要。
为了保证甲状腺的健康,日常生活应注意多锻炼,少熬夜,排解压力,保持良好的心情,定期检查身体,有问题及时就医,才能让疾病远离自己。即使真的不幸患上甲状腺疾病,也不必过度恐慌。目前与甲状腺相关的疾病治疗已趋近成熟,只要遵医嘱治疗,健康离我们很近。

