中西医结合辨证论治糖尿病肾病的疗效探析
郑雪敏,张竹华,张华庭
1.漳州市第三医院肾内科,福建漳州 363000;2.漳州市第三医院内分泌科,福建漳州 363000
糖尿病肾病是糖尿病常见并发症,发病率占糖尿病患者的20%~40%左右,且随着糖尿病发病率的提升及患病时间的不断延长,其患者数量增多,加重严重程度,成为威胁糖尿病患者身心健康,影响其生存质量的重要因素[1-2]。该病治疗临床上以药物治疗为主,终末期患者在血压、血糖等稳定控制情况下施以替代治疗[3]。研究发现,西医治疗整体效果并不理想且长期服药易产生各种药物的不良反应;在西医治疗基础上辅以中医治疗可获取较好近远期疗效,有效改善患者生存质量[4-5]。鉴于此,本研究选取2020年1月—2021年12月漳州市第三医院收治的100例患者为研究对象,探究中西医结合治疗方案及其应用效果,旨在明确中西医结合辨证治疗临床价值,不断促进临床治疗有效性提升。现报道如下。
1 资料与方法
1.1 一般资料
选取在本院接受糖尿病肾病治疗的100例患者,采用盲选法将其分为两组,各50例,两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。见表1。本研究经医学伦理委员会审批。
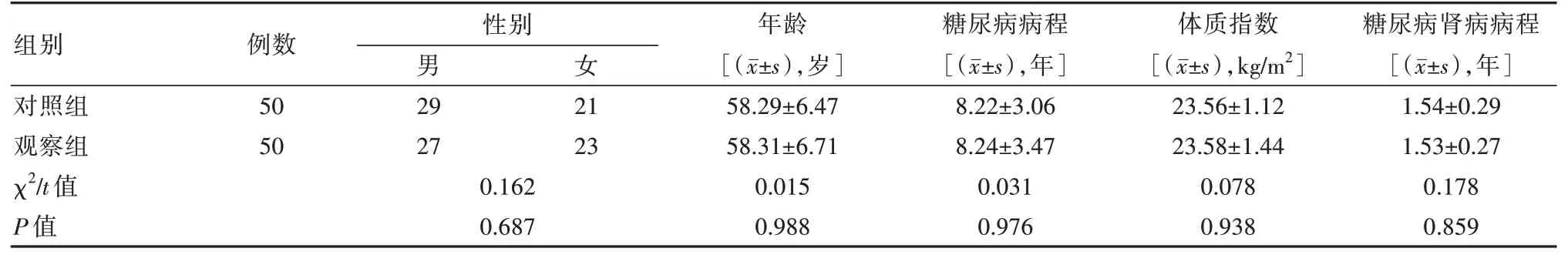
表1 两组患者一般资料比较
1.2 纳入与排除标准
纳入标准:糖尿病肾病确诊[6];签署《知情同意书》;拥有完整临床资料;非过敏体质;无智力障碍;无语言沟通障碍。
排除标准:合并其他严重糖尿病病变者;肝脏、心脏、肺脏等功能不全者;伴有感染性、传染性、肿瘤类、精神类等疾病者;对治疗方法不耐受者;对治疗依从性差者。
1.3 方法
对照组施行西医治疗,观察组施行中西医结合辨证治疗,连续治疗6个月后对其临床疗效进行评价。
西医治疗:在全面掌握患者病症病情状况基础上采用常规疗法进行对症治疗,
应用降糖药物(胰岛素、二甲双胍、DPP-4酶抑制剂等)控制患者血糖稳定;利用降压、降脂药物(氢氯噻嗪、卡托普利、替米沙坦、阿托伐他汀、苯扎贝特等)控制患者血压、血脂稳定;利用抗菌抗炎药物预防与控制感染;通过心理干预、饮食干预、运动干预,缓解患者情绪,提高患者机体免疫力,减少饮食运动因素不利影响等。
中西医结合辨证治疗:在西医治疗基础上根据中医认知对患者进行辨证分型:①早中期:肝肾气阴虚型患者行益气养阴汤治疗,肺肾气阴虚型患者行补养肺肾汤治疗,脾肾阴阳虚型患者行调补阴阳汤治疗,脾肾阳虚型患者行健脾补肾汤治疗。如患者口唇舌暗严重,可适当加三七、川芎等药物;如患者伴有恶心、便秘、腹胀等症状,可适当加木瓜、生大黄等药物;如患者胃脘停饮严重,可适当加茯苓、白术、桂枝等药物。②晚期:气血阴虚患者行八珍汤与承气汤合方加减治疗,气血阳虚患者行八珍汤与温脾汤合方加减治疗,气血阴阳俱虚患者行清热益肾降浊汤、养心益肾降浊汤、滋肾通络排浊方等进行治疗,兼夹证患者根据症候合理选用大柴胡汤(大便秘结、咽干舌苦等)、当归补血四物汤(肢酸痛、手颤抖等)等进行治疗。所有药物均水煎服,1剂/d,分早晚两次服用。
1.4 观察指标
①统计两组患者治疗6个月的临床疗效,显效:证候积分减分率超过75%,血糖、肝肾等指标检查正常;有效:证候积分减分率达到35%~75%,多数指标恢复正常;无效:没有达到上述标准或病情愈发严重[7]。总有效率=(显效例数+有效例数)/总例数×100.00%。
②按照严重程度对糖尿病肾病症状(如腹水、食欲不振、水肿、神疲乏力、腰膝酸软、面色苍黄、烦热畏冷、眼干眼涩、脉细数等)进行计分,每个症状0~6分,分数越高说明患者症状越严重[8]。
③测定两组肌酐清除率(creatinine clearance rate,Ccr)、血肌酐(serum creatinine,Scr)、血尿素氮(blood urea nitrogen,BUN)、24 h尿蛋白定量(24-hour proteinuria,24 hUPro)肾功能指标水平。
④测定并记录两组总胆固醇(total cholesterol,TC)、三酰甘油(triglyceride,TG)、空腹血糖(fasting plasma glucose,FPG)、白蛋白(albumin,ALB)、白细胞介素-6(interleukin-6,IL-6)指标水平。
⑤统计用药后两组患者腹胀、腹痛、皮疹、瘙痒、头痛眩晕等不良反应发生率。
1.5 统计方法
采用SPSS 26.0统计学软件处理数据,计量资料符合正态分布,以(±s)表示,组间差异比较采用t检验;计数资料以频数和百分率(%)表示,组间差异比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较
观察组临床治疗总有效率94.00%(47/50)高于对照组临床治疗总有效率80.00%(40/50),差异有统计学意义(χ2=4.332,P<0.05)。
2.2 两组患者证候积分比较
治疗后,观察组证候积分(20.02±3.47)分低于对照组(24.15±2.69)分,差异有统计学意义(t=6.651,P<0.05)。
2.3 两组患者肾功能指标比较
治疗后,两组肾功能均得到明显改善,且观察组BUN、SCr、24 hUPro指标水平较对照组低,Ccr水平较高,差异有统计学意义(P<0.05)。见表2。
表2 两组患者肾功能指标比较(±s)
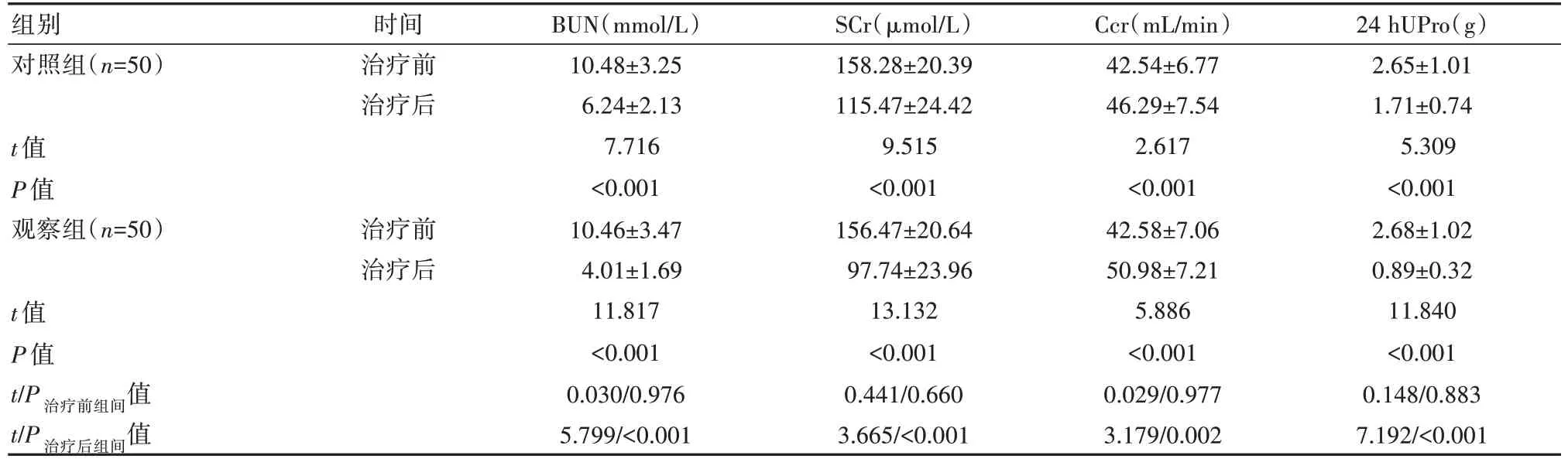
表2 两组患者肾功能指标比较(±s)
组别对照组(n=50)t值P值观察组(n=50)t值P值t/P治疗前组间值t/P治疗后组间值时间治疗前治疗后治疗前治疗后BUN(mmol/L)10.48±3.25 6.24±2.13 7.716<0.001 10.46±3.47 4.01±1.69 11.817<0.001 0.030/0.976 5.799/<0.001 SCr(µmol/L)158.28±20.39 115.47±24.42 9.515<0.001 156.47±20.64 97.74±23.96 13.132<0.001 0.441/0.660 3.665/<0.001 Ccr(mL/min)42.54±6.77 46.29±7.54 2.617<0.001 42.58±7.06 50.98±7.21 5.886<0.001 0.029/0.977 3.179/0.002 24 hUPro(g)2.65±1.01 1.71±0.74 5.309<0.001 2.68±1.02 0.89±0.32 11.840<0.001 0.148/0.883 7.192/<0.001
2.4 两组患者生化指标水平比较
治疗后,观察组各生化指标水平低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者生化指标水平比较(±s)
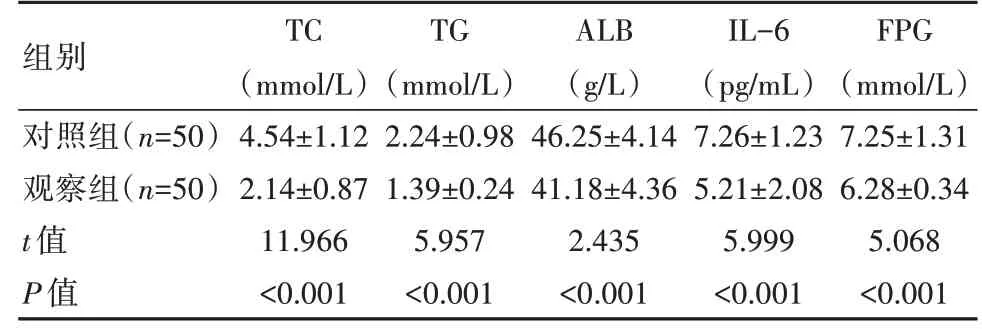
表3 两组患者生化指标水平比较(±s)
组别对照组(n=50)观察组(n=50)t值P值TC(mmol/L)4.54±1.12 2.14±0.87 11.966<0.001 TG(mmol/L)2.24±0.98 1.39±0.24 5.957<0.001 ALB(g/L)46.25±4.14 41.18±4.36 2.435<0.001 IL-6(pg/mL)7.26±1.23 5.21±2.08 5.999<0.001 FPG(mmol/L)7.25±1.31 6.28±0.34 5.068<0.001
2.5 两组患者不良反应发生率比较
观察组中1例轻症胃肠道反应,未经处理自动好转,不良反应总发生率2.00%;对照组中5例不良反应,均为轻症,经对症处理好转,不良反应总发生率10.00%,两组患者不良反应发生率比较,差异无统计学意义(χ2=0.614,P>0.05)。
3 讨论
西医认为糖尿病肾病和糖脂代谢异常、氧化应激、肾脏血流动力学改变等多种因素相关,治疗以血糖控制、肾脏损害控制、代谢紊乱纠正等为主,故临床在饮食、运动干预基础上,多根据患者病症病情选择具备上述功效的药物进行治疗[9-11]。然而单纯药物治疗虽然能够控制血糖,纠正代谢紊乱,但对肾脏损伤修复与控制的效果并不理想,且长期用药易产生各种不良反应[12]。本研究中单纯西药治疗患者总有效率仅为80.00%,不良反应发生率达到10.00%,提示有必要探寻高效、安全治疗方案,更好地维护糖尿病肾病患者的健康。
糖尿病肾病在中医领域被称为“消渴肾病”,由消渴病迁延引发,病位以肾为本,随疾病进展可累及肝、肺、脾等诸多器官[13]。该病病因病机复杂,多数学者表示本虚标实、虚实夹杂是其主要病机,本虚具体表现为肾阳虚、肝肾虚、脾肾虚、气阴两虚、阴阳两虚等,标实具体表现为瘀、痰、湿、毒、浊、郁、热等。通常情况下早期患者以气虚、阴虚为主,逐渐发展为阳虚、脾肾虚、肝肾虚、肺肾虚,最终转向气血阴阳俱虚[14-15]。本研究根据患者病因病机具体情况,进行中西医结合辨证论治,如肝肾气阴虚型患者,治疗以益气养肝、补肝补肾、清热泻火、静心凝神等为主,由黄精、地黄、黄连、枳实、山萸等药物组成的益气养阴汤能够很好地满足治疗需求;脾肾阴阳虚型患者,治疗以平衡阴阳、健脾益肾为主,由党参、生地、黄连、金樱子、当归、酸枣等药物组成的调补阴阳汤能够达到治疗要求[16-17]。
本研究结果显示,中西医结合辨证论治患者临床总有效率达到94.00%,与黎仁良[18]研究结果大致相符(总有效率94.59%),同时证候积分大幅度下降,血糖、血脂、炎症、肾功能等指标水平显著改善,且不良反应发生率较低,说明此治疗方案临床治疗有效性、安全性较高,对患者症状改善、肾功能恢复等存在积极影响[18]。
综上所述,中西医结合辨证论治符合现代个体化治疗理论,能够在标本兼治下加快患者健康恢复,且中药安全水平较高,可减少患者长期用药不良反应的发生。

