超声监测≤55岁乳腺癌术后患者子宫内膜及卵巢病变的临床价值
刘景雁 王晶晶 吴青青
乳腺癌是女性最常见的癌症之一, 发病率约为58.5/100 000, 其中1/4为绝经前妇女[1-2], 我国女性乳腺癌发病高峰年龄为45~54岁[3], 内分泌治疗对年轻乳腺癌患者而言是一种长期有效的治疗手段[4]。乳腺、卵巢及子宫均为雌激素依赖性器官, 乳腺癌术后子宫及卵巢病变的监测越来越受到年轻患者及临床医师的关注。既往文献[5-7]报道, 恶性肿瘤家族史、激素、肥胖、他莫昔芬(tamoxifen, TAM)治疗时间及累积剂量、胚胎起源学说等均为引起乳腺癌术后患者子宫内膜和卵巢病变的可能因素, 但这些因素在不同学者间存在很大争议。目前关于超声监测乳腺癌术后年轻患者子宫内膜及卵巢病变的研究较少, 本研究通过回顾性分析≤55岁乳腺癌术后患者子宫内膜及卵巢病变情况, 旨在探讨超声对其的监测价值。
资料与方法
一、临床资料
选取2011年1月至2021年10月我院及首都医科大学大兴教学医院收治的女性乳腺癌术后患者148例, 根据子宫内膜组织学病理结果分为良性组128例和恶性组20例, 良性组年龄29~55岁, 平均(47.3±5.4)岁, 包括正常内膜32例、子宫内膜息肉样变30例、内膜息肉24例、萎缩内膜22例、增生期内膜20例;恶性组年龄34~55岁, 平均(47.4±7.0)岁, 包括子宫内膜癌11例和子宫内膜非典型增生9例。纳入标准:①既往确诊为乳腺癌且年龄≤55岁的女性患者;②术后进行规律妇科检查, 能够配合治疗及随访;③病例资料及超声影像资料完整。排除标准:①年龄>55岁的乳腺癌患者;②严重精神、神经功能障碍无法配合研究者;③临床资料不完整者。所有病例均怀疑出现子宫内膜、部分出现卵巢病变并获得子宫内膜及部分卵巢病变的组织学病理(其余卵巢病变获得超声随访结果)。本研究经我院医学伦理委员会批准, 因属回顾性研究免除提供知情同意书。
二、仪器与方法
1.超声检查:使用GE Voluson E 8和三星WS 80A彩色多普勒超声诊断仪, 经阴道探头, 频率5.0~7.5 MHz;检查深度7.0 cm。对出现临床症状的患者即刻行超声检查, 余患者建议在月经干净后3~7 d行经阴道超声检查。检查时患者取膀胱截石位, 将探头套上一次性避孕套, 置于阴道穹窿处多角度对子宫及卵巢病变进行横切及纵切扫查。常规获取并记录子宫内膜厚度、回声、卵巢占位情况, 以及有无内膜囊变、内膜息肉、内膜动脉血流、宫腔积液;卵巢占位患者嘱其于2~3个月后随访, 至少随访2个周期(2~3个月为1个周期)。上述检查均由具有两年以上妇科超声工作经验的医师完成, 如检查结果不一致则与上级医师协商统一。
2.超声指标积分量化标准:①子宫内膜均匀记0分, 不均记1分, 明显厚薄不均记2分;②子宫内膜无息肉样变记0分, 存在中高回声息肉样变记1分, 存在低回声息肉样变记2分;③宫腔无积液记0分, 有积液记1分;④子宫内膜无动脉血流记0分, 有动脉血流记1分。各项评分相加为最终超声指标积分。
3.一般资料获取:查阅病例资料分别获得两组体质量指数(BMI)、乳腺癌术后时间、恶性肿瘤家族史、糖尿病史、TAM治疗史及是否出现阴道出血或排液等临床症状。
三、统计学处理
应用SPSS 22.0统计软件, 计量资料以±s表示, 采用独立样本t检验;计数资料以例或率表示, 采用χ2检验。P<0.05为差异有统计学意义。
结 果
一、两组一般资料比较
两组BMI、乳腺癌术后时间、恶性肿瘤家族史及临床症状比较差异均有统计学意义(均P<0.05), 年龄、糖尿病史及TAM治疗史比较差异均无统计学意义。见表1。
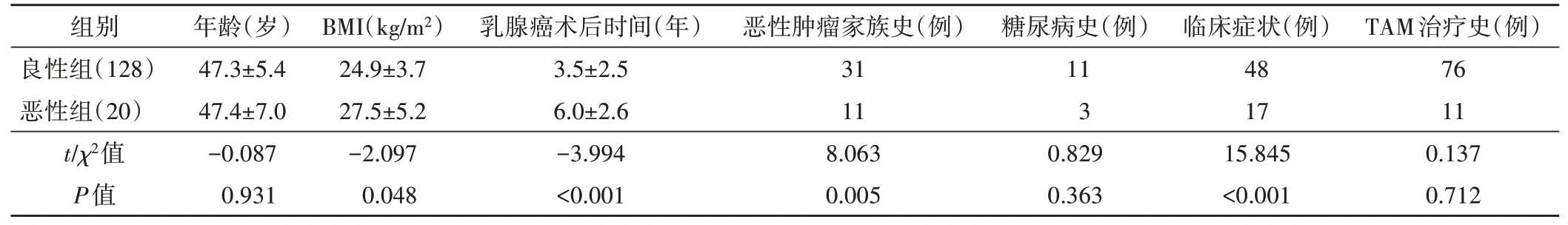
表1 两组一般资料比较
二、两组超声检查情况比较
两组子宫内膜回声情况、子宫内膜囊性变、子宫内膜息肉样变及子宫内膜动脉血流情况比较差异均有统计学意义(均P<0.05);子宫内膜厚度及卵巢囊性占位情况比较差异均无统计学意义。见表2和图1, 2。
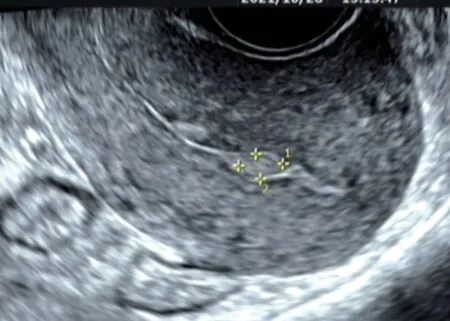
图1 良性组患者(女, 35岁), 乳腺癌术后1年余, 阴道少量出血3 d, 声像图示子宫内膜不均, 宫腔内见数个团状高回声, 左卵巢单纯囊肿最大径约3 cm, 病理结果为内膜息肉
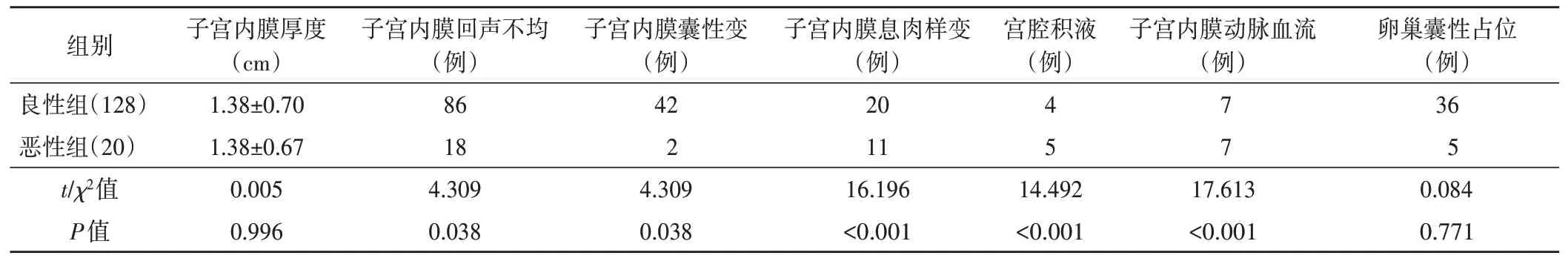
表2 两组超声检查情况比较
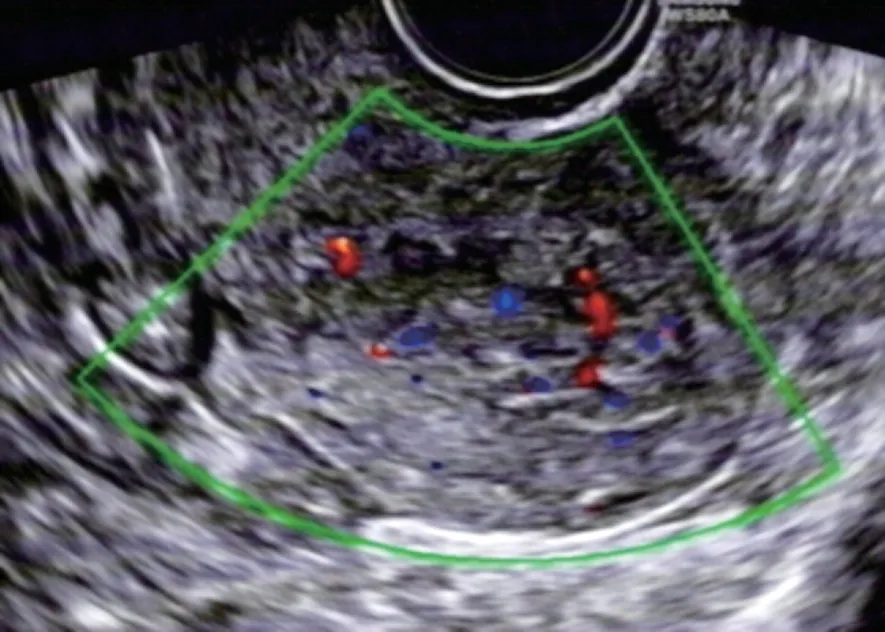
图2 恶性组患者(女, 52岁), 乳腺癌术后9年, 阴道中量出血数天, 声像图示子宫内膜不均增厚, 局部与肌层分界不清, 探及动脉血流信号, 病理结果为子宫内膜高中分化腺癌
三、超声指标积分量化的诊断价值
恶性组中积分≥1分者18例, 以积分≥1分诊断子宫内膜恶性病变的敏感性、特异性分别为35%、28%;积分≥2分者14例, 以积分≥2分诊断子宫内膜恶性病变的敏感性、特异性分别为70%、82%;积分≥3分者9例, 以积分≥3分诊断子宫内膜恶性病变的敏感性、特异性分别为45%、96%;积分≥4分者2例, 以积分≥4分诊断子宫内膜恶性病变的敏感性、特异性分别为53%、100%。
四、随访结果
卵巢占位患者共63例, 62例为囊性, 其中8例囊内存在高回声分隔结构;1例囊实性病例实性部分呈稍高回声, 并可探及少量血流信号。63例患者中6例行外科手术治疗, 术后组织学病理结果均为良性, 余57例患者随访半年, 31例卵巢占位自行消失, 26例较之前明显缩小。
讨 论
乳腺癌是女性最常见的癌症之一, 随着乳腺癌年轻患者5年生存率的不断提高, 乳腺癌术后子宫及卵巢病变的临床关注度也有所提高。既往文献[8-10]多关注内分泌治疗药物TAM对乳腺癌术后患者子宫内膜及卵巢的影响, 但也有学者[11-12]发现无论乳腺癌患者是否服用TAM, 其第二原发癌的风险均会增加, 尤其是子宫内膜及卵巢的恶性肿瘤, 建议临床应加强随访。基于此, 本研究回顾分析≤55岁乳腺癌术后患者子宫内膜及卵巢病变情况, 旨在探讨超声对其的监测价值。
本研究将乳腺癌术后患者根据子宫内膜组织学病理结果分为良性组和恶性组, 两组BMI、乳腺癌术后时间、恶性肿瘤家族史及临床症状比较差异均有统计学意义(均P<0.05), 提示临床上若出现BMI高、乳腺癌术后时间较长、一二级亲属有恶性肿瘤病史及存在阴道出血或排液情况者需加强专科及超声检查, 有助于及早发现子宫内膜恶性病变并进行对症治疗, 以改善患者预后。另外, 两组TAM治疗史比较差异无计学意义, 说明≤55岁乳腺癌患者服用TAM并未增加子宫内膜恶性病变的发生率, 与Seul等[13]研究结果基本一致;分析原因可能为本研究的纳入对象为相对年轻女性, 其体内孕激素水平普遍高于年龄较大女性, 孕激素对雌激素具有拮抗作用, 因此服用TAM理论上会增加年龄较大女性子宫内膜及卵巢病变的可能。
经阴道超声已广泛用于评估子宫内膜和卵巢病变, 然而国外学者对经阴道超声的监测价值意见不尽相同。Lee等[14]提出经阴道超声可单独应用于无症状乳腺癌患者的术后复查, 内膜线不规则者可考虑行宫腔镜活检;而Stachowicz等[15]研究则提出单独应用经阴道超声会增加子宫内膜恶性病变的假阳性率。本研究结果显示, 良、恶性组子宫内膜回声、子宫内膜囊性变、子宫内膜息肉样变及子宫内膜动脉血流情况比较差异均有统计学意义(均P<0.05), 提示当经阴道超声发现子宫内膜回声不均匀、出现息肉样变、宫腔积液及内膜动脉血流丰富时需警惕恶变可能, 而子宫内膜囊性变更多见于良性病变患者。分析原因可能为妇科恶性肿瘤一般营养血管为低阻力的动脉血, 动脉血营养充足, 因此不易形成子宫内膜的囊性变[16]。另外, 本研究148例可疑子宫内膜病变的乳腺癌患者中共检出20例子宫内膜恶性病变, 说明目前应用临床及经阴道超声协同方法诊断子宫内膜恶性病变的准确率较低(13.5%, 20/148)。为了提高诊断准确率, 减少非必要的妇科侵入性操作, 本研究尝试采用积分量化的方式对超声指标进行评估, 发现当积分≥2分时诊断子宫内膜恶性病变的敏感性和特异性分别为70%、82%;当积分≥3分时诊断敏感性和特异性分别为45%、96%;当积分≥4分诊断敏感性和特异性分别为53%、100%。表明通过对超声图像进行量化积分, 能够定量或半定量地评价超声对子宫内膜病变的诊断效能, 使不同观察者间有共同的参考标准, 提高超声诊断的可重复性。
本研究发现卵巢占位63例, 其中6例行外科手术治疗, 术后组织学病理结果均为良性, 分别为浆液性囊腺瘤2例, 以及黏液性囊腺瘤、囊肿、囊性畸胎瘤、Brenner瘤各1例;其余57例均在随访中缩小或自行吸收。虽然从遗传因素及体内激素共同刺激等角度分析乳腺癌患者有出现卵巢癌的可能, 但本研究结果显示≤55岁乳腺癌术后患者卵巢病变多为良性, Seul等[13]研究结果也证实此观点, 其研究选取的是绝经前乳腺癌术后患者, 而本研究选取的也是相对年轻的乳腺癌患者, 研究对象的年龄及体内激素水平的相似性可能是两项研究结论一致的原因。但基于临床上卵巢恶性病变患者多预后不良的特点, 临床检查时仍需对乳腺癌术后患者的卵巢病变进行仔细筛查。
综上所述, 超声对≤55岁乳腺癌术后患者子宫内膜及卵巢病变的监测具有较好的临床应用价值, 经阴道超声指标积分量化可对疾病做出进一步判断, 减少有创性操作。但本研究病例数较少, 今后需加大样本量进一步论证;另外考虑到不同年龄段乳腺癌女性的激素水平差异可能会对子宫内膜及卵巢病变产生影响, 今后可就该方向行进一步研究。

