脑电参数的麻醉深度指数反映全凭静脉麻醉患者意识状态的应用观察
马 力
(沈丘县人民医院麻醉科,河南 沈丘 466300)
浙江普可公司研制的麻醉深度指数(Ai)是以脑电信息样本熵(SampEn)为基础进行麻醉深度监测的一种产品,相比与其他同类产品而言,其不同之处在于Ai是基于复杂度分析时域分析中的爆发抑制比(BSR)、频域分析中的边缘频率(95%SEF)等脑电参数,并使用特定的计算方式所得到[1-2]。相关研究显示,以测定脑电信息SampEn为基础的麻醉深度监测手段相比于反应熵(RE)、状态熵(SE)、脑电双频指数(BIS)等方法反映意识状态效果更为明显[3-4]。但临床有关此类研究较少。基于此,本研究旨在分析脑电参数的Ai对全凭静脉麻醉患者意识状态的反映情况,现报告如下。
1 资料与方法
1.1 一般资料:选择2017年2月至2019年12月我院收治的80例全凭静脉麻醉患者作为研究对象,其中男性42例,女性38例;年龄31~57岁,平均年龄(44.26±3.13)岁;身体质量指数(BMI)18~24kg/m2,平均BMI(21.03±1.02)kg/m2;美国麻醉医师协会(ASA)分级:Ⅰ级别37例,Ⅱ级43例。本研究经我院医学伦理委员会批准。
1.2 入选标准:纳入标准:①符合全凭静脉麻醉适应证者;②心、肝、肾等器官功能正常者;③配合度理想者;④临床资料与影像学资料完整者;⑤自愿签署知情同意书者。排除标准:①妊娠期或哺乳期女性;②凝血功能存在异常者;③过敏体质者;④伴有潜在睡眠低通气、通气困难等疾病者;⑤合并恶性肿瘤者;⑥伴有高血压、糖尿病等基础性疾病者;⑦合并传染性疾病者;⑧认知功能障碍者。
1.3 方法:监测方法:对前额皮肤进行常规消毒后,将Ai与BIS电极片分别贴在患者前额左右两侧,在将其与普可医疗技术有限责任公司生产的Ai监测ConView系统进行连接,并通过自检。麻醉方法:①麻醉诱导:静脉推注0.01~0.02mg/kg咪达唑仑,血浆把控输注丙泊酚,初始剂量为0.5mg/L,随后每分钟增加0.5mg/L靶浓度输注,直到患者对动作指令没有反应时,即可判定为意识消失(LOC),每30s评估1次。LOC后丙泊酚血浆靶浓度维持不变,再以0.2μg/(kg·min)的速度持续泵注给予瑞芬太尼,5min后再静脉推注0.6mg/kg罗库溴铵,1min后进行气管插管;②麻醉维持:控制丙泊酚血浆靶浓度使其维持BIS在40~60,控制瑞芬太尼输注速度使其维持血压在基础血压80%~120%,预计术毕前0.5h给予0.1~0.2μg/kg舒芬太尼静脉滴注,且不再追加罗库溴铵;③术毕,当呼唤患者可以睁眼时即可判定为意识恢复(ROC),每30s评估1次。
1.4 评价指标:①比较80例患者清醒时与苏醒后的BIS值与Ai值;清醒时指进行麻醉诱导前,苏醒后指拔除气管插管后3min;②对比LOC与LOC1min后80例患者BIS值、Ai值、丙泊酚效应室浓度(Ce);③对比ROC与ROC1min后80例患者BIS值、Ai值、丙泊酚Ce。
1.5 统计学方法:运用SPSS24.0软件进行数据处理,数据符合正态分布,计量资料以(±s)表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 清醒时及苏醒后BIS、Ai值:80例患者苏醒后BIS值、Ai值均低于清醒时,差异有统计学意义(P<0.05),详见表1。
表1 80例患者清醒时及苏醒后BIS、Ai值对比(±s)
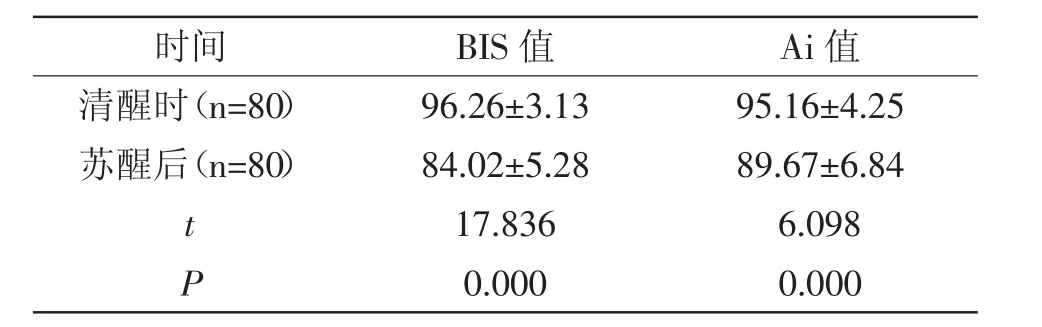
表1 80例患者清醒时及苏醒后BIS、Ai值对比(±s)
时间 BIS值 Ai值清醒时(n=80) 96.26±3.1395.16±4.25苏醒后(n=80) 84.02±5.2889.67±6.84 t 17.8366.098 P 0.0000.000
2.2 LOC与LOC1min后80例患者BIS值、Ai值、丙泊酚Ce:80例患者LOC1min后BIS值、Ai值均低于LOC时,丙泊酚Ce高于LOC时,差异有统计学意义(P<0.05),且LOC时Ai值与BIS值较为接近,而LOC1min后Ai值变化幅度大于BIS值,详见表2。
表2 80例患者LOC与LOC1min后80例患者BIS值、Ai值、丙泊酚Ce(±s)
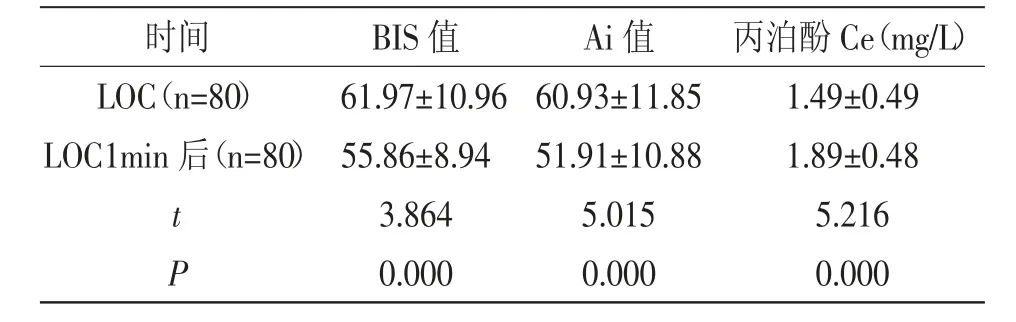
表2 80例患者LOC与LOC1min后80例患者BIS值、Ai值、丙泊酚Ce(±s)
时间 BIS值 Ai值 丙泊酚Ce(mg/L)LOC(n=80) 61.97±10.9660.93±11.851.49±0.49 LOC1min后(n=80)55.86±8.9451.91±10.881.89±0.48 t 3.8645.0155.216 P 0.0000.0000.000
2.3 ROC与ROC1min后80例患者BIS值、Ai值、丙泊酚Ce:80例患者ROC1min后BIS值、Ai值均高于ROC时,丙泊酚Ce低于ROC时,差异有统计学意义(P<0.05),且ROC时Ai值与BIS之较为接近,而ROC1min后Ai值变化幅度大于BIS值,详见表3。
表3 80例患者ROC与ROC1min后80例患者BIS值、Ai值、丙泊酚Ce对比(±s)
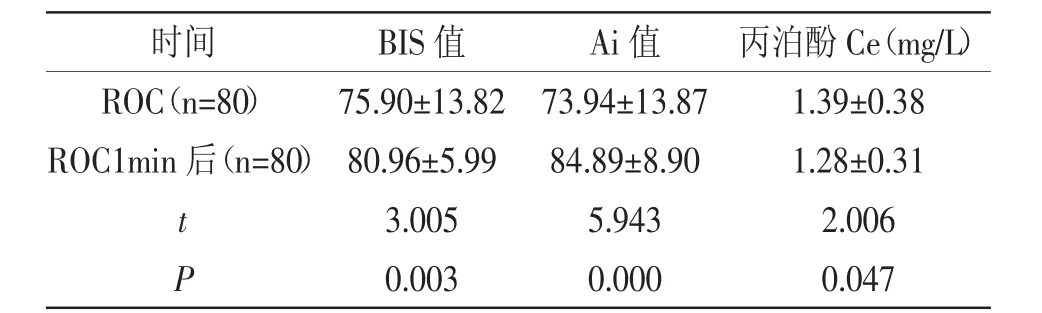
表3 80例患者ROC与ROC1min后80例患者BIS值、Ai值、丙泊酚Ce对比(±s)
时间 BIS值 Ai值 丙泊酚Ce(mg/L)ROC(n=80) 75.90±13.8273.94±13.871.39±0.38 ROC1min后(n=80)80.96±5.9984.89±8.901.28±0.31 t 3.0055.9432.006 P 0.0030.0000.047
3 讨论
无创并准确的评估麻醉深度一直为临床麻醉工作中研究的主要内容[5]。随着医疗技术不断发展,目前可用于分析脑电信息以协助临床判断麻醉深度的手段较多,包括BIS、RE、SE等,其中BIS在临床判断麻醉深度中应用最为广泛[6]。
目前,BIS40-60为临床广泛接受且合适的麻醉深度指标[7]。本研究结果显示,LOC时Ai值与BIS值接近,ROC时,Ai值与BIS值也较为接近,但是在LOC1min内与ROC1min内,Ai值变化幅度均显著大于BIS值。因此,LOC1min内与ROC1min内Ai值与BIS值变化的差异很大程度上能够反映它们对于全凭静脉麻醉患者意识变化的表现能力。现已有相关报道结果能够支持意识状态变化时SampEn的变化会显著优于RE,并且SampEn在Ai计算过程中主要作用就在于表现意识状态的改变[8-9]。同时,听觉诱发电位指数在意识状态变化中改变幅度也显著优于BIS,也可有效反映全凭静脉麻醉患者的意识变化状态,且效果比BIS更好[10]。此外,本研究结果还发现,全凭静脉麻醉患者清醒时与苏醒后的Ai与BIS标准差较麻醉过程中小。研究指出,若个体间的脑电参数差异较大,则在一定程度上会减弱其对意识状态的预测能力。分析其原因为,本研究中每30s对患者意识状态进行1次评估,而BIS或Ai是连续性变化的,因此在判定LOC时患者意识可能并不是刚刚消失,导致彼此间会存在一定差异,而Ai或BIS如何将这种差异反映在它们所得到的脑电数据计算结果中,又由于不同的算法而有所变化。相关文献显示,BIS不受阿片类药物的影响,但Ai或SampEn是否会受到阿片类药物影响尚未研究清楚。LOC时BIS数值低于ROC时,可能是由于阿片类药物在一定程度上会加强丙泊酚的镇静作用有关。
综上所述,全凭静脉麻醉患者在意识状态变化过程中Ai的改变较BIS更为明显,故反映患者意识状态变化的能力更为显著。

