呼吸系统疾病新生儿接受正压通气治疗效分析
谭改玲 黄颖璇 李妹清 刘 玲(通讯作者)
(广东医科大学附属第三医院<佛山市顺德区龙江医院>,广东 佛山 528318)
呼吸系统疾病是新生儿的常见病,受各种因素影响,新生儿肺容量与肺残气量相对不足,呼气末时易出现肺泡萎陷,进而引发各种呼吸系统疾病,近年来,新生儿呼吸系统疾病的发病率越来越高,该病的治疗也逐渐成为临床焦点问题[1]。机械通气是目前治疗新生儿呼吸系统疾病的主要手段,相较于有创机械通气,无创正压机械通气并发症少,安全性高,已成为临床治疗的首选手段[2]。本研究对比了经鼻持续性气道正压通气(NCPAP)治疗呼吸系统疾病新生儿的疗效,现报告如下。
1 资料与方法
1.1 一般资料:回顾性分析我院2018年5月至2020年12月治疗的呼吸系统疾病新生儿84例。纳入标准:符合新生儿呼吸暂停、肺炎、肺透明膜病及湿肺等疾病相关诊断标准[3],有无创通气适应证,家属知情同意并签署同意书。排除标准:体重<1kg,合并先天性心脏病、呼吸系统畸形患儿。根据不同治疗方法分为观察组和对照组,各42例。对照组:男24例,女18例;胎龄36~40周,平均胎龄(35.42±2.14)周;体质量2.06~3.80 kg,平均体质量(2.86±0.87)kg;原发疾病:新生儿肺炎20例,呼吸窘迫15例,胎粪吸入7例。观察组:男22例,女20例;胎龄36~40周,平均胎龄(35.29±2.31)周;体质量2.05~3.85 kg,平均体质量(2.89±0.75)kg;原发疾病:新生儿肺炎18例,呼吸窘迫16例,胎粪吸入8例。两组资料比较差异无统计学意义(P>0.05)。
1.2 治疗方法:对照组治疗:所有患儿给予保暖、吸氧、雾化、抗感染及改善微循环等常规治疗。观察组:给予无创经鼻持续性气道正压通气治疗,参数设定:呼气末压力4~6cmH2O,吸入氧浓度40%~60%,流量5~7 L/min,根据患儿气血分析结果进行参数调整,直到符合撤机条件。
1.3 疗效指标:①比较两组患儿治疗前及通气24h后血氧饱和度(SpO2)、血氧分压(PaO2)及二氧化碳分压(PaCO2)变化,采用康立BG-800A血气分析仪对上述指标进行检测;②比较两组患儿通气时间、住院时间、呼吸暂停及有创通气发生率。
1.4 统计学方法:运用SPSS21.0软件分析数据,计量资料以(±s)表示,采用t检验,计数资料以频数或百分率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组治疗前及通气24h后气血指标变化:治疗前,两组SpO2、PaO2、PaCO2比较差异无统计学意义(P>0.05);通气24h后,两组SpO2、PaO2均升高,PaCO2均降低(P<0.05),但观察组SpO2、PaO2均高于对照组,PaCO2低于对照组,差异有统计学意义(P<0.05),详见表1。
表1 两组治疗前及通气24h后气血指标比较(±s)
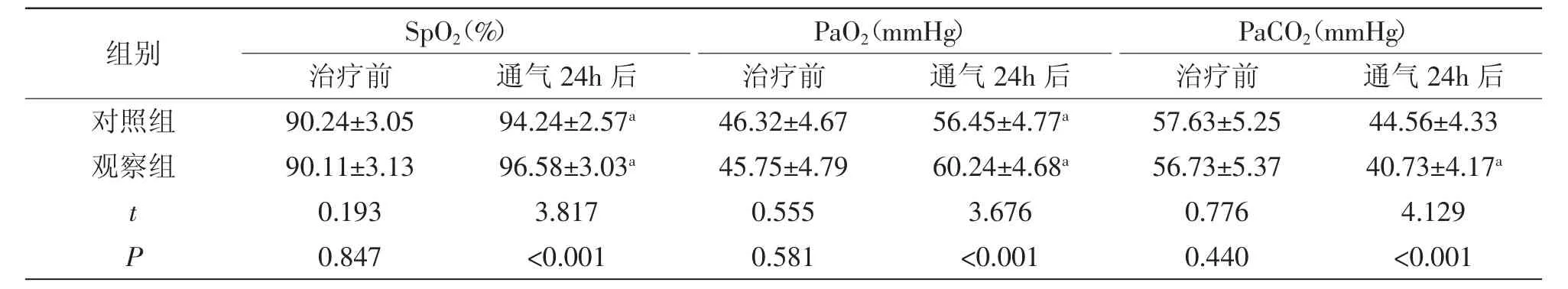
表1 两组治疗前及通气24h后气血指标比较(±s)
注:与治疗前比较,aP<0.05
组别 SpO2(%) PaO2(mmHg) PaCO2(mmHg)治疗前 通气24h后 治疗前 通气24h后 治疗前 通气24h后对照组 90.24±3.0594.24±2.57a 46.32±4.6756.45±4.77a 57.63±5.2544.56±4.33观察组 90.11±3.1396.58±3.03a 45.75±4.7960.24±4.68a 56.73±5.3740.73±4.17a t 0.1933.8170.5553.6760.7764.129 P 0.847 <0.0010.581 <0.0010.440 <0.001
2.2 两组临床疗效情况:观察组住院时间均短于对照组,呼吸暂停率低于对照组(P<0.05),详见表2。
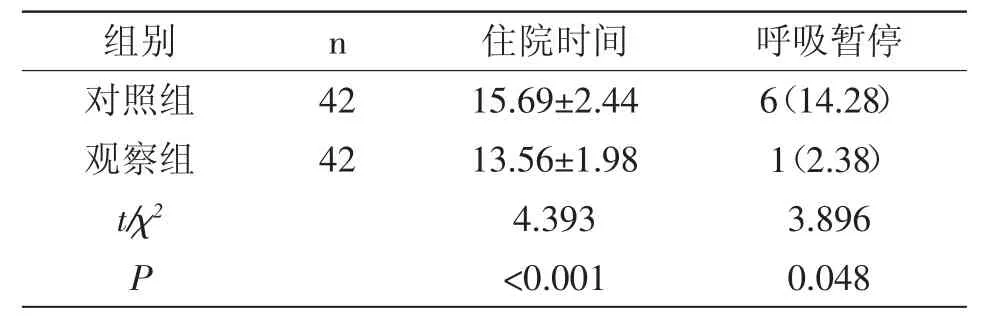
表2 组临床疗效比较
3 讨论
新生儿呼吸系统疾病大多表现为呼吸功能受阻,若不能得到及时有效的治疗,易引起低氧血症、酸中毒等一系列严重的并发症。因而重视氧疗,通过提高吸入氧气的浓度,改善患儿血中动脉血氧分压,进一步避免低氧血症,是首选的治疗策略方向。而通气方法则是设计治疗方案的重点,其中较为常见的是鼻导管吸氧,虽可起到一定程度上治疗作用,但其存在改善患儿动脉血气速度缓慢的缺点,且对新生儿适用程度低,主要原因为氧气丢失较多。而鼻塞式持续气道正压通气,鼻塞与患儿鼻腔之间紧密连接,基本无漏缝,可维持吸氧浓度准确,且避免气管插管,保证患儿安全,可快速提升动脉血氧浓度,具有较高的治疗价值。
正压通气的整个治疗过程患儿均是接受高于大气压的气体,通过在呼气与吸气时给予一定正压的持续气流,有助于提高患儿肺容量及肺残气量,避免肺泡萎陷,从而提高患儿肺氧合功能,改善呼吸道症状[4]。既往研究表明,越早开展无创正压通气治疗,对于患儿支气管和肺发育越有利,患儿发生有创插管可能性及并发症几率越低[5]。NCPAP是临床上最早用于正压通气的手段,与有创机械通气相比,经NCPAP治疗后患儿通气时间均显著降低,肺部相关并发症也显著减少,NCPAP对早产儿的疗效已得到广大专家和学者的认可[6]。本研究结果显示,两组患儿通气24h后,SpO2、PaO2及PaCO2等血气指标均得到显著改善,但观察组SpO2、PaO2均高于NCPAP组,PaCO2低于对照组,提示开展鼻塞式持续气道正压通气对改善患儿动脉血气指标良好作用,有效降低二氧化碳分压,升高氧分压。同杨磊等[7]相关报道结果一致。另外,观察组住院时间均短于对照组,患儿呼吸暂停率低于对照组,提示NCPAP在缩短患儿住院时间,降低呼吸暂停率方面的疗效明显。其原因可能是正压通气使得患儿咽部压力升高,间接增加了患儿上呼吸道压力,从而为患儿提供了更强的呼吸支持[8]。
综上所述,NCPAP对患儿血气指标的改善效果更优,住院时间更短,呼吸暂停率更低,可作为呼吸系统疾病新生儿的优选治疗方案。

