以循证基础行集束化护理对心胸外科术后无创正压通气患者并发症、心理状态及自护能力的影响
张红
山东省泰安荣军医院示教室 271000
心胸外科手术是治疗心肺与食道类疾病的主要手术方式,不仅具有高风险、高难度的特点,并且在外科手术中其死亡率与并发症也较高〔1〕。由于手术持续时间长,加上对患者创伤大,许多患者在术中会存在肺叶萎陷,使其循环和呼吸功能产生严重影响,在术后常表现为呼吸窘迫、胸闷气促等〔2〕。为降低对患者呼吸功能的损害,在术后为其及时提供正压通气,促进呼吸功能的恢复尤为必要〔3〕。近年来,无创正压通气因其无须建立人工气道,采用鼻面罩等无创方式进行呼吸机支持的正压通气技术被广泛运用于临床,并取得良好的效果,但相关实践指出,无创通气虽能有效提高患者的动脉血氧分压,降低减少气管切开和气管插管的并发症〔4〕,但多数患者常因手术应激、认知不足等原因,在无创正压通气后出现诸多恐惧、口咽干燥、肠胃胀气等不良反应,对患者的心理状态及治疗效果仍带来一定影响〔5〕。因此,为患者提供优质的护理,减少术后并发症的风险,提高手术效果极为重要。以循证为基础行集束化护理是一种运用科学实证为基础,针对当前难以解决的护理问题及影响因素,而集合一系列针对性的护理及治疗措施,从而达到提高护理人员的护理质量,改善患者的临床症状与康复效果的目的〔6〕。基于此,本研究将探讨对心胸外科术后无创正压通气患者实施以循证基础行集束化护理后,观察对其心理状态、自护能力、并发症发生率与康复效果的影响。
1 对象与方法
1.1 研究对象
选取山东省泰安荣军医院2018年3月至2019年12月90例心胸外科术后无创正压通气患者作为研究对象,根据抽签法将其分为常规组和干预组各45例。纳入标准:①心胸外科手术术后应用无创正压通气者;②生命体征平稳者;③意识清醒者;④配合治疗并签署知情同意书。排除标准:①存在精神障碍且无法沟通;②严重肝肾损害等并发症;③不耐受面罩给氧者;④心功能不全者。常规组患者45例,其中男25例,女20例;年龄24~75岁,平均(45.58±8.34)岁;身高157~178 cm;文化程度:小学13例,初中12例,高中14例,大专及以上6例。干预组患者45例,其中男22例,女23例;年龄25~74岁,平均(45.58±7.58)岁;身高158~175 cm;文化程度:小学14例,初中15例,高中11例,大专及以上5例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
常规组给予患者常规护理,首先为患者提供一个安静舒适的病房环境,将温湿度保持适宜范围内,在患者苏醒后指导其采取半卧位,将床头角度调整为30°;为其进行简单的疾病健康宣教,使患者对疾病的原因与治疗方式有基本的了解,同时告知患者注意饮食清淡,选择柔软质地或流食食物为主;给予正确的用药指导,并结合患者的病情状况进行抗感染、抗菌与营养支持等。干预组在常规组基础上给予患者以循证为基础的集束化护理,具体措施如下。
1.2.1成立循证集束化护理小组 成立由儿科医生1名、护士长1名、专科护士2名的护理小组,组内成员均具有5年以上的疾病治疗经验与临床护理经验,具有充分的耐心与良好的沟通能力,且对小组人员进行统一的专业知识培训,要求小组人员掌握循证护理与集束化护理的基础理论及专科知识,同时具有基本的护理操作技能,包括对集束化护理的实践方法与注意事项,再通过小组讨论、专家咨询与查阅文献后,共同制定以循证基础行集束化护理的具体方案。
1.2.2以循证为基础的集束化护理 对患者实施以循证为基础的集束化护理干预,且所有的措施都具备循证理论的支持,并且要求护理人员在实施干预过程中,不断的积累临床实践经验与不足,最后使护理方案得到不断完善与优化。本次干预主要通过健康教育、心理支持、病情监测、训练呼吸功能以及预防并发症五个方面开展,具体内容如下:(1)健康教育:护理人员及时与患者保持交流,掌握患者的健康情况与受教育程度,为其进行针对性的健康知识教育,详细告知患者及家属疾病的原因与主要的治疗方式,并告知其术后实施无创正压通气的重要性与必要性。同时为患者讲解无创正压通气治疗的配合事项,包括经鼻深慢呼吸的技巧、咳痰技巧及防误吸的技巧等,并教会在无创通气治疗中出现不适感觉时的应对方法,使其做好足够的治疗准备,积极配合所有护理干预。(2)心理支持:对患者进行客观的心理评估,其中包括经济压力、恐惧心理、疾病的预后与家属支持等方面,针对患者引起负面情绪的原因,给予必要的心理支持与安抚。具体如下:邀请治疗痊愈的病友来给其传授经验与感受,站在同等的角度为患者讲解治疗过程中产生的不良反应如憋气、呕吐、咳嗽等,同时护理人员指导患者在遇到极其不适时迅速拆除和连接鼻面罩的正确方式,增加患者的心理安全感,使其减少紧张、恐惧与焦虑的不良情绪。(3)病情监测:在无创正压通气开始时,安排护理人员在床边时刻观察鼻面罩的情况,及时检查是否出现漏气,根据患者的耐受程度为其实时调整参数,然后为其检查咳嗽、吞咽反射及残余药物等作用均恢复和消失后,指导患者进行均匀缓慢的深呼吸,选择合适的鼻面罩为其采取压力支持与持续起到的正压通气模式,尽快实现人机一体。整个过程中护理人员需密切观察患者的血氧饱和度、潮气量、心电图与同气频率等各项生命体征,尽可能教会家属识别参数和异常的变化,同时重视与患者的交流,告知其可通过摇头、点头或手势等眼神等非语言方式表达自身的诉求,嘱咐其在必要的时候,也可以自行取下鼻面罩,进行口头表述。待患者的病情好转后,护理人员先降低呼吸机参数并适当的延长停机时间,再逐渐将呼吸机撤离。(4)呼吸功能训练:告知患者及时开展呼吸功能训练的重要性,可通过①咳嗽训练:首先教会患者在不同体位咳嗽时所注意的事项,如在侧卧位进行咳嗽时,应将膝盖屈膝从而保持侧卧位,坐位咳嗽时,应坐在床边或者椅子上,将双肩保持稍内弯角度,头往下倾,在胃部放一个小枕头,用双手用力夹住它。其次咳嗽的方法,在咳嗽时指导患者先大吸一口气后保持憋气1~3 s,然后张开嘴巴,打开声门的同时用腹部进行收缩再用力咳嗽2~3声,若患者咳嗽无力或咳嗽不当时,可通过护理人员用双手五个手指合拢,掌心保持空心,利用手腕力量从外到内、从上到下的进行叩击,有助于支气管和气管内的分泌物排出。②深呼吸训练:指导患者采取平卧位,将右手放在胸部位置,左右放于腹部,张口用力深吸一口气,感受腹部的逐渐膨胀上抬至最高点后,保持屏气2~3 s,将口唇缩成圆形,再缓慢的呼出气体,其中吸气与呼气时间比为1∶1,呼吸的频率为3~5次/min,4~6 s/次。③人工阻力呼吸:选择容量范围在800~1 000 ml的气球,指导患者做一次正常的深呼吸后,将空气含住保持2~5 s后,用嘴对准气球的开口处,将肺部的气体尽量地吹进气球内,直到气球吹尽为止,每次训练的时间为3~5 min/次,3~4次/d。(5)并发症预防:为患者在治疗过程中做好各种并发症的预防措施,对常见的并发症进行详细的分析,主要包括排痰障碍、口咽干燥、腹胀与鼻面部的皮肤损伤等方面,并针对不同的并发症制定针对的预防措施,具体如下:① 排痰障碍:对咳嗽排痰能力较差的患者,必要时可指导患者调整合适的体位或卧姿,鼓励其进行间接性的有效咳嗽,并配合雾化吸入和翻身、拍背,促使痰液的咳出;对于排痰无力者需及时给予相应的吸痰处理,减少呼吸道的感染,在排痰时帮患者取下鼻面罩,排痰结束后再继续使用,并加强对鼻面罩的监护。② 口咽干燥:在治疗过程中提醒患者闭紧嘴巴,经鼻呼吸,采取主动加温湿化器,在湿化器内及时添加无菌蒸馏水至2/3的水位,将气体充分的湿化后再进入呼吸道,同时将湿化器的水温严格控制在33~36℃内,以免温度过高造成呼吸道黏膜的烫伤;还可使用注射器进行间断式的滴入或少量多次的饮水,来保持口腔的湿润。③腹胀:指导患者配合呼吸机进行呼吸的方法,在呼吸过程时要均匀缓慢的呼吸,尽量不可张口呼吸,告知患者呼吸机会随着自己的呼吸频率进行放气和送气;根据患者的病情情况来调整呼吸机的压力,上机的最初应将吸气压力调节在4~6 cmH2O,呼气的压力调节在2~3 cmH2O,在患者适应后5~16 min,再将治疗压力逐渐增加,但不可>25 cmH2O或2.45 kPa(1 cmH2O=0.098 kPa);对患者的肛门排气情况与腹胀情况时刻观察,为腹胀患者进行顺时针的按摩来刺激其肠胃蠕动,严重者可通过肠胃动力药物来增加患者的蠕动情况,必要时留置胃管行胃肠减压及肛门排气。④皮肤损伤:选择面罩时根据患者的脸型和面部的大小决定,松紧带的固定程度应以完全容纳两个手指为宜;必要时在面部的受压部位给予无黏胶泡沫敷料或水胶体敷料进行局部保护,并及时为其调整松紧度,观察皮肤的受压和受损情况,在病情允许时可为使用2~4 h的患者停用呼吸机10~15 min,改用鼻导管吸氧约30 min后再使用,以避免鼻梁部、额部长时间受压;对于皮肤已出现破损者,积极为其使用金霉素眼膏或红霉素、百多邦软膏治疗,并注意局部的卫生清洁,定时换药,避免出现继发性的感染症状。
1.3 观察指标
①心理状态:选用汉密顿抑郁量表(HAMD)〔7〕与汉密顿焦虑量表(HAMA)〔8〕对患者干预前后的心理状态进行评定,HAMD共有17个条目,各条目其中0~7分为正常,7~17分轻度抑郁,17~24分为中度抑郁,≥24分为严重抑郁;HAMA共有14个条目,各条目采用5级评分法,总分为0~7分为无焦虑,分数7~14分为轻度焦虑,14~21分为中度焦虑,21~29分为重度焦虑,≥29分为极重度焦虑,各量表结果分值越低,则表明患者心理状态越好。②自护能力:采用自我护理能力测定量表(ESCA)〔9〕对患者干预前后的自护能力进行评定,该量表共有43个条目,包含自我护理技能、自护责任感、自我概念与健康知识水平等四个维度,分数范围0~172分,得分越高代表患者的自护能力越强。③康复效果:对两组患者干预前后的动脉血二氧化碳分压(PaCO2)数值与动脉血氧分压(PaO2)(1 mmHg=0.133 kPa),以及患者有创插管率、住院时间和无创通气时间等5个指标进行记录比较,动脉血氧分压数值越高,其余四项指标数值越低,则表明患者的康复效果越好。④并发症:采用本院自制的并发症调查问卷对两组患者干预前后的并发症发生率进行调查比较,该问卷包括呼吸衰竭、口咽干燥、胃肠胀气、皮肤受损、排痰障碍等五个指标,各指标数值越少,则表明并发症发生率越少。
1.4 统计学方法

2 结果
2.1 两组HAMD、HAMA评分比较
干预后,干预组的HAMD、HAMA评分显著低于常规组(P<0.05)。见表1。

表1 两组HAMD、HAMA评分比较
2.2 两组自护能力比较
干预后,干预组的自护能力显著高于常规组(P<0.05)。见表2。
表2 两组自护能力比较
2.3 两组康复效果比较
干预后,干预组康复效果明显优于常规组(P<0.05)。见表3。

表3 两组康复效果比较
2.4 两组并发症比较
干预后,干预组的并发症显著低于常规组(P<0.05)。见表4。
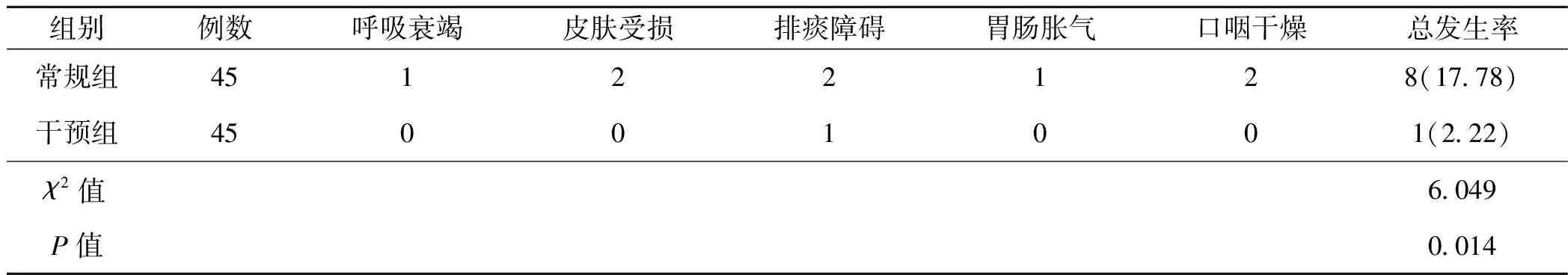
表4 两组并发症比较〔n(%)〕
3 讨论
心胸外科患者临床的治疗主要为外科手术方式,而该手术多涉及于肺部、心脏等胸腔部位,无论是行食道癌、肺癌或心脏体外循环等手术,在术中均有部分时间常需一侧肺叶萎缩,来利于手术的顺利进行〔10〕,但肺叶萎缩会使患者术后的肺部和呼吸功能造成严重影响,导致的并发症发生率极高〔11〕。加上手术难度大和操作复杂等原因,对患者产生的创伤明显,使患者在易出现恐惧、焦虑的悲观情绪〔12〕,导致术后的主观疼痛感也不断增强,从而不敢用力咳嗽,致使气管内分泌物无法排出,积聚于呼吸道,最终出现胸闷、发热、气促等缺氧症状,严重者可出现呼吸衰竭,严重影响手术疗效与患者预后〔13〕。因此在术后需要及时增加对患者的给氧量,来改善患者的肺部功能与呼吸功能的恢复情况。机械通气治疗在多因素造成的呼吸衰竭及手术后的呼吸治疗中具有重要的意义,以往的有创通气是通过气管插管,或者气管切开管把呼吸机和人相连,然后使呼吸机给人体通气,来帮助病人度过呼吸衰竭的这一时期,但长期的气管插管不仅会使患者产生极大不适症状,还会增加感染呼吸机相关性肺炎的风险〔14〕。
随着医学技术的不断发展,呼吸机的性能得到不断完善,今年来,无须建立人工气道、无须插管的无创正压通气技术被快速的发展和运用与临床,该技术的产生为临床通气治疗提供了更佳的选择〔15〕。无创正压通气与传统的有创通气相比,能有效减少患者的创面感染风险,降低患者的肺泡动脉血氧分压差,提高患者的动脉血氧分压,更有利于患者术后的呼吸功能的恢复〔16〕。但其在治疗过程中仍使患者存在一定程度的不良反应,如鼻面罩漏气、腹胀、局部皮肤损伤等,使患者产生恐惧焦虑的不良心理,影响患者的舒适度,加上手术的特殊性,麻醉后出现的刺激疼痛、谵妄及护理环境等因素也会增加并发症的发生风险,部分患者甚至因无法耐受而终止治疗,不仅使手术效果大打折扣,导致患者的康复时间也随之延长〔17〕。因此为心胸外科患者减轻术后痛苦,改善其不适症状,提高临床疗效,促使患者更快康复极为重要。
以循证为基础的集束化护理是一种受循证医学所影响的护理理念,其核心思想为运用最可靠的科学依据,针对临床影响因素和护理困难,采用一系列有循证基础的护理与治疗措施,来达到最佳的临床护理效果〔18〕。主要通过利用合理的科学研究依据、护理人员的技能与经验依据、患者的病情与主观意愿等三个因素相互结合,从而开展以患者为中心的护理措施,该护理强调在临床实践中所有的专业决策,不能简单地凭个人经验决定,而应基于科学证据来实施,最终提高护理质量〔19〕。在本次研究中,对心胸外科术后无创正压通气患者实施以循证为基础的集束化护理后,经研究结果显示,干预组的HAMD、HAMA显著低于常规组、干预组的自护能力显著高于常规组、干预组康复效果明显高于常规组、干预组的并发症显著低于常规组,分析其原因可能有:心胸外科术后患者常由于对疾病的不确定、无创正压通气的认知缺乏以及术后疼痛等因素,导致出现大量的恐惧、焦虑等不良心理,因此护理人员及时准确地对患者进行必要且全面的健康教育与心理支持,取得患者的充分支持,不仅有效提高患者的认知水平与自护意识,还可使患者得到心理安全感,有助于改善其心理状态,使患者积极地配合治疗与护理工作。另外通过及时为患者开展呼吸功能训练,使患者的呼吸功能得到最快的恢复,并且对术后无创正压通气患者的并发症进行分析,针对并发症的发生原因制定相应的预防措施,最大程度地降低患者并发症的发生风险,进而有效地缩短了患者的住院时间与通气时间,改善患者的总体康复效果。
综上所述,对心胸外科术后无创正压通气患者实施以循证基础行集束化护理后,能有效改善患者的心理状态,提高患者的自护能力,降低术后患者的并发症的发生风险,从而提高患者的康复效果,值得临床运用和推广。
利益冲突所有作者均声明不存在利益冲突

