青年型乳腺癌的影像学表现、病理特征及免疫表达分析
靳永峰,宋丹丹,宋传涛
(山东省枣庄市立医院 ①放射科,②消化内二科,山东 枣庄 277100)
乳腺癌是全球女性发病率和死亡率最高的恶性肿瘤之一,且年轻化趋势明显[1-3]。35 岁及以下青年型乳腺癌恶性程度高、侵袭性强、易转移、治愈率低,严重威胁青年女性生命健康[4]。因此,青年型乳腺癌的早诊断、早治疗已成为不可忽视的重要课题。目前,国内外文献大多将青年型乳腺癌界定为35 岁以下的乳腺癌患者[5-6]。本研究选择我院2018 年1 月至2021 年6 月间收治的经病理证实、资料完整的女性乳腺癌患者215 例,其中≤35 岁52 例,>35 岁163 例,旨在探讨青年型乳腺癌的影像学表现、病理免疫表达、分子分型等特征,以提高青年型乳腺癌的影像检查阳性率和诊断符合率。
1 资料与方法
1.1 一般资料 215 例乳腺癌中,≤35 岁52 例(青年组),年龄21~35 岁,平均(27.02±6.69)岁;>35 岁163 例(对照组),年龄>35~82 岁,平均(55.00±9.19)岁。纳入标准:①首次确诊,未经治疗;②确诊前1 个月内行乳腺超声和/或数字乳腺摄影;③手术与活检病理、分子分型及免疫组化资料齐全。
1.2 仪器与方法
1.2.1 数字乳腺摄影 青年组中46 例行数字乳腺摄影,对照组中114 例行数字乳腺摄影。采用GE 三合一数字乳腺摄影机,于经期结束后3~7 d 进行检查,绝经后女性根据临床需要随时检查。常规行双乳头尾位(CC 位)、内外斜位(MLO 位)二维数字乳腺摄影及数字乳腺断层合成摄影,辅以点压位、标记切线位等特殊摄影方式,尽量将病灶全貌完整清晰显示。重点观察肿块伴/不伴钙化、分叶征、毛刺征、可疑恶性钙化、结构扭曲等征象。
1.2.2 超声检查 2 组均行超声检查。采用ARIETTA 70 彩色超声诊断仪,探头频率5~10 MHz,观察病灶内部及血流情况,标记病灶回声、形状、边缘、钙化等影像特征。
1.2.3 病理检查 手术或穿刺标本行石蜡包埋切片,采用HE 染色法对切片观察分析,记录病理类型。采用免疫组化染色,检测雌激素受体(ER)、孕激素受体(PR)、人类表皮生长因子受体2(HER-2)和Ki-67 的表达方式。
1.3 病理免疫表达判断标准 依据2011 年圣加伦乳腺癌专家共识[7],ER、PR>1%为阳性;HER-2>30%为阳性;Ki-67≥14%为阳性。将乳腺癌分为4 种分子亚型:①Luminal A 型,ER(+)和/或PR(+),HER-2(-),Ki-67(-)。②Luminal B 型,ER(+)和/或PR(+),HER-2(-),Ki-67(+);或ER(+)和/或PR(+),HER-2(+),Ki-67 任意表达。③HER-2 过表达型,ER(-),PR(-),HER-2(+)。④三阴型乳腺癌,ER(-),PR(-),HER-2(-)。
1.4 病理组织学分级 依据2003 年WHO Nottingham 浸润性乳腺癌分级系统[8],对浸润性乳腺癌进行以下3 项指标的评估:①腺管形成的比例;②细胞核的多形性;③核分裂象计数。每项指标独立评估,并分别记1~3 分;再将这3 项指标的得分累加,3~5 分为Ⅰ级,6~7 分为Ⅱ级,8~9 分为Ⅲ级。
1.5 统计学方法 采用SPSS 20.0 软件分析数据。2 组乳腺癌影像学特征、免疫表达、病理类型、组织学分级和分子分型等的比较行χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 2 组数字乳腺摄影表现比较(表1,图1~5)青年组与对照组数字乳腺摄影表现为肿块伴/不伴钙化、肿块分叶征、结构扭曲的概率,差异均无统计学意义(均P>0.05);表现为毛刺征、可疑恶性钙化的概率,差异均有统计学意义(均P<0.05)。青年组2 例、对照组5 例无阳性发现。病理符合率青年组为91.30%(42/46),对照组为94.74%(108/114),差异无统计学意义(χ2=0.034,P=0.854)。
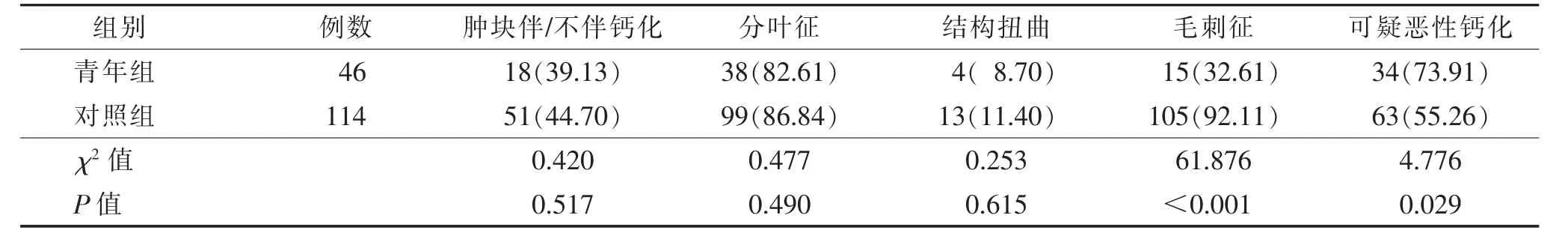
表1 青年组与对照组乳腺癌患者数字乳腺摄影表现比较 例(%)
2.2 2 组超声表现比较(表2,图6)青年组与对照组超声表现为不规则中、低回声肿块、实性肿块伴/不伴钙化及可疑恶性钙化的概率,差异均有统计学意义(均P<0.05);表现为不均质或模糊低回声的概率,差异无统计学意义(χ2=0.396,P=0.529)。青年组2 例、对照组7 例无阳性发现。病理符合率青年组为75.00%(39/52),对照组为78.53%(128/163),差异无统计学意义(χ2=0.283,P=0.595)。
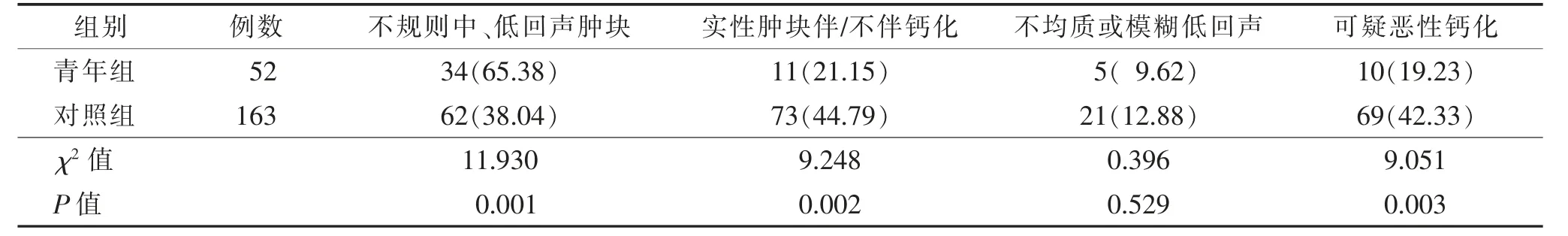
表2 青年组与对照组乳腺癌患者超声表现比较 例(%)
2.3 2 组病理类型、组织学分级、分子分型及免疫组化表达比较(表3,4)2 组病理类型分布差异无统计学意义(P>0.05)。
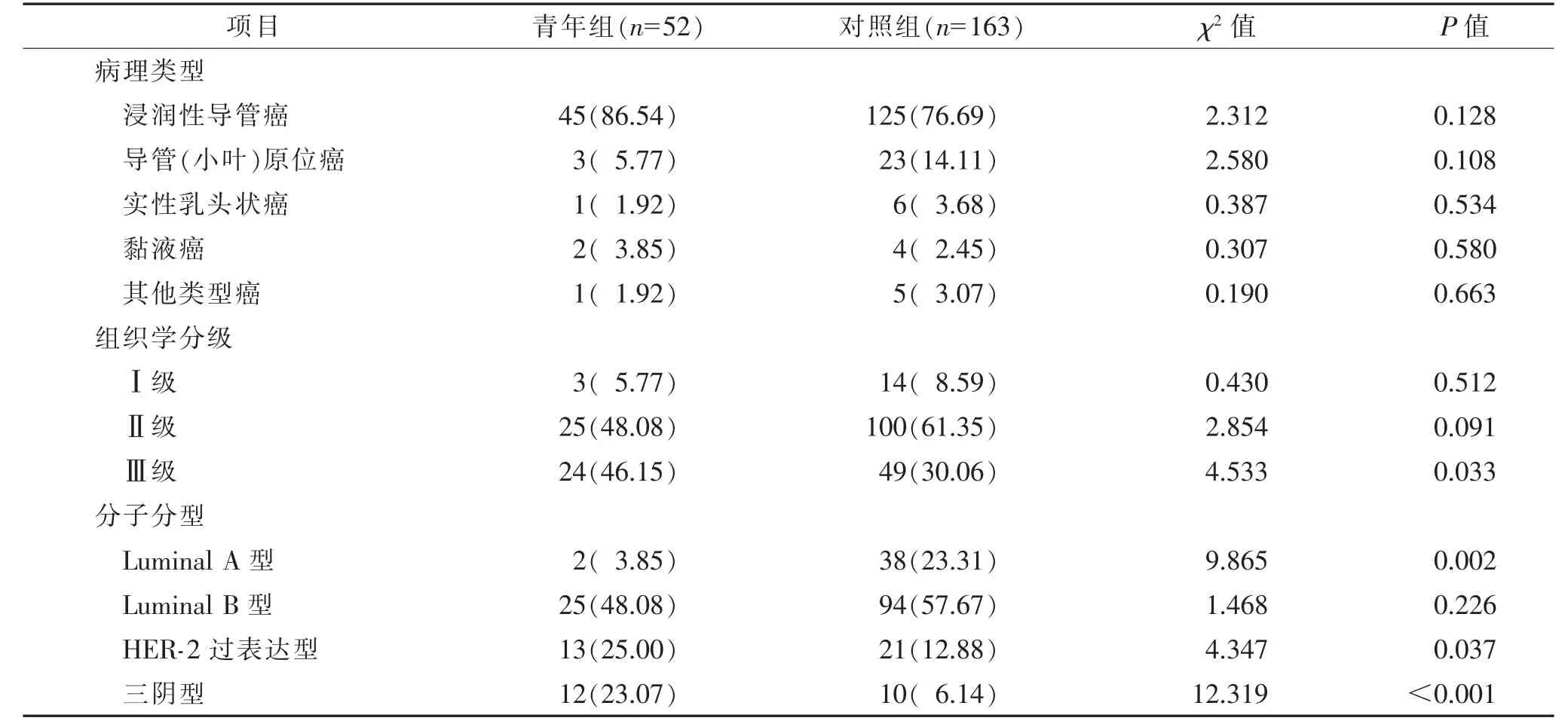
表3 青年组、对照组乳腺癌病理类型、组织学分级、分子分型比较 例(%)
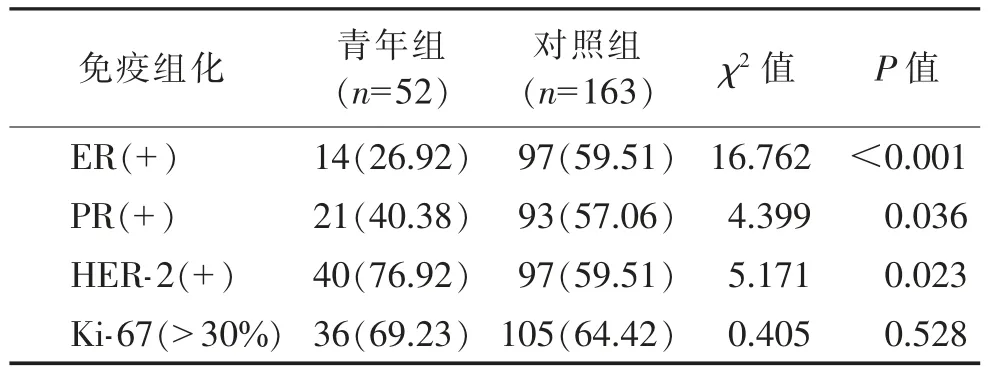
表4 青年组、对照组乳腺癌免疫组化表达比较例(%)
2 组乳腺癌组织学Ⅰ级及Ⅱ级比较,差异均无统计学意义(χ2=0.430,2.854;均P>0.05);Ⅲ级2 组比较,差异有统计学意义(χ2=4.533,P=0.033)。
病理分子分型Luminal A 型HER-2 过表达型乳腺癌及三阴型2 组比较,差异均有统计学意义(χ2=9.865,4.347,12.319;均P<0.05)。Luminal B 型2 组比较,差异无统计学意义(χ2=1.468,P=0.226)。
青年组ER、PR 阳性比例均低于对照组,HER-2阳性比例高于对照组,差异均有统计学意义(χ2=16.762,4.399,5.171;均P<0.05)。Ki-67>30%的比例2 组差异无统计学意义(χ2=0.405,P=0.528)。
2.4 2 组腋窝淋巴结转移情况比较 青年组乳腺癌腋窝淋巴结转移占42.30%(22/52),对照组占27.61%(45/163),差异有统计学意义(χ2=3.971,P=0.046)。
3 讨论
3.1 青年型乳腺癌的临床特征 国外文献报道,青年型乳腺癌占全部乳腺癌的15%~25%[9]。Han 等[10]研究提示,青年型乳腺癌发病年龄每下降1 岁,死亡风险增加5%。我院2018 年1 月至2021 年6 月共收治乳腺癌患者867 例,青年型乳腺癌占6.00%(52/867),低于文献报道。虽然青年型乳腺癌发病率相对较低,但因具有独特的病理特征、侵袭性强、转移复发率高、预后不良、生存率低等临床特征,影像工作者应足够重视。
3.2 青年型乳腺癌的数字乳腺摄影与超声检查价值《中国抗癌协会乳腺癌诊治指南与规范(2017 版)》[11]指出,单纯凭典型恶性钙化即可作出乳腺癌的诊断。孙晓寅等[12]研究显示,75%以上的乳腺癌数字乳腺摄影可表现为钙化,浸润性导管癌钙化率为87.3%。本研究中数字乳腺摄影发现青年组可疑恶性钙化占73.91%(34/46),对照组占55.26%(63/114);超声检查发现青年组可疑恶性钙化占19.23%(10/52),对照组占42.33%(69/163),超声检查对恶性钙化的显示率低于数字乳腺摄影。尽管超声检查在观察青年型乳腺癌肿块的血流、弹性上有优势,但数字乳腺摄影也能较好地显示肿块,且能兼顾钙化显示。本研究中青年组数字乳腺摄影与病理符合率为91.30%(42/46),对照组为94.74%(108/114);超声检查青年组与病理符合率为75.00%(39/52),对照组与病理符合率为78.53%(128/163)。本研究显示,2 组数字乳腺摄影在可疑恶性钙化的检出率、与病理诊断符合率上均明显高于乳腺超声检查。因此,数字乳腺摄影检查在青年型乳腺癌的诊断中,可弥补二维数字乳腺摄影的不足,可作为青年型乳腺癌首选的检查方法。
综上所述,青年型乳腺癌较中老年乳腺癌病理分级不良,且三阴型乳腺癌占比更高,ER、PR 阳性率更低,HER-2 过表达占比更高,以及腋窝淋巴结转移率高。与中老年乳腺癌相比,青年型乳腺癌具有肿瘤细胞增殖率高、肿瘤生长速度快、侵袭性强、易转移、疗效不佳、复发率和病死率高等特点。综合分析影像学表现,尤其是断层融合数字摄影表现,可为临床早期诊断低龄青年型乳腺癌、三阴乳腺癌提供影像学支持。
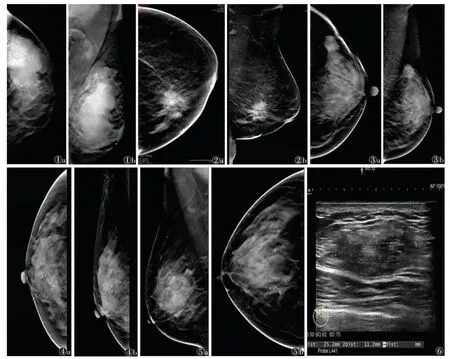
图1~6 乳腺癌数字乳腺断层合成摄影、超声及病理图像 图1 患者,女,32 岁,左乳非特殊类型浸润性癌(Ⅱ级)。图1a,1b 均为数字乳腺断层合成摄影,示左乳肿块伴大量细小多形性钙化 图2 患者,女,31 岁,左乳非特殊型浸润癌(Ⅱ级)。图2a,2b 均为数字乳腺断层合成摄影,示左乳不规则肿块,见毛刺,分叶征 图3 患者,女,32 岁,左乳浸润性导管癌(Ⅱ级)。图3a,3b 均为数字乳腺断层合成摄影,示左乳不规则肿块,见毛刺,伴微小钙化 图4 患者,女,30 岁,左乳浸润性导管癌(Ⅱ级)。图4a,4b 均为数字乳腺断层合成摄影,示右乳结构扭曲 图5 患者,女,34 岁,右乳浸润性导管癌(Ⅱ级)。图5a,5b 均为数字乳腺断层合成摄影,示右乳可疑恶性钙化 图6 患者,女,32 岁,浸润性导管癌(Ⅲ级);超声表现为中低回声肿块,边缘不规整

