60例非布司他治疗慢性肾功不全患者的高尿酸血症的临床分析
王燕
北京燕化医院肾内科,北京 102500
慢性肾功能不全临床患病率约为8%~10%,该病症患者会因为自身肾功能受损而在临床中表现出尿素氮及血肌酐水平上升的情况,且尿酸排泄也会受到一定的影响,进而产生高尿酸血症[1]。慢性肾功能不全合并高尿酸血症疾病临床治疗难度较大,容易严重影响患者的生活质量,需及时予以有效的治疗方案以改善病情[2]。当前,临床中治疗此病的常规手段包括减少尿酸、碱化尿液、大量饮水及均衡饮食等,非布司他属于临床中新型非嘌呤类黄嘌呤氧化酶抑制剂,此药在降低机体血尿酸方面具有显著的作用,且药物代谢产物会经过肝脏排泄掉,使之减轻肾损伤及毒副反应[3]。基于此,本研究选取2019年5月—2021年8月北京燕化医院收治的60例慢性肾功能不全合并高尿酸血症患者为研究对象,探讨常规治疗基础上联用非布司他药物后的临床效果。现报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的60例慢性肾功能不全合并高尿酸血症患者为研究对象,将其随机分为对照组与研究组,各30例。对照组中男16例、女14例;慢性肾功能不全疾病类型:慢性肾小球肾炎12例、高血压肾病6例、糖尿病肾病10例、多囊肾1例、慢性间质性肾炎1例;平均年龄(63.09±5.33)岁;平均病程(7.38±3.41)年;平均体质指数(body mass index,BMI)(25.34±2.33)kg/m2。研究组中男15例、女15例;慢性肾功能不全疾病类型:慢性肾小球肾炎14例、高血压肾病4例、糖尿病肾病8例、多囊肾3例、慢性间质性肾炎1例;平均年龄(63.11±5.24)岁;平均病程(7.46±3.55)年;平均BMI(25.62±2.55)kg/m2。患者及其家属对本研究知情同意,且本研究得到本院伦理委员会审批。
1.2 纳入与排除标准
纳入标准:与《中国慢性肾脏病患者合并高尿酸血症诊治共识》相关诊断标准相符[4];肾功能不全分期均为3期以上;年龄在18~70岁;可积极配合治疗且无表达沟通障碍。
排除标准:研究药物过敏者;合并免疫系统疾病、急慢性感染、血液系统疾病、恶性肿瘤、泌尿结石者[5];存在溃疡并出血、消化性溃疡、溃疡穿孔者[6];先天性心脏病者;妊娠期及哺乳期女性;未能配合完成本研究或死亡者。
1.3 方法
对照组采用碳酸氢钠片(国药准字H44022137,规格:0.5 g×100片)治疗,0.5 g/次,3次/d。
研究组在对照组基础上予以非布司他片(国药准字J20180084,规格:20 mg×14片)治疗,40 mg/次,1次/d。
两组患者均接受治疗12周,期间依据患者病情进展情况对用药剂量进行调整,同时均接受病情分层管理,即合并心血管疾病时,应予以硝酸脂类及胰岛素等进行治疗;合并痛风急性发作时,予以环氧化酶-2(cyclooxygenase-2,COX-2)抑制剂以及秋水仙碱等进行治疗。同时,要求患者低嘌呤、低盐饮食,并对其进行贫血纠正治疗等。
1.4 观察指标
①肾功能指标:采集空腹静脉血及尿液后检测尿素氮、尿微量白蛋白、血清肌酐、血清尿酸。②肾小球滤过率:包括≥90 mL/(min·1.73m2)、60~89mL/(min·1.73m2)、30~59 mL/(min·1.73m2)、<30 mL/(min·1.73m2)。③血清尿酸降低不同程度时间:包括血清尿酸降低20%、40%。④氧化应激指标:采集空腹静脉血后,以硫代巴比妥酸反应法检测丙二醛、以超氧化物歧化酶法检测超氧化物歧化酶、以酶联免疫吸附试验检测晚期氧化蛋白产物。⑤炎症因子及内皮细胞:采集空腹静脉血后,以酶联免疫吸附双抗体夹心法检测肿瘤坏死因-α、白细胞介素1β、白细胞介素-6、内皮素-1。
1.5 统计方法
采用SPSS 26.0统计学软件处理数据,符合正态分布的计量资料用(±s)表示,采用t检验;计数资料用[n(%)]表示,采用χ2检验;等级资料采用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者肾功能指标比较
治疗前,两组患者尿素氮、尿微量白蛋白、血清肌酐、血清尿酸指标差异无统计学意义(P>0.05);治疗后,研究组尿素氮、尿微量白蛋白、血清肌酐及血清尿酸指标水平明显优于对照组,差异有统计学意义(P<0.05),见表1。
2.2 两组患者肾小球滤过率比较
两组肾小球滤过率比较,差异有统计学意义(P<0.05),见表2。
2.3 两组患者血清尿酸降低不同程度时间比较
研究组血清尿酸降低20%时间、血清尿酸降低40%时间指标均明显低于对照组,差异有统计学意义(P<0.05),见表3。
2.4 两组患者氧化应激指标比较
治疗前,两组丙二醛、超氧化物歧化酶及晚期氧化蛋白产物指标差异无统计学意义(P>0.05);治疗后,研究组丙二醛、晚期氧化蛋白产物指标降低程度明显优于对照组,超氧化物歧化酶指标升高程度明显优于对照组,差异有统计学意义(P<0.05),见表4。
表3两组患者血清尿酸降低不同程度时间比较[(±s),周]Table 3 Comparison of serum uric acid reduction between the two groups of patients[(±s),weeks]
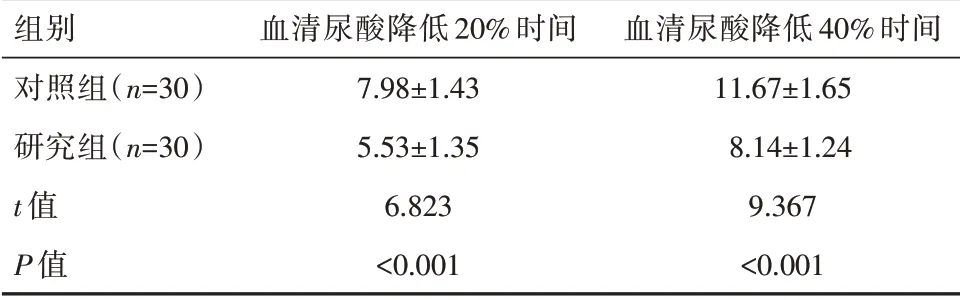
表3两组患者血清尿酸降低不同程度时间比较[(±s),周]Table 3 Comparison of serum uric acid reduction between the two groups of patients[(±s),weeks]
组别对照组(n=30)研究组(n=30)t值P值血清尿酸降低20%时间7.98±1.43 5.53±1.35 6.823<0.001血清尿酸降低40%时间11.67±1.65 8.14±1.24 9.367<0.001
2.5 两组患者炎症因子及内皮细胞比较
治疗前,两组患者的肿瘤坏死因子-α、白细胞介素1β、白细胞介素-6、内皮素-1指标差异无统计学意义(P>0.05);治疗后,研究肿瘤坏死因-α、白细胞介素1β、白细胞介素-6、内皮素-1指标水平明显优于对照组,差异有统计学意义(P<0.05),见表5。
3 讨论
肾功能不全患者发生高尿酸血症的概率相对较高,该症状为患者肾功能损伤的标志之一[7-8],且症状严重程度与慢性肾病的发生、进展及预后有密不可分的联系,若不能及时对肾功能不全合并高尿酸血症疾病进行治疗,将增加患者发生肾脏衰竭概率,严重威胁其生命安全[9]。
表1两组患者肾功能指标比较(±s)Table 1 Comparison of renal function indicators between the two groups of patients(±s)
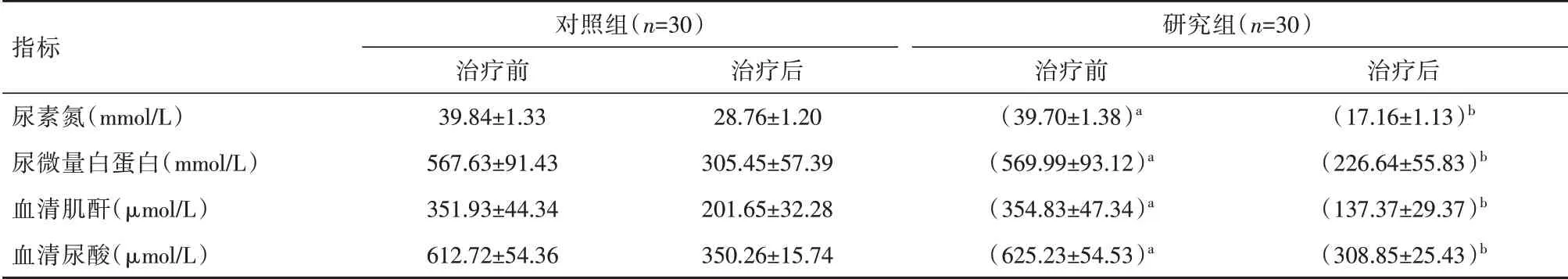
表1两组患者肾功能指标比较(±s)Table 1 Comparison of renal function indicators between the two groups of patients(±s)
注:与对照组治疗前相比,aP>0.05;与对照组治疗后相比,bP<0.05
指标尿素氮(mmol/L)尿微量白蛋白(mmol/L)血清肌酐(μmol/L)血清尿酸(μmol/L)对照组(n=30)治疗前39.84±1.33 567.63±91.43 351.93±44.34 612.72±54.36治疗后28.76±1.20 305.45±57.39 201.65±32.28 350.26±15.74研究组(n=30)治疗前(39.70±1.38)a(569.99±93.12)a(354.83±47.34)a(625.23±54.53)a治疗后(17.16±1.13)b(226.64±55.83)b(137.37±29.37)b(308.85±25.43)b
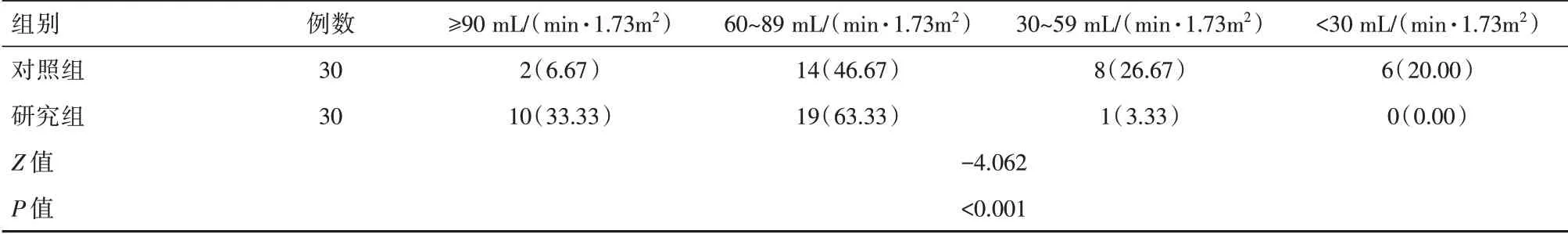
表2两组患者肾小球滤过率比较[n(%)]Table 2 Comparison of glomerular filtration rate between the two groups of patients[n(%)]
表4两组患者氧化应激指标比较(±s)Table 4 Comparison of oxidative stress indicators between the two groups of patients(±s)

表4两组患者氧化应激指标比较(±s)Table 4 Comparison of oxidative stress indicators between the two groups of patients(±s)
组别对照组(n=30)研究组(n=30)t值P值丙二醛(nmol/L)治疗前7.42±1.52 7.46±1.38 0.106 0.915治疗后5.78±1.24 4.32±1.20 4.634<0.001超氧化物歧化酶(ng/mL)治疗前95.63±9.52 95.64±9.99 0.003 0.996治疗后99.74±8.33 104.52±8.34 2.221 0.030晚期氧化蛋白产物(nmol/L)治疗前190.56±13.11 190.65±13.16 0.026 0.978治疗后121.24±11.56 82.33±10.52 13.635<0.001
表5两组患者炎症因子及内皮细胞比较[(±s),ng/L]Table 5 Comparison of inflammatory factors and endothelial cells[(±s),ng/L]
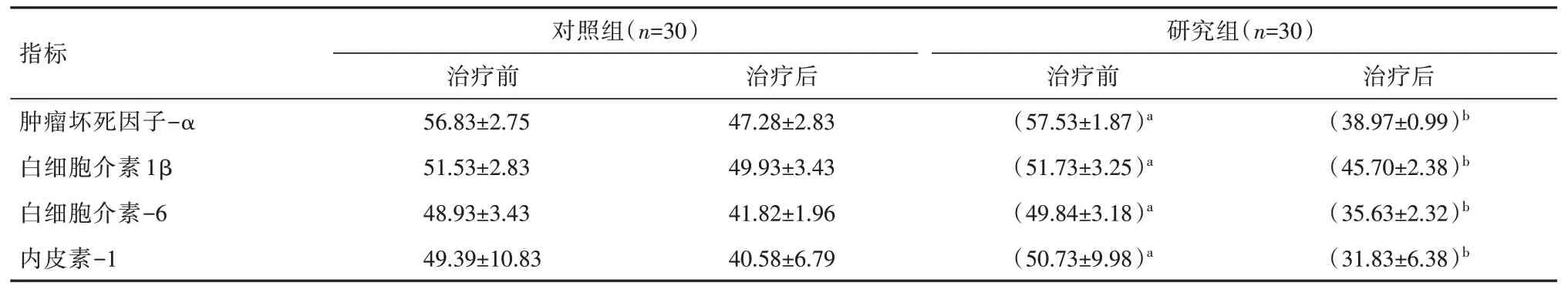
表5两组患者炎症因子及内皮细胞比较[(±s),ng/L]Table 5 Comparison of inflammatory factors and endothelial cells[(±s),ng/L]
注:与对照组治疗前相比,aP>0.05;与对照组治疗后相比,bP<0.05
?
非布司他属于黄嘌呤氧化酶抑制剂,此药具有高效选择、双通道代谢特点[10],且对机体肾脏所造成的毒副作用较小,口服此药后即可达到良好效果[11]。同时,非布司他作为一种高选择性黄嘌呤氧化酶抑制剂,对嘧啶及嘌呤等代谢途径酶并不会产生明显的抑制作用,且不会受酶氧化还原状态的影响,因此有较高的治疗安全性。临床试验发现,非布司他还可改善由高尿酸血症而引起的肺损伤、肝损伤及痛风等不良症状,可在较短的时间内降低患者的血清尿酸指标,提高沉积尿酸盐释放水平,增强肾脏供血效果,以降低血小板聚集概率,提高肾脏微循环,产生良好的治疗效果[12-13]。本研究发现,治疗后,研究组尿素氮、尿微量白蛋白、血清肌酐及血清尿酸指标水平明显优于对照组(P<0.05);两组肾小球滤过率差异有统计学意义(P<0.05);研究组血清尿酸降低20%时间、血清尿酸降低40%时间指标均明显低于对照组(P<0.05)。同时,本研究中研究组肾小球滤过率为60~89 mL/(min·1.73m2)的概率63.33%与郭丽环等[13]的研究中50例观察组慢性肾功不全合并高尿酸血症患者非布司他治疗后肾小球滤过率为60~89 mL/(min·1.73m2)的概率70%较为相似,可见本研究有一定的科学性。以上研究结果说明,予以慢性肾功不全合并高尿酸血症患者非布司他治疗后可有效改善其肾功能,降低肾功能损害程度,且有利于快速降低机体血尿酸浓度,尽快遏制患者病情进展,获得良好的临床应用效果,同时提高预后治疗水平。慢性肾功不全合并高尿酸血症将对机体炎症反应产生一定的刺激,进而增加肾小球前动脉病变概率,提高环氧化酶活化水平,致使加重肾脏损害程度,诱发氧化应激反应[14]。本研究发现:治疗后,研究组丙二醛、晚期氧化蛋白产物指标降低程度明显优于对照组,超氧化物歧化酶指标升高程度明显优于对照组(P<0.05);治疗后,研究肿瘤坏死因子-α、白细胞介素1β、白细胞介素-6、内皮素-1指标水平明显优于对照组(P<0.05),可见予以慢性肾功不全合并高尿酸血症患者非布司他治疗后可通过对患者高尿酸状态的降低,来改善机体血管内皮功能,降低血清炎症因子表达水平,有效缓解炎症症状,且可降低氧化应激水平,平衡机体抗氧化系统及氧化系统,进而降低肾功能组织损伤程度。
综上所述,予以慢性肾功不全合并高尿酸血症患者非布司他治疗后,可显著改善其肾功能、氧化应激水平及炎症反应,提高肾小球滤过率,值得推广。

