基于雅培瞬感动态实时监测140 d的1型糖尿病患者的血糖综合管理思考
苏玉慧
吉林师范大学,吉林四平 136000
2019年中国糖尿病人群已达1.164亿,稳居于世界首位,糖尿病前期的患者超过3.739亿,目前这一数字将更加庞大,逐年飞速上升[1]。2021年新版国际糖尿病联合会(international diabetes federation)发布的全球糖尿病地图,数据显示过去的10年间(2011-2021年),中国是成人糖尿病患者最多的国家,我国糖尿病患者人数有9 000万增加至1亿4 000万[2]。
庞大的糖尿病人群由于糖尿病本身以及并发症治疗等已给国家和社会带来严重的经济负担[3]。尽管市面上的糖尿病药物种类多样,但是由于血糖时刻会随着饮食、运动、情绪等波动,而且药量与饮食量及运动量等不精准匹配也会引起明显的高低血糖,因此如何运用好这些药物结合饮食与运动联合干预改善患者的血糖水平和生活质量一直是最关键的问题,这些最基本的前提即血糖监测。
1 血糖监测的发展
随着科技的发展,血糖监测也经历了很多个阶段,契合了糖尿病管理的需求。血糖监测的历程从1941年第一种尿糖试纸,到1964年第一条血糖试纸,到1969年第一台便携式血糖仪,到1974年第一款体外血糖检测仪,到1999年第一款回顾式动态血糖监测设备,到2005年第一款实时动态血糖监测设备,到2014年雅培研发第一款无需指血校准的扫描式葡萄糖监测系统[4]。从以前的定性到现在的定量,每一次改变都是基于科技的进步。前面每一代监测设备无法精准给予血糖数值以及无法持续动态监测血糖,血糖仪监测的血糖值仅仅代表几分钟内的血糖状况,难以准确反映血糖变化的波动趋势和方向,常常导致患者血糖波动大且难以控制。因此实时持续的精准葡萄糖监测手段显得尤为重要[5]。雅培瞬感就是在此背景下应运而生的一款黑科技产品,无须指尖采血,需佩戴一个传感器就可以获取长达14 d,每天96个血糖数值的动态血糖图谱,极大程度减少患者的痛苦,且更容易发现低血糖和高血糖。
2 雅培瞬感技术特点概述
雅培瞬感动态葡萄糖检测仪适用于测量18周岁及以上的成人组织间液中的葡萄糖水平,用于糖尿病的自我管理。配套的辅理善瞬感软件可以帮助患者查看、分子和评估由扫描式葡萄糖监测系统上传的信息,从而支持有效的糖尿病健康管理方案。当葡萄糖水平快速变化,组织液葡萄糖无法准确反映血糖水平时,或当系统提示发生低血糖或即将发生低血糖时,或者当患者的症状与系统读数不符时,仍需进行指尖血测试。
设备每分钟都可以获得一个血糖值,另外还会给出未来15 min内血糖的变化趋势走向,用户可以根据血糖值以及趋势对血糖做针对性的处理。此外,设备还会对采集到的数据做分析处理,比如血糖达标率,各时段的低血糖发生频次,各时段的血糖平均值以及传感器工作时间内的血糖平均值。
所有的血糖仪包括动态都有允许的误差范围,国家对于血糖仪的允许误差范围为正负20%以内。因此两台血糖仪的误差最大可达40%,只有静脉血的生化检查才最准,但是在正负20%的误差范围内,世界卫生组织(world health organization,WHO)认为不会对治疗产生影响。
3 基于瞬感的长期葡萄糖监控个案记录
患者基本信息:1型糖尿病10年,暂无并发症。佩戴雅培瞬感10个,共140 d,记录如下数据。
3.1 140 d组织间液葡萄糖日趋势图
日趋势图显示一天中传感器葡萄糖读数的走势和变化情况,更有助于患者基于该图调整日常饮食和运动来控糖。由图1可以得出,平均葡萄糖在一天中最高点大约在18时,最低点约在早晨6时,9时与18时是一天中的两个葡萄糖高峰。
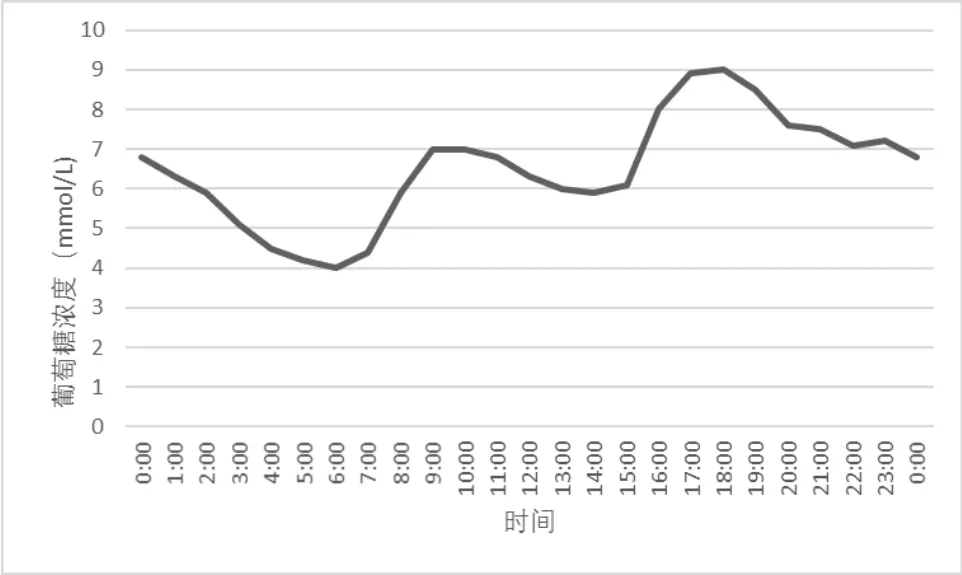
图1 140 d组织间液葡萄糖日趋势图
3.2 140 d组织间液葡萄糖达标时间
达标时间,最多可以展现5个区间段内的时间占比,特别是低葡萄糖(低于3.9 mmo1/L),高葡萄糖(高于13.3 mmo1/L)时的时间占比,有助于患者管理极高和极低的情况,见图2。

图2 140 d组织间液葡萄糖达标时间
3.3 140 d预估糖化血红蛋白
该预估糖化血红蛋白根据过往90 d存储在瞬感宝应用程序中的葡萄糖值通过算法得出糖化血红蛋白约为6.0%(42 mmol/mol),尽管这个不能代替实际糖化血红蛋白的监测,但与佩戴雅培瞬感之前在医院检测到的糖化血红蛋白8.5%相比,已经有非常明显的降低,这样对延缓糖尿病并的发生具有非常重要的意义。
3.4 140 d不同时间段葡萄糖平均值以及变化趋势
葡萄糖平均值:传感器葡萄糖读数平均值的信息见表1。所选时间段的总体平均值显示在图谱下方。平均值也显示在一天的不同时段。见图3。
3.5 140 d低葡萄糖事件发生的频次
当传感器的葡萄糖读数低于3.9 mmol/L(70 mg/dl)且持续超过15 min时,将会被记录为低血糖事件,见表1,图4。
4 讨论
4.1 血糖与生物节律
根据以上实验结果可得出血糖24 h的总体变化趋势,以及每个时间点血糖的平均浓度,还有低血糖事件在不同时间点的发生频率。每天15~18点血糖呈现逐渐上升的趋势,低血糖事件发生频率最低,且约18点血糖浓度达到一天的顶峰,这就是通常所说的血糖的“黄昏现象”[6-7]。而这个时间段并没有食物的摄入,且午饭后血糖浓度处于较低的水平。现代运动生理学研究表明,人体体能的状态受机体“生物钟”的控制,一般在傍晚达到高峰。比如,身体摄氧量、心脏跳动和血压的调节及身体很多感知觉等都在下午最敏感。又因为受下丘脑生理周期节律的指挥,此时人体体温处于最高点,肌肉粘滞性最低,弹性最高,灵敏性强,力量大,受损伤概率低下,而脉搏跳动与血压则最低[8]。因此,无论是对于糖尿病患者的血糖管理来看,还是综合适应运动的刺激的能力来看,傍晚16:00-18:00锻炼应该是比较适宜的。
除此之外,低血糖的夜间防护也是糖尿病患者需要重点关注的事件,夜间睡眠时体内对抗胰岛素激素(如夜间生长激素、胰升血糖素及皮质类固醇激素)分泌处于低水平,夜间停止进食,血液内葡萄糖不能得到有效补充,导致发生低血糖[9]。在夜间睡眠时肾上腺素对低血糖的反应比日间非睡眠时低,对自主神经症状的反应不敏感,因此夜间睡眠时易发生无症状低血糖且不容易被发现,从而容易造成心脑血管意外。
低血糖反应出现后的校正也非常关键,一般出现低血糖症状后使用大约两块糖果或者两块饼干等即可纠正,低血糖的恢复需要时间,如果因为低血糖症状暂时没有完全消除,而大量补充糖类则会出现矫枉过正,从而造成血糖反复波动,无法精准调整。
4.2 血糖与饮食、胰岛素、运动的匹配
经过140 d严格的饮食与血糖记录,总结食物中碳水化合物的含量以及升糖指数对1型糖尿病患者血糖的波动影响非常明显,例如精心熬制的稀粥是要尽量禁食的[10]。同时常见的食物,例如馒头包子米饭面条等需要等碳水量交换以及生重熟重之间的交换,才能减少血糖的高幅度波动。
碳水量与胰岛素之间的匹配一直是稳定血糖的重中之重。不同的食物升糖的速率和升糖的幅度不同,不同种类的胰岛素也有自己的作用时间以及作用峰值,因此摄入不同的食物后,胰岛素的使用时间和使用剂量应该更加精确,因为胰岛素本身最大的不良反应即低血糖,低血糖所造成的危害非常严重。
运动对血糖的影响也是非常重要的,李光伟教授主持的大庆糖尿病预防研究有力地证实了生活方式干预可明显减少糖尿病的视网膜病变、心脑血管及全因死亡风险[11],运动中葡萄糖是最主要的能源物质。不同运动形式,不同运动强度对葡萄糖的消耗也完全不同,另外个体对运动的耐受力也有很大的差异,因此找到适宜自己的运动时间、运动内容、运动强度也是未来精准运动处方的主要内容[12]。
同时,运动与胰岛素之间也是一个相互协调作用的过程,运动本身可以增强胰岛素的敏感性,从而增强胰岛素的作用效果,没有足量的基础胰岛素只依靠运动来降低血糖的效果微乎其微,但因此运动、胰岛素、饮食与血糖之间相互影响相互制约。
4.3 瞬感与血糖管理的依从性
血糖的实时监测可以提高患者对血糖问题的重视程度,从而提高患者积极管理血糖的依从性。临床上有很多患者长期为了逃避指尖血糖监测,对血糖问题刻意回避与麻木对待,因此造成慢性并发症的提早发生。
5 总结与展望
雅培瞬感的动态血糖精准监测[13]也给饮食和运动领域未来的研究提供了一些借鉴,如果未来摄入的每一种食物的碳水化合物量的含量及它的升糖指数和升糖浓度都可以通过类似的穿戴设备[14]实时精准呈现出来,每一时刻的运动强度和运动量也同样可以利用可穿戴黑科技运动设备[15]等准确监控记录,这样多学科联合、接地气的监控设备对未来的糖尿病患者的血糖精准管理将会是一个重要保障。

