经会阴超声评价男性便秘患者盆底肌肉功能
盛军发,吕国荣,2,陈俊毅,陈东,徐武,何韶铮*
1.福建医科大学附属第二医院超声医学科,福建 泉州 362000;2.福建泉州医学高等专科学校 母婴健康服务应用技术协同创新中心,福建 泉州 362011;3.福建医科大学附属第二医院泌尿外科,福建 泉州 362000;*通信作者 何韶铮 1251282489@qq.com
便秘是常见的临床症状,严重影响患者的日常生活,我国成人慢性便秘的患病率为4.0%~10.0%,并随年龄增长而升高[1]。研究表明盆底肌肉功能障碍会导致便秘[2]。评价男性盆底肌肉功能的方法包括临床观察、指诊、肌电图、压力测试、MRI检查等,但上述方法因依赖医师的经验、无法动态识别变化、有创性和成本高等问题,不能作为常规检查方法[3-4]。经会阴盆底超声不仅可以进行静息状态下的比较,还可以显示主动收缩和其他任务(如咳嗽)期间男性与女性盆底结构的运动,具有成本低、非侵入性、易于操作和潜在的高可靠性等特点,可以及早发现盆底结构和功能的异常改变[5-6]。目前利用经会阴超声评价男性便秘患者盆底肌肉功能鲜有报道。本研究拟探讨男性盆底肌肉功能障碍的超声检查方法,并评估其在男性便秘患者中的应用价值。
1 资料与方法
1.1 研究对象 前瞻性选取2020年7月30日—2021年5月1日就诊于福建医科大学附属第二医院的男性便秘患者30例(研究组),纳入标准:主诉为不同程度的排便困难、排便次数减少、排便不尽感、肛门坠胀感、长期使用泻药或手法协助排便等症状频度阈值至少达1/4,患病时间至少达6个月[7]。选择无泌尿生殖系统疾病及盆腔症状等的健康男性30例作为对照组,排除标准:有严重先天性异常、神经系统或其他盆腔及男性泌尿生殖疾病。研究组年龄24~73岁,平均(58.2±11.0)岁,平均身高(167.9±5.0)cm,平均体重(65.7±10.2)kg;对照组年龄26~70岁,平均(54.3±10.4)岁,平均身高(168.7±5.6)cm,平均体重(65.7±10.2)kg。两组年龄、身高、体重比较,差异无统计学意义(P>0.05)。另外选择20名健康男性进行重复性及一致性检验,平均年龄(45.1±9.9)岁,平均身高(169.9±6.9)cm,平均体重(69.7±9.9)kg。本研究经福建医科大学附属第二医院伦理审查批准[〔2021〕福医附二伦理审字(99)号],所有受试者均知情同意。
1.2 仪器与方法 受试者在试验前1 h排空膀胱后,饮水450 ml,标准化膀胱容积并优化成像,检查结束后排尿。检查前指导受试者如何正确进行最大收缩阴茎和执行最大Valsalva动作。受试者半坐姿,靠背与水平面约成70°斜倚于底座上,双腿放置于腿架上[8-11]。
应用GE Voluson E8、E10超声诊断仪,配置RAB6-D容积探头,频率为4.0~8.0 MHz,选择盆底(PF)模式。将探头置于会阴并进行适当调整,直至清晰显示盆底结构。图像在平静吸气末开始采集,以标准化腹内压。然后,受试者最大限度地收缩盆底肌肉,动作与排尿时中断尿流相同,一旦达到最大收缩的稳定状态,停止收集数据。重复Valsalva动作3次,每次用力之间休息60 s。检查时将耻骨联合长轴调整至图像水平位置,图像以视频格式储存。
从视频数据中导出图像帧,用机器自带软件进行分析。由2位具有丰富经验的主治以上超声医师采用双盲法检查与测量。先由医师A进行检查和测量,0.5 h后由医师B进行相同的检查和测量,0.5 h再由医师A进行相同的检查和测量。①测量时以肛管后缘为导向,测量不同状态下的肛直角(anorectal angle,ARA)。然后使用耻骨联合后下缘的水平参考线和ARA与耻骨联合的连线形成的夹角测量提肛板角度(levator plate angle,LPA),评估不同状态下的LPA。ARA(或LPA)偏移通过最大收缩状态或最大Valsalva状态的ARA(或LPA)减去静息的ARA(或LPA)计算(图1A)。②以耻骨联合长轴线为X轴、耻骨联合后缘为原点建立直角坐标系,利用机器自带软件测量不同状态下阴茎球部、尿道中段、膀胱尿道交界处和直肠肛管交界处的坐标点后计算每个标志的位移[8-11],见图1B~D。
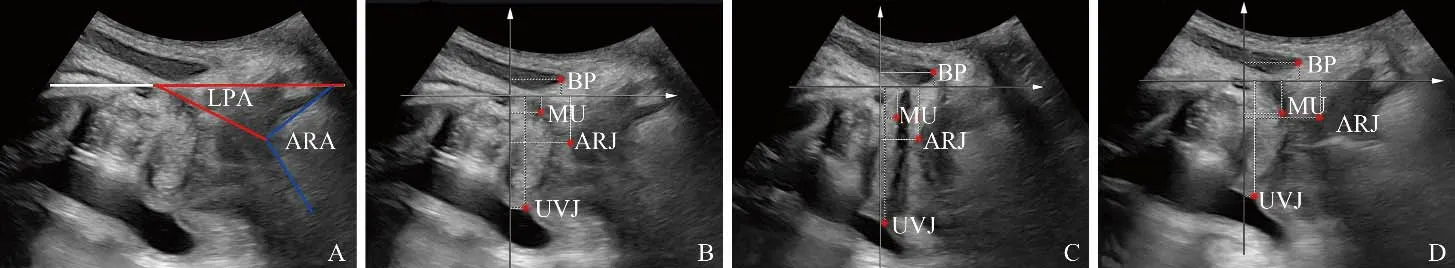
图1 不同状态下经会阴超声测量男性盆底肌肉。A.静息状态下测量ARA及LPA,在不同状态下测量偏移;B、C、D分别为在静息状态、最大收缩阴茎状态、最大Valsalva状态下测量BP、MU、UVJ、ARJ位置,通过坐标点计算各部位的移动。ARA:肛直角;LPA:提肛板角度;BP:阴茎球部;MU:尿道中段;UVJ:膀胱尿道交界处;ARJ:直肠肛管交界处
1.3 统计学方法 应用SPSS 25.0及GraphPad Prism 8.4软件,计量资料采用Shapiro-Wilk法进行正态性检验,符合正态分布的计量资料以±s表示,两组间比较采用独立样本t检验;不符合正态分布的计量资料以M(Q1,Q3)表示,两组间比较采用Mann-WhitneyU检验。P<0.05为差异有统计学意义。采用组内相关系数(ICC)和Bland-Altman检验分析同一医师重复测量的一致性和2位医师测量的一致性[12]。绘制受试者工作特征(ROC)曲线,计算曲线下面积(AUC),采用Z检验比较不同指标间的诊断效能,并利用约登指数制订最优截断值。
2 结果
2.1 重复性及一致性检验
2.1.1 重复性检验 同一医师及2名医师测量静息状态、最大收缩阴茎状态及最大Valsalva状态下测量ARA、LPA,ARA、LPA偏移,阴茎球部、尿道中段、膀胱尿道交界处、直肠肛管交界处位移的重复性均良好(ICC均>0.84)。
2.1.2 Bland-Altman一致性检验 Bland-Altman分析结果显示同一医师及2名医师测量静息状态、最大收缩阴茎状态及最大Valsalva状态下测量ARA、LPA,ARA、LPA偏移,阴茎球部、尿道中段、膀胱尿道交界处、直肠肛管交界处位移有95%以上的点落在95%一致性界限内,其中最大收缩阴茎状态下的ARA、ARA偏移(图2)、直肠肛管交界处位移及最大Valsalva状态阴茎球部位移均达到100%。不同医师的95%一致性界限均较同一医师宽。

图2 最大收缩阴茎状态下ARA偏移Bland-Altman图。A为同一医师测量,B为不同医师测量
2.2 研究组与对照组参数比较 静息状态下,研究组ARA大于对照组(P<0.05)。最大收缩阴茎状态下,研究组ARA偏移、LPA位移、阴茎球部位移、膀胱尿道交界处位移及直肠肛管交界处位移大于对照组(P<0.05)。最大Valsalva状态下,研究组阴茎球部位移、膀胱尿道交界处位移及ARA偏移幅度大于对照组(P<0.05),见表1、2。
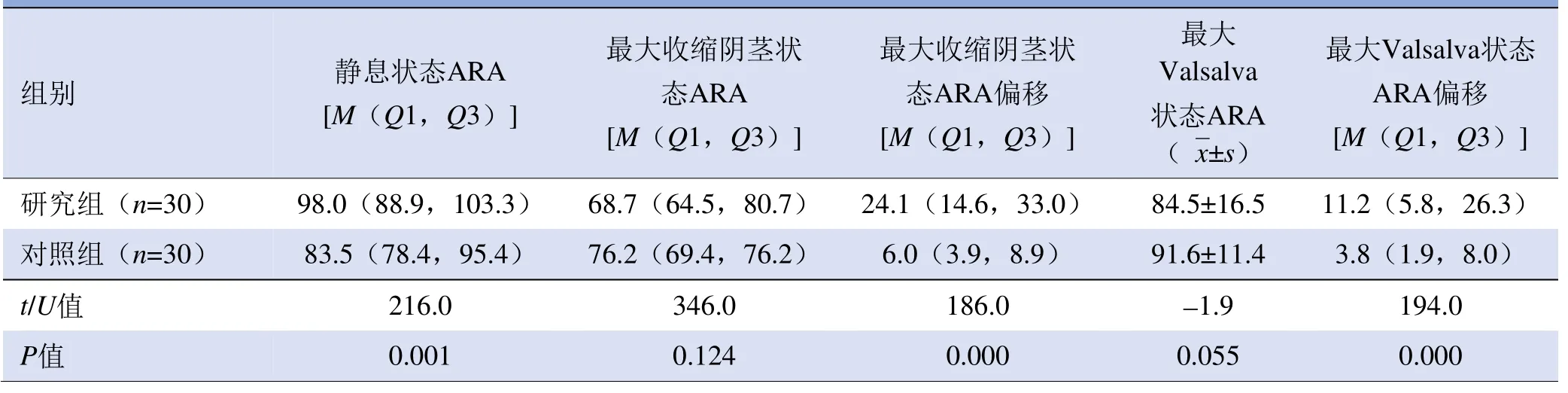
表1 研究组与对照组不同状态下ARA和LPA测量值比较(°)
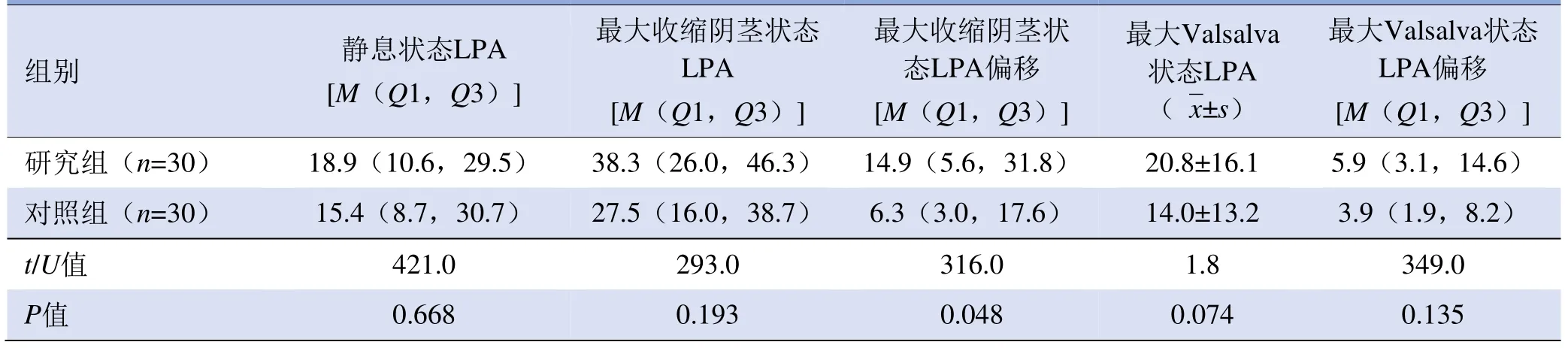
续表1
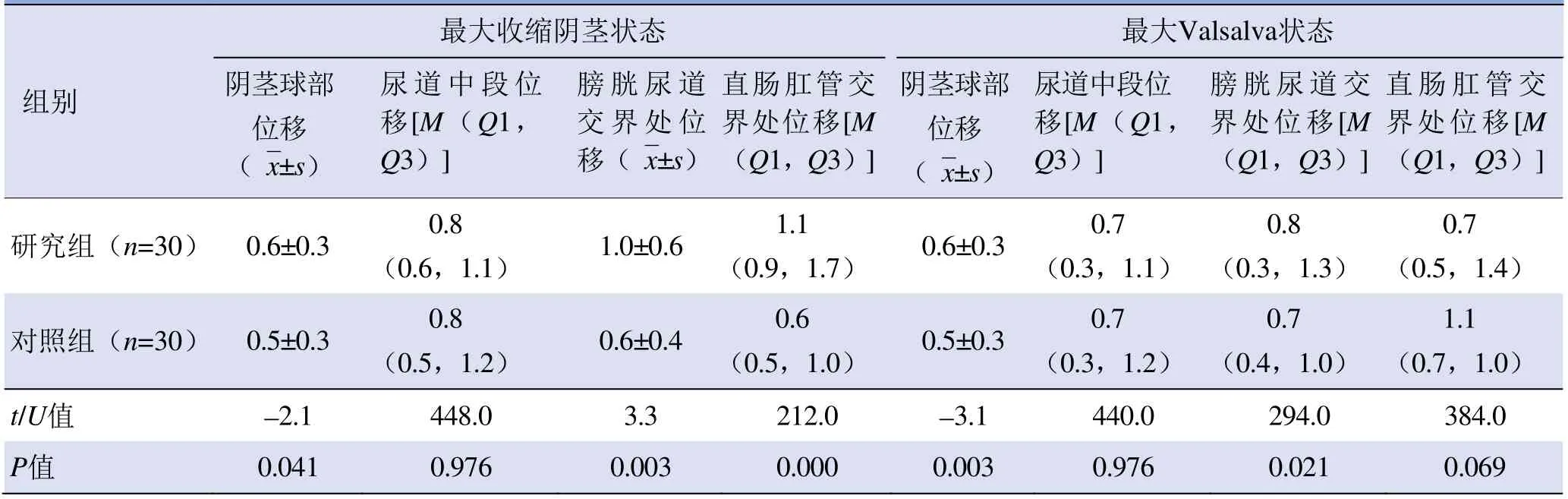
表2 研究组与对照组不同状态下阴茎球部、尿道中段、膀胱尿道交界处及直肠肛管交界处位移测量(cm)
2.3 诊断效能比较 表1、2中两组差异有统计学意义的指标经ROC曲线分析后得到最佳截取值,其中AUC>0.75的指标包括最大收缩阴茎状态ARA偏移、最大Valsalva状态ARA偏移、最大收缩阴茎状态直肠肛管交界处位移、静息状态ARA,AUC分别为0.793、0.784、0.764、0.760,见图3、表3;上述各指标两两比较,诊断效能差异无统计学意义(Z=0.10、0.30、0.40、0.23、0.30、0.05,P>0.05)。

表3 盆底肌肉功能超声评价指标效能比较
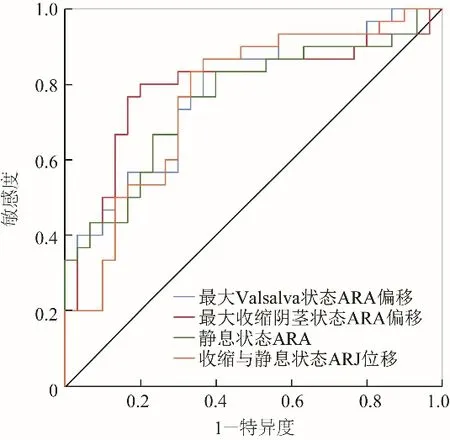
图3 经会阴超声检查测量最大收缩阴茎状态ARA偏移、最大Valsalva状态ARA偏移、最大收缩阴茎状态直肠肛管交界处位移、静息状态ARA诊断男性便秘患者盆底肌肉功能障碍的ROC曲线。ARA:肛直角;ARJ:直肠肛管交界处
3 讨论
男性盆底肌肉指骨盆的肌肉群在姿势、排尿、排便及性功能方面均发挥重要作用。盆底肌肉功能障碍相关的疾病如尿失禁、尿频、尿急、便秘、大便失禁、直肠肛管脱垂、勃起及射精功能障碍、性高潮障碍及慢性盆腔痛[2],严重影响患者的生存质量。
3.1 男性经会阴超声检查的可行性 既往经会阴盆底超声多数研究主要集中于女性盆底肌肉功能障碍[13],对男性盆底鲜有研究,利用经会阴盆底超声评估男性便秘患者盆底肌肉功能研究更少[14]。Stafford等[6]和Cowley等[15]研究证实阴茎球部、尿道中段、膀胱尿道交界处及直肠肛管交界处在自主收缩时,经会阴盆底超声测量盆底肌肉运动是有意义的,可以评估男性盆底肌肉功能。Davis等[10]通过最大自主收缩阴茎状态及最大Valsalva状态下ARA和LPA的变化评价男性慢性盆腔痛综合征患者的盆底肌肉。本研究将各指标综合后对男性盆底肌肉进行研究,发现在静息状态、最大收缩阴茎状态及最大Valsalva状态下测量ARA、LPA、ARA偏移、LPA偏移及阴茎球部、尿道中段、膀胱尿道交界处、直肠肛管交界处的位移无论是重复性还是一致性,对评估男性盆底功能障碍有可行性,支持上述观点。
该测量组合对盆底肌肉功能评估具有较高的实用价值。Bland-Altman图显示少数几个数据落在95%一致性界限外,不同医师测量的95%一致性界限较同一医师宽,可能由于在检查过程中,不同医师对各解剖标志定位不同,造成测量数据的差异。因此需要积累男性经会阴超声成像检查经验,而且应定期评估测量的重复性。
3.2 研究组与对照组盆底肌肉比较 既往对便秘患者的研究中主要使用ARA反映整个盆底肌群的功能[14]。本研究结果表明,男性便秘患者整体盆底肌肉功能与健康者存在差异。在静息状态下便秘患者ARA大于正常健康男性;最大收缩阴茎状态下便秘患者ARA偏移、LPA偏移、阴茎球部位移、膀胱尿道交界处位移及直肠肛管交界处位移大于正常健康男性;最大Valsalva状态下便秘患者阴茎球部位移、膀胱尿道交界处位移及ARA偏移大于正常健康男性,表明便秘患者的盆底肌肉异常不仅是后盆腔的肛提肌,盆腔中的其他肌肉功能也存在异常,这些异常可能与盆底肌肉协同失调有关。女性的临床和影像学研究表明,疾病影响盆底的前(膀胱、尿道)、中(子宫、阴道)、后(直肠、肛管、耻骨直肠吊带)腔室中的某个腔室,其余2个腔室的功能也会受到影响[14],这一理论可能也适用于男性。
3.3 诊断效能比较 本研究发现,最大收缩阴茎状态ARA偏移、最大Valsalva状态ARA偏移、最大收缩阴茎状态直肠肛管交界处位移、静息状态ARA对于诊断便秘患者是否患有盆底肌肉功能障碍具有良好的诊断效能,但将上述4个指标两两比较后诊断效能无明显差异,表明这4个指标中的某个指标没有明显优于其他3个指标。即目前尚无法仅使用某个指标能较好地全面反映男性便秘患者的盆底肌肉功能,推荐同时使用这4个指标用于诊断男性便秘患者的盆底肌肉功能障碍。以上发现对于完善临床治疗方案及指导患者进行盆底肌肉锻炼具有一定的意义。同时,由于超声检查经济、简便、快捷、无侵入性及高可靠性,经会阴盆底超声有望成为评价男性便秘患者盆底肌肉功能的方法。
3.4 本研究的局限性 ①本研究为单中心小样本病例对照研究;②经会阴超声测量盆底肌肉功能受多种因素影响,如患者焦虑状态会影响测量结果、会阴脂肪层较厚会导致图像质量不清晰等。后续将继续扩大样本量进行研究。借鉴女性盆底超声研究,三维、四维超声、弹性成像、智能盆底和超声介入等方面也将应用到男性经会阴盆底超声研究中[16-20]。
综上所述,经会阴盆底超声评价男性盆底肌肉形态及功能具有可行性。最大收缩阴茎状态ARA偏移、最大Valsalva状态ARA偏移、最大收缩阴茎状态ARA位移、静息状态ARA是诊断便秘患者是否患有盆底肌肉功能障碍的较好指标,具有较好的应用价值。

