彩超与CT鉴别诊断子宫内膜癌患者病理分期、子宫肌层浸润深度的应用价值
张玉荣 李丹丹
青岛市城阳区人民医院超声科(山东 青岛 266109)
子宫内膜癌是女性生殖系统常见恶性肿瘤之一,其在全球范围内的发病率仅次女性恶性肿瘤中的宫颈癌,约占全球女性恶性肿瘤的6%[1]。随着经济水平提高,人们生活方式发生变化,以及社会老龄化加剧,子宫内膜癌发病比例不断增加,对女性健康造成极大威胁[2]。子宫内膜癌病理分期、子宫肌层浸润深度已被证实与子宫内膜癌预后显著相关[3],因此准确判断子宫内膜癌病理分期、子宫肌层浸润深度,将直接影响患者预后。病理活检为临床诊断子宫内膜癌的金标准,但该方法属于有创检查,存在将癌细胞播散至腹腔的风险,亦存在组织取样少、漏诊等不足[4]。随着医疗科技水平不断提高,医学影像专业设备不断更新,彩色多普勒超声、电子计算机断层扫描(computed tomography,CT)等影像学技术逐渐应用于临床诊断子宫内膜癌[5-6],但较少应用于子宫内膜癌病理分期、子宫肌层浸润深度的诊断。本研究为分析彩超与CT鉴别诊断子宫内膜癌患者病理分期、子宫肌层浸润深度的应用价值,选取115例子宫内膜癌患者作为观察对象,具体内容如下。
1 资料与方法
1.1 一般资料对2017年12月至2019年12月我院收治并确诊的115例子宫内膜癌患者的临床资料进行回顾性分析,年龄25~75岁,平均年龄(52.36±5.83)岁;病理分期:Ⅰ~Ⅱ期84例,Ⅲ~Ⅳ期31例;肌层浸润情况:未发生肌层浸润32例,发生肌层浸润83例(肌层浸润深度≤1/2 52例,肌层浸润深度>1/2 31例)。
纳入标准:经组织病理学证实;入院前未进行任何抗癌治疗;无凝血功能障碍患者;具有完整的影像学资料及临床资料;排除标准:此前有相关子宫手术史患者;心肺等脏器功能不全患者;合并其他严重妇科疾病;合并严重精神疾病;孕期患者。所有入组患者均已签署知情同意书。
1.2 检查方法
(1)彩色多普勒超声检查:应用LOGIQ E9彩色多普勒超声诊断仪(美国GE公司),行常规经腹部及经阴道超声检查,探头频率调整为4~9MHz,观察子宫形态、子宫厚度、子宫内膜肌层、子宫内膜层、子宫浆膜层等情况后作出诊断。(2)CT检查:应用GEOptima660 64排128层螺旋CT机(美国GE公司)进行常规盆腔平扫,髂骨上段至耻骨联合下缘为扫描范围,扫描参数:层距5mm,层厚5mm,螺距1.0mm,重建层厚2.5~5mm。静脉注射80~100mL非离子型碘对比剂碘海醇(上海联硕生物科技有限公司)以行增强扫描,注药速度为3~4mL/s,动脉期延迟20s,静脉期延迟60s。检查完毕,影像学资料选择2名我院资深妇科医生负责阅片并诊断,阅片方法采用双盲独立法,分析CT、彩超对子宫内膜癌患者病理分期的诊断价值,分析CT、彩超对子宫内膜癌患者子宫肌层浸润深度的诊断价值,分析超声参数[微血管密度(microvessel density,MVD)、搏动指数(pulsatility index,PI)、阻力指数(resistance index,RI)]与子宫内膜癌病理分期、子宫肌层浸润深度之间的关系。
1.3 统计学方法本研究在spss 22.0软件上对本研究数据进行统计分析,组间计数资料比较采用χ2检验,计数资料以例数形式表示,组间计量资料比较采用t检验,计量资料以()表示,采用ROC曲线图分析CT、彩超对子宫内膜癌患者病理分期、子宫肌层浸润深度的诊断价值,P<0.05表示差异具有统计学意义。
2 结 果
2.1 CT、彩超对子宫内膜癌患者病理分期的诊断价值CT对子宫内膜癌患者病理分期的诊断价值优于彩超(P<0.05)(表1~表2、图1~图2)。
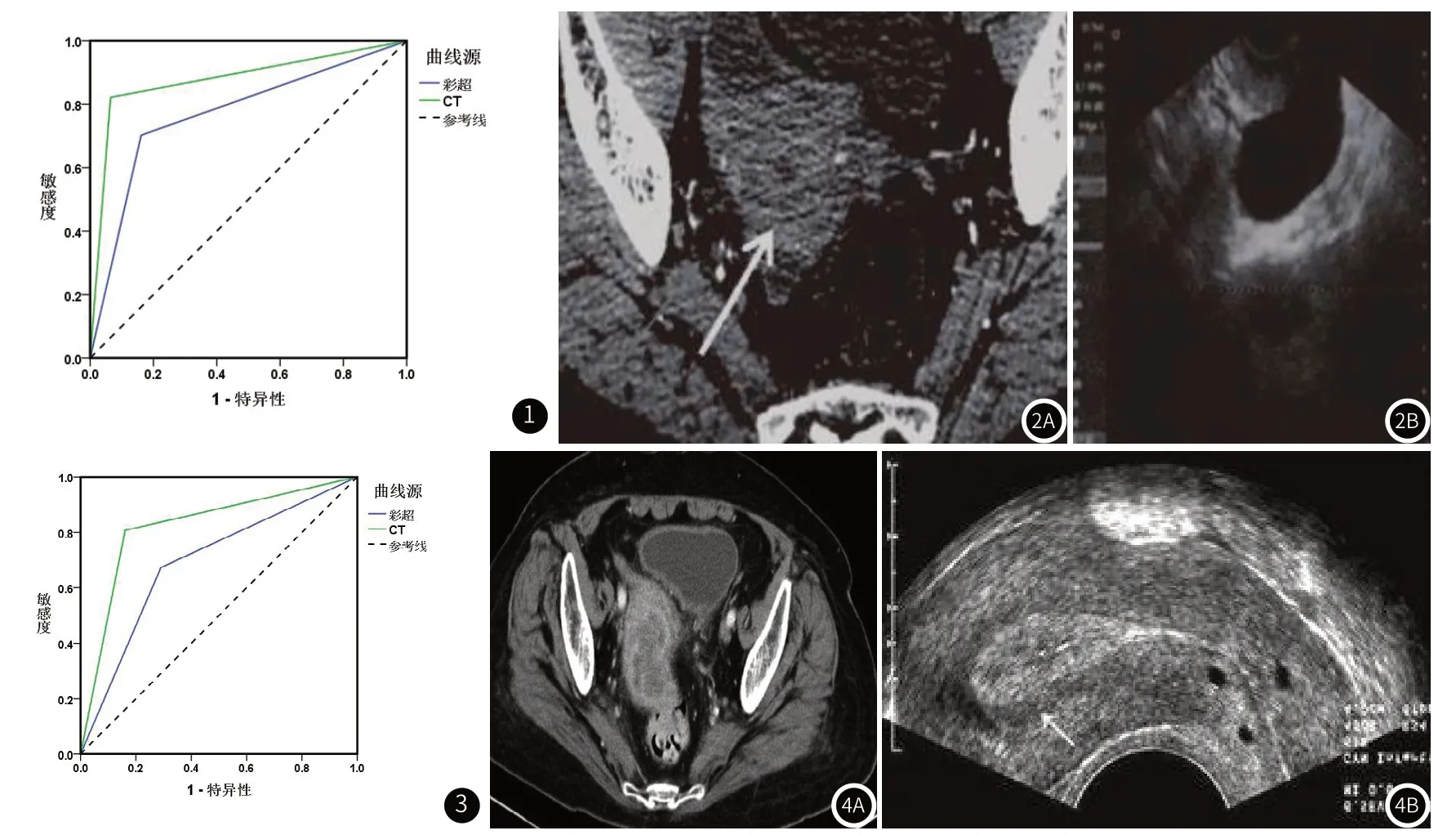
图1 CT、彩超诊断子宫内膜癌患者病理分期的ROC曲线。图2 CT、彩超子宫内膜癌I期图像。注:图2A为CT影像,图2B为彩超影像。图3 CT、彩超诊断子宫内膜癌患者子宫肌层浸润深度的ROC曲线。图4 CT、彩超子宫内膜癌肌层浸润深度≤1/2图像。注:图4A为CT影像,图4B为彩超影像

表1 CT、彩超对子宫内膜癌患者病理分期的诊断结果(例)
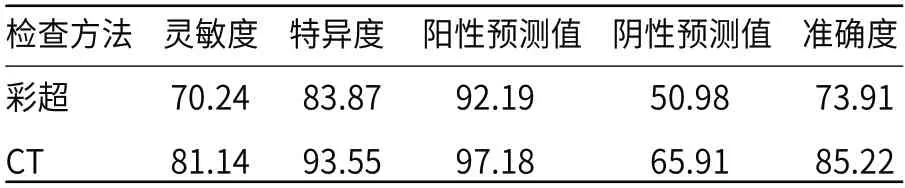
表2 CT、彩超对子宫内膜癌患者病理分期的诊断价值(%)
2.2 CT、彩超对子宫内膜癌患者子宫肌层浸润深度的诊断价值CT对子宫内膜癌患者子宫肌层浸润深度的诊断价值优于彩超(P<0.05)(表3~表4、图3~图4)。

表3 CT、彩超对子宫内膜癌患者子宫肌层浸润深度的诊断结果(例)

表4 CT、彩超对子宫内膜癌患者子宫肌层浸润深度的诊断价值(%)
2.3 超声参数与子宫内膜癌病理分期、子宫肌层浸润深度之间的关系Ⅲ~Ⅳ期子宫内膜癌患者的RI为(0.28±0.04),PI为(0.19±0.01),显著小于Ⅰ~Ⅱ期的(0.57±0.07),(0.44±0.08);MVD为(41.47±7.53)显著大于对照组的(26.28±6.20)差异对比具有统计学意义(P<0.05),肌层浸润深度>1/2子宫内膜癌患者的RI为(0.31±0.05),PI为(0.23±0.03)显著小于肌层浸润深度≤1/2的(0.28±0.04),(0.19±0.01);MVD为(38.94±7.39)显著大于对照组的(27.71±6.05)差异对比具有统计学意义(P<0.05),见表5。

表5 超声参数与子宫内膜癌病理分期、子宫肌层浸润深度之间的关系
3 讨 论
子宫内膜癌好发于围绝经期及绝经后女性,高危因素包括无排卵、不育、肥胖、晚绝经等。其临床表现为阴道排液、阴道出血、腹部包块等症状,随着病情进展可发生不同程度的肌层浸润及器官转移,出现病灶累及器官组织的相应症状,影响临床预后结局[7]。已有研究证实[8],病理分期越低、子宫肌层浸润程度越低的子宫内膜癌患者预后越好,因此正确判断子宫内膜癌病理分期、子宫肌层浸润情况,有助于选择适当的治疗方式,提升患者预后生存质量。
彩色多普勒超声为临床常用的影像学手段之一,简称彩超,可从形态学及血流动力学方面探索癌灶内部生物学特征,能够对患者的子宫内膜厚度、外部肌层结构进行检测,同时可以显示子宫微血管分布情况,显示向肌层浸润的各个分支,为临床诊断子宫内膜癌提供丰富的影像信息[9]。随着超声诊断技术不断改进,彩超诊断仪探头分辨率增加,其在子宫内膜癌诊断中的有效率得到大幅度提升[10]。本研究显示病理分期Ⅲ~Ⅳ期、肌层浸润深度>1/2的子宫内膜癌患者RI、PI显著低于病理分期Ⅰ~Ⅱ期、肌层浸润深度≤1/2的子宫内膜癌患者,病理分期Ⅲ~Ⅳ期、肌层浸润深度≤1/2的子宫内膜癌患者MVD显著高于病理分期Ⅰ~Ⅱ期、肌层浸润深度>1/2的子宫内膜癌患者,提示病理分期越高、子宫肌层浸润程度越高的子宫内膜癌患者血流动力学异常更加明显,可能是癌细胞增殖快,新生血管无法满足肿瘤快速生长时所需能量所致。由此表明彩超在子宫内膜癌患者病理分期、子宫肌层浸润深度评估中具有积极作用。CT是利用X线束与探测器围绕人体某个部位作断面扫描,将扫描获取数据输入电子计算机处理,摄下人体被检查部位的断面或立体的图像,以发现体内细小病变[11-12]。CT具有图像清晰、扫描速度快、扫描时间短、空间分辨率高、射线利用率高等特点,在医学诊断领域广泛应用[13]。以往研究[14]已经证明CT对于腹膜和淋巴结转移等方面应用较多,可以较为准确的鉴别诊断不同的子宫内膜癌分期,同时对于原发灶与转移灶的鉴别中也具备较高价值。本研究ROC曲线显示,CT对子宫内膜癌患者病理分期的诊断价值优于彩超,CT对子宫内膜癌患者子宫肌层浸润深度的诊断价值优于彩超,这与既往研究符合[15],提示在诊断子宫内膜癌患者病理分期、子宫肌层浸润深度中,彩超检查符合率不及CT检查,CT诊断子宫内膜癌患者病理分期、子宫肌层浸润深度的准确度高于彩超,但彩超也具有检查方便、无创伤、操作简单、干扰因素少(如不受体形、肠蠕动等因素影响)等优点,且超声参数与子宫内膜癌病理分期、子宫肌层浸润深度之间具有密切联系,在子宫内膜癌病情初步评估中亦具有一定价值。
综上所述,CT和彩超均能够帮助诊断子宫内膜癌患者的病理分期和子宫肌层浸润深度,且CT的诊断价值更高,不过本研究也存在但中心小样本的缺陷,后续会进一步收集数据以供研究。

