规范化癌痛护理对食管贲门癌患者疼痛及胃肠道功能紊乱的影响
杨晓华,郭娟云
陕西省宝鸡市中心医院肿瘤内科,陕西宝鸡 721008
癌前发现、癌前诊断、癌前治疗是癌症最理想的防治策略。但就目前全球整体的医疗水平发展状况来看,无论是医疗水平较高的发达国家(如美国、德国、瑞士等),还是包括中国在内的发展中国家都无法达到此理想状态。食管癌作为常见、多发的一种消化道恶性肿瘤,有显著的地域性特征,高发于北美、南美、非洲及我国华北、西北等地区。食管贲门癌患者由于早期无明显症状而不易被发现,症状随肿瘤范围的扩大而逐渐显现,故大多数患者确诊时已处于中晚期,术后5年生存率极低。受手术影响,食管贲门癌患者还伴有显著的术后胃肠道功能紊乱,临床表现以腹痛、腹胀、排气或排便异常等症状为主,严重影响患者术后生活质量[1]。癌痛护理是减轻癌症患者疼痛的有效护理方式之一,黄喆等[2]研究证实,癌痛护理质量评价指标体系的构建对癌症患者疼痛规范化管理有益。陈汝桂等[3]研究发现,规范化癌痛护理对减轻癌痛患者负性情绪(焦虑、抑郁和恐惧等),缓解其躯体疼痛,提高其生存质量有益。但目前我国癌痛护理依旧存在不足,唐小丽等[4]的现状研究发现,其所纳入的55家二级甲等及以上医院中依旧存在癌痛随访不到位、护理质量不佳,癌痛护理人员专业知识薄弱等不足。本研究探讨了规范化癌痛护理对食管贲门癌患者胃肠道功能紊乱及疼痛的影响,现将结果报道如下。
1 资料与方法
1.1一般资料 选取2019年1月至2021年1月本院肿瘤内科收治的103例食管贲门癌患者(样本量选取符合Kendall样本量估算原则),采用随机数字表法分为对照组51例,研究组52例。纳入标准:(1)病理诊断为食管癌、贲门癌或食管-胃交界腺癌者;(2)行开放手术者;(3)应用吻合器行食管-胃吻合;(4)各项临床资料完整有效。排除标准:(1)入组前近1个月及行开放手术后使用过糖皮质激素类药物者;(2)合并其他食管疾病、糖尿病、高血压、低蛋白血症、结核病和各种炎症性疾病者;(3)妊娠期或哺乳期女性。对照组男31例,女20例;年龄20~75岁,平均(61.52±6.47)岁;病程0.5~13.0年,平均(5.25±3.05)年。研究组男31例,女21例;年龄18~75岁,平均(61.25±6.48)岁;病程0.5~13.0年,平均(5.53±3.24)年。两组患者年龄、性别、病程等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究符合《赫尔辛基宣言》医学研究原则[5]。所有研究对象对本研究知情同意,入组前签署知情同意书。
1.2方法
1.2.1对照组护理方法 对照组进行常规护理。采用视觉模拟评分法(VAS)评估患者疼痛情况,遵医嘱按三阶梯癌痛治疗原则进行癌痛治疗;同时对患者的胃肠道功能紊乱进行对症处理。同时给予患者心理护理、健康教育等常规护理措施,如根据其心理与躯体感受,引导其采用读书、看报、聊天、看视频等方式转移负性情绪,同时给予患者疾病相关的健康教育。
1.2.2研究组护理方法 研究组在对照组护理的基础上实施规范化癌痛护理。成立规范化癌痛护理小组,明确各小组成员的具体工作内容,所有参与人员均进行相关培训并在考试合格后入组。(1)疼痛评估的目的:进行疼痛评估后结合三阶梯癌痛治疗原则合理应用止痛药物,并结合患者具体病情实时调整止痛用药方案。向患者阐明疼痛评估的目的,争取其积极参与癌痛护理全过程。(2)疼痛评估方法:向患者及其照护者讲述食管贲门癌的疼痛评估原则,收集、记录、整理各项疼痛数据,准确掌握疼痛史、疼痛发作时间、疼痛发作部位、疼痛程度、疼痛性质、疼痛持续或间断时间,设计疼痛筛查流程,制订标准化健康教育及心理、药物、饮食等护理方案。利用VAS评估患者疼痛程度,将评估数据进行记录、整理、存档等。(3)疼痛管理:以无痛身心(无痛睡眠、无痛休息、无痛活动和100%的疼痛筛查)为目标建立疼痛分级管理制度,做到卫生行政部门(药物可获得性)、患者(治疗依从性)和专业医务人员(癌痛全程管理)在癌痛护理过程中的良性互动。动态监控疼痛控制情况,以便及时调整疼痛管理措施。止痛药物管理由药剂科统一执行,优化取药流程,保障药品安全性与用药及时性。患者术后胃肠道功能紊乱可能会对疼痛产生一定影响,因此对患者术后胃肠道功能紊乱情况进行早期评估,并将评估结果告知主管医生,采取积极有效的干预措施,如改变胃肠减压方式、腹部热疗、药物治疗等。(4)健康教育:根据患者疼痛相关信息(疼痛部位、性质、程度、频次、控制满意度、服药依从性、药物不良反应等)为其实施针对性的健康教育。实施院内个体化监护,将无痛视作患者基本权利,告知患者及照护者积极配合医务人员治疗,从而达到缓解疼痛,提高舒适度的目的。(5)随访:每周随访询问患者服用止痛药物后的效果、不良反应等,如果患者止痛效果不佳,应及时向主管医生汇报,及时调整患者用药方案。
1.3观察指标 (1)疼痛评估:在患者护理前及护理后采用VAS量化主观疼痛,0分为无任何疼痛;1~3分为轻度疼痛,不影响睡眠;4~6分为中度疼痛,睡眠受到影响;7~9分为重度疼痛,因疼痛无法入眠;10分为剧烈疼痛。(2)胃肠道功能评估:在患者护理前及护理后采用胃肠道症状评定量表(GSRS)进行评估,包括腹痛、烧心、酸反流、上腹部紧缩感、恶心与呕吐、腹鸣、腹胀、嗳气、排气增多、排便减少、排便增多、稀便、硬便、排便紧迫感、排便不尽感15项,每项分为4个等级,最低0分,最高3分,总分45分,得分越高胃肠道功能紊乱越严重。(3)胃肠道功能紊乱的临床疗效:在护理后采用症状积分下降指数(SSRI)进行评估,包括治愈(SSRI≥95%)、显效(60%≤SSRI<95%)、有效(20%≤SSRI<60%)和无效(SSRI<20%),总有效率=(治愈例数+显效例数+有效例数)/总例数×100%;SSRI=(治疗前症状积分-治疗后症状积分)/治疗前症状积分×100%。
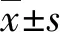
2 结 果
2.1两组护理前后VAS评分比较 两组护理前VAS评分比较,差异无统计学意义(P>0.05);两组护理后VAS评分均较护理前降低,且研究组护理后VAS评分明显低于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组护理前后VAS评分比较分)
2.2两组护理前后GSRS评分比较 两组护理前GSRS评分比较,差异无统计学意义(P>0.05);两组护理后GSRS评分均较护理前降低,且研究组护理后GSRS评分明显低于对照组,差异有统计学意义(P<0.05),见表2。

表2 两组护理前后GSRS评分比较分)
2.3两组胃肠道功能紊乱的临床疗效比较 研究组胃肠道功能紊乱干预的总有效率为96.15%,对照组为86.27%,差异有统计学意义(χ2=6.088,P<0.05),见表3。
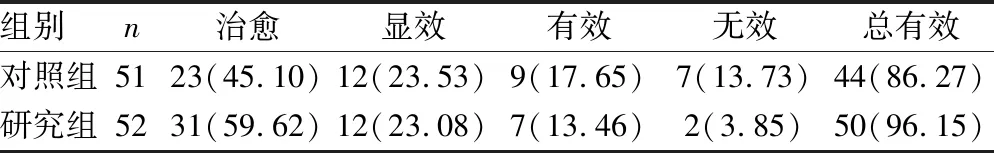
表3 两组胃肠道功能紊乱的临床疗效比较[n(%)]
3 讨 论
胃肠道功能紊乱是食管贲门癌术后常见并发症,发病机制及病理过程复杂,目前相关治疗措施较多,但效果参差不齐。既往研究显示,对于食管贲门癌术后胃肠道功能紊乱的治疗,以改变胃肠减压方式、腹部热疗、快速康复外科及中医、西医药物治疗(含中西医结合治疗)等几类相对多见[6]。常规的食管贲门癌术后护理方法依旧存在一定的局限性,如禁食时间过长,易致高代谢状态与负氮平衡,引起病变组织修复速度减缓,不利于术后康复,也会延长疼痛时间。同时临床实践发现,胃肠道减压若操作不当,易增加食管贲门癌患者因插鼻胃管引起的疼痛,增加原发性胃动力不足发生风险,术后早期下床活动率降低。
规范化癌痛护理具有较好的临床护理效果,如姜美娴等[7]研究证实,实施中药穴位贴敷联合规范化癌痛护理干预可改善癌痛患者的不良心理状态;魏旋等[8]研究发现,将规范化癌痛护理应用于晚期癌痛患者可降低患者焦虑、抑郁及VAS评分,改善患者不良情绪;唐志霞等[9]研究证实,采用规范化癌痛护理干预后的患者疼痛时按时服药率高于对照者(P<0.05)。由此可见,规范化癌痛护理干预能够有效改善患者负面情绪,提高临床诊疗及护理依从性,对改善患者生活质量,延长生存期具有重要作用。本研究结果显示,护理后,实施规范化癌痛护理的研究组VAS、GSRS评分均明显优于对照组(P<0.05)。规范化癌痛护理是以自控-科控-院控三级管理体系为主,能有效提升医院整体的癌痛护理质量[10],医务人员扎实的专业知识、良好的癌痛预防意识、较强的沟通能力和解决问题的能力能较大程度提升癌痛护理的有效性。本研究护理小组成员针对手术引起的患者胃肠道功能紊乱进行评估及针对性干预,并注重缓解患者治疗过程中的各种负性情绪,达到了综合干预的目的。其次,规范化癌痛护理根据疼痛分级实施护理干预,通过必要的药物干预可降低患者疼痛感[11-13]。根据患者疼痛部位、性质、程度、频次、控制满意度、服药依从性、药物不良反应等相关情况实施个体化监护和健康教育,可达到及时干预的目的,减少疼痛对患者胃肠道功能紊乱的影响。本研究结果显示,研究组胃肠道功能紊乱治疗的总有效率为96.15%,高于对照组的86.27%(P<0.05),提示研究组采用的规范化癌痛护理能明显改善患者的胃肠道功能紊乱,对提高患者生活质量具有一定作用。
综上所述,规范化癌痛护理的合理应用对减轻食管贲门癌患者的疼痛、改善其胃肠道功能紊乱具有一定作用,值得临床推广使用。

