精子形态学分析结合精液常规参数在男性不育症诊断中的应用
罗满亮 谢荣章 林律初 梁慧宇 温韶强
精子形态被认为是男性生育能力评价的重要指标,其也是受孕的重要参数之一[1]。有资料显示[2],正常形态精子的百分比和受孕成功与否有着密切的关系。如果正常形态精子的百分比<60%,生育能力就会受到严重影响。精子形态在精子动力学分析、精子成熟度、DNA 损伤等各类功能性试验中发挥重要的作用。最近研究发现[3],解脲支原体感染和一些睾丸感染性疾病会严重影响精子的质量,造成精子畸形,因而精液质量评价对于不孕不育诊疗具有重要的意义。本研究采集2020 年6 月~2022 年1 月期间来云浮市人民医院送检的20~45 周岁男性不孕症患者精液标本进行分析,探讨精子形态学分析结合精液常规参数在男性不育症诊断中的应用价值,现报告如下。
1 资料与方法
1.1 一般资料 选取2020 年6 月~2022 年1 月期间来云浮市人民医院治疗的男性不育症患者80 例作为观察组,年龄25~45 岁,平均年龄(27.46±6.17)岁;不育症时间2~6 年,平均不育症时间(3.25±1.28)年;精液体积2.10~2.58 ml,平均精液体积(2.33±0.18)ml;根据精子状态分为少精症组(精子浓度<15×106/ml,15 例)、弱精症组(精子存活率<40%或前向运动精子的百分比<32%,但是精子浓度正常,35 例)、白细胞精子症组(精液白细胞计数≥1×106/ml,30 例)。纳入标准:①已婚;②婚后同居时间>1 年,并且夫妻性生活正常;③性生活过程中,未采取避孕措施;④既往无家族遗传史、无生育系统外伤史;⑤体检未见睾丸、附睾、输精管等生育系统异常。排除标准:①重要脏器功能障碍者;②各类遗传性疾病者;③女性不宜因素;④各类血液系统疾病、免疫系统疾病者。同时选取本院健康体检男性100 例作为对照组,年龄24~46 岁,平均年龄(27.08±6.36)岁。观察组和对照组的年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 样本采集 所有研究对象均禁欲2~7 d,采用手淫的方式取出全部精液样本,收集在干燥无毒的容器内,放置在37℃恒温水浴箱中,等到完全液化后进行检测。
1.2.2 仪器与试剂 仪器:BX53 普通光学显微镜(日本OLYMPUS 公司)、移液器(德国Eppendorf 公司)、CU-600 恒温水浴箱(上海齐欣科学仪器有限公司)、计算机辅助精液分析系统(西班牙Microptic 公司)。试剂:精细形态学快速染色液(珠海贝索生物技术有限公司)、Sper-mGrad 梯度液(瑞典Vitrolife 公司)、Sper-mRinse 洗精液(瑞典Vitrolife 公司)、体外受精培养液(瑞典Vitrolife 公司)。
1.2.3 操作方法
1.2.3.1 手工精子形态学分析 首先通过仪器对精液标本进行常规性的自动化分析,涂片后采用Diff-Quick法染色,每一份标本涂片染色2 张,进行形态学计数,最终获取平均值。
1.2.3.2 精液常规检测 通过系统分析精液常规参数,主要包括精液量、精子浓度、精子的总数、前向运动精子百分比、精子总活力、活动精子浓度等。正常范围:精子浓度≥15×106/ml、精子总数≥39×106,前向运动精子百分比+精子总活力≥40%,前向运动精子百分比≥32%。
1.2.3.3 精子形态分析 染色后通过光学显微镜随机观察200 条精子,对精子形态进行分析,计算精子正常形态率,精子正常形态率≥4%为正常。
1.2.3.4 精子DNA 完整百分比检测 通过精子染色质扩散法对研究对象的精子核DNA 完整性进行检测。首先对精子悬液浓度进行调整,保持在(5.0~10.0)×106/ml,将其和低熔点琼脂糖混合,平铺在载玻片上,载玻片采用1%琼脂糖预包被。再经过酸、裂解液处理,完成核蛋白去除,通过瑞士染色,对精子DNA完整百分比观察。完整DNA 评价标准:DNA 在精子核附着,向外扩散呈现出特征性晕环,染色质的结构相对松散。已经损伤的精子不会产生或者是形成晕环较小,晕环的直径大于等于精子头部直径,其可以评价成为完整的DNA。通过低倍显微镜随机观察400 个精子,对精子DNA 完整百分比检测结果进行分析。
1.4 观察指标及判定标准 比较观察组和对照组的精液检测结果,观察组各小组的精液检测结果。检测结果主要包括精子浓度、正常形态精子百分比、精子存活率、前向运动精子百分比、精子DNA 完整百分比。
1.5 统计学方法 采用SPSS23.0 统计学软件对数据进行处理。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 观察组和对照组的精液检测结果比较 观察组精子浓度、精子存活率、前向运动精子百分比、正常形态精子百分比、精子DNA 完整百分比均低于对照组,差异均有统计学意义(P<0.05)。见表1。
表1 观察组和对照组的精液检测结果比较()
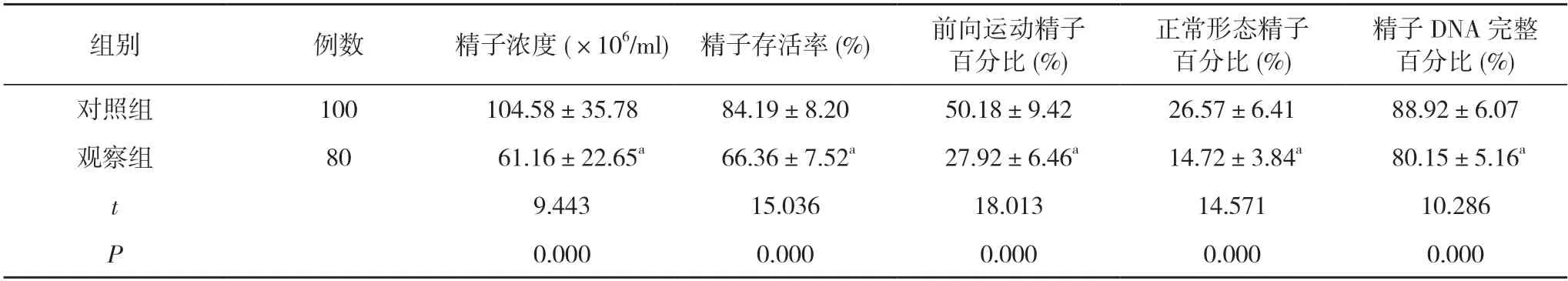
表1 观察组和对照组的精液检测结果比较()
注:与对照组比较,aP<0.05
2.2 观察组各小组的精液检测结果比较 少精症组精子浓度均低于弱精症组、白细胞精子症组,弱精症组精子浓度低于白细胞精子症组,弱精症组精子存活率低于少精症组、白细胞精子症组,白细胞精子症组前向运动精子百分比高于少精症组、弱精症组,白细胞精子症组正常形态精子百分比低于少精症组、弱精症组,弱精症组正常形态精子百分比低于少精症组,差异均有统计学意义(P<0.05);三组精子浓度、精子存活率、前向运动精子百分比、正常形态精子百分比比较,差异均有统计学意义(P<0.05);三组精子DNA 完整百分比比较差异无统计学意义(P>0.05)。见表2。
表2 观察组各小组的精液检测结果比较()
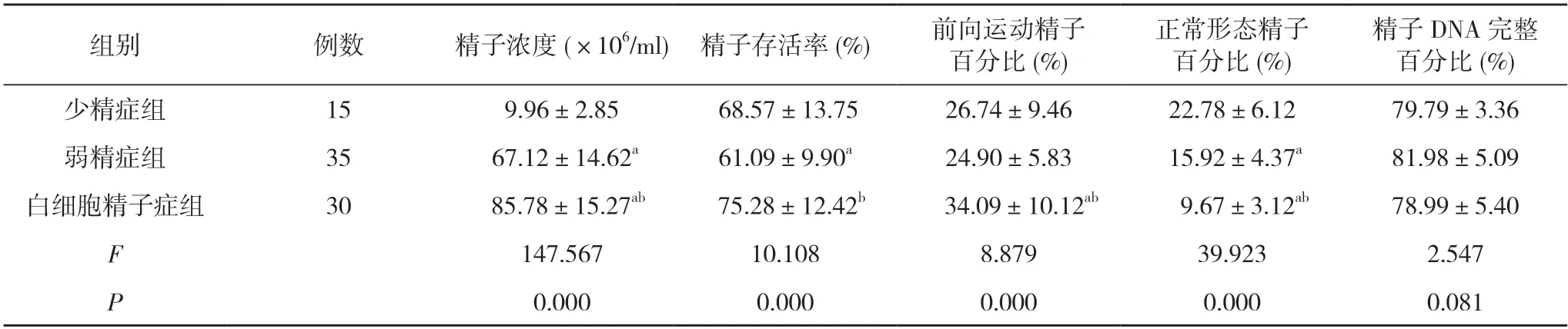
表2 观察组各小组的精液检测结果比较()
注:与少精症组比较,aP<0.05;与弱精症组比较,bP<0.05
3 讨论
近年来随着人们生活压力增大和生活饮食习惯的变化,不孕不育的发生率呈现明显升高的趋势[4]。不孕不育发生率中,男性所占比例近60%,精液检查对于男性不育症原因的诊断具有重要意义[5]。精子形态分析和精子动力学特征有一定的相关性,二者联合检查可以对男性的生育能力进行更好的评估[6]。同时男性不育症会对家庭和社会和谐造成严重的影响,精液质量和不育症有密切关系,对其进行评估可指导不育症临床诊疗,对提高患者生活质量具有重要价值[7]。
精子DNA 作为人类遗传信息的重要载体,其从染色体结构开始,保证了基因完整的遗传给下一代,为受精过程的完成和胚胎的正常发育奠定了重要基础[8-10]。有资料显示[11-13],如果精子DNA 损伤,会对生殖结局造成不良影响。有资料证实[14-16],精子DNA 如果发生损伤,会降低胚胎中谷氨酰胺水平,升高丙酮酸,对于胚胎正常代谢造成不良影响,进而出现生殖结局的异常现象[17-19]。近年来研究发现,不同年龄、种族、职业、环境、生活习惯及病毒感染等都可能成为影响精子质量的因素[20]。
目前,云浮地区并未系统全面地开展精子形态学分析项目检测,如果只参考精液常规参数,过于单一,且精液常规参数受影响的因素较多,不能为临床诊断与治疗男性不育症提供更多准确的信息和依据。如果在现有基础上发展精子形态学分析项目,将会对男性不育症的诊断与治疗提供更多的指导与帮助。本研究选取2020 年6 月~2022 年1 月期间来云浮市人民医院男性不育症患者80 例作为观察组,根据精子状态分为少精症组(15 例)、弱精症组(35 例)、白细胞精子症组(30 例);同时选取本院健康体检男性100 例作为对照组。结果表明,观察组精子浓度、精子存活率、前向运动精子百分比、正常形态精子百分比、精子DNA 完整百分比均低于对照组,差异均有统计学意义(P<0.05);提示不孕症患者随着精子DNA 完整百分比的降低,其正常存活率、浓度和前向运动均受到了不同程度的影响,减少了正常精子水平,进而诱发不育症的发生。另外,少精症组精子浓度均低于弱精症组、白细胞精子症组,弱精症组精子浓度低于白细胞精子症组,弱精症组精子存活率低于少精症组、白细胞精子症组,白细胞精子症组前向运动精子百分比高于少精症组、弱精症组,白细胞精子症组正常形态精子百分比低于少精症组、弱精症组,弱精症组正常形态精子百分比低于少精症组,差异均有统计学意义(P<0.05);三组精子浓度、精子存活率、前向运动精子百分比、正常形态精子百分比比较,差异均有统计学意义(P<0.05)。提示不同类型的精子异常状态是导致不育的直接原因,但是三组精子DNA 完整百分比比较差异无统计学意义(P>0.05),提示可能与三组不育症患者病例数过少有关,有待于进一步扩大样本量进行研究。
综上所述,男性不育症患者精子浓度、精子存活率、前向运动精子百分比、正常形态精子百分比均明显降低,为临床诊疗提供了可靠的理论依据。

