AO11-C2型肱骨解剖颈骨折手术治疗策略
王明辉,王秀会,蔡攀,陈诚,吴佳俊,张琳袁
(上海市浦东新区周浦医院骨科,上海健康医学院附属周浦医院,上海 201318)
肱骨近端骨折是老年常见骨折[1-5],肱骨解剖颈骨折相对比较少见,一旦发生骨折会部分或全部影响肱骨头血运,造成缺血坏死,治疗风险加大。解剖颈骨折按AO分型,分为C1、C2、C3型,C1型为轻度移位,C2型为明显移位,C3型为骨折伴脱位。C2型骨折移位明显,有手术指征,内固定选择方式也有争议,处理不当有较高的并发症(肱骨头内翻、螺钉切割、内固定松动)[6-7],对患者术后功能有较大影响。解剖颈骨折病例相对较少,本组收集了2009年12月至2019年12月上海市浦东新区周浦医院采用解剖型钢板内固定和髓内钉内固定术+结构性植骨术治疗的53例C2型肱骨解剖颈骨折患者资料,对其进行回顾性比较分析,为精准化治疗C2型肱骨解剖颈骨折提供参考,现报告如下。
1 资料与方法
1.1 一般资料 回顾性分析2009年12月至2019年12月期间在我院行手术治疗的C2型肱骨解剖颈骨折患者资料,排除标准为:(1)术前就有肩袖严重损伤或伴有重要的神经及血管损伤;(2)术前存在肩关节骨关节炎;(3)陈旧性肱骨近端骨折;(4)因严重内科疾病不适合外科手术、对功能要求不高患者。共53例患者纳入本研究,年龄42~86岁,平均(67.5±2.5)岁;;男23例,女30例;C2.2型21例,C2.2型19例,C2.3型13例;25例采用三角肌胸大肌入路切开复位肱骨近端锁定解剖型钢板内固定+结构性植骨术,其中C2.1型12例,C2.2型8例,C2.3型5例,异体腓骨支撑植骨2例,自体髂骨10例,异体髂骨6例;28例行肩关节前外侧入路切开复位肱骨近端髓内钉内固定术,其中C2.1型11例,C2.2型8例,C2.3型9例,人工骨7例。两组患者基线资料比较,差异无统计学意义(P>0.05),具有可比性。

表1 两组患者的一般资料比较
1.2 手术方法 锁定钢板固定+结构性植骨组手术操作:麻醉方式均选择全麻,仰卧沙滩椅位,常规消毒铺巾,取三角肌胸大肌间隙入路,切口约12 cm,先显露大小结节并用缝线作牵引即可显露肱骨头,纠正肱骨头内外翻畸形后,骨缺损可行异体髂骨或腓骨植入,再复位大小结节骨折块,于肱骨近端外侧面放置解剖型钢板后螺钉固定,锁定钉勿穿出关节面,C型臂X线机正侧位透视证实解剖颈及大小结节复位及内固定良好,加强冈上、冈下肌腱缝合,冲洗伤口,放置负压引流后缝合伤口。
髓内钉组手术操作过程:全麻,患者取沙滩椅体位,患肢悬空,预先移动C型臂X线机透视,确定无床旁金属物遮挡,常规消毒铺巾。取肩峰前外侧纵行切口,切口长度5~7 cm,劈开三角肌前中交界处进入。先行肱骨头和肱骨干复位,透视下肱骨头最高点为进针点,开口后更换导针,扩髓后插入髓内钉,主钉在肱骨头最高点下2 mm左右,并行移动X线机透视进一步证实主钉位置,若有明显骨质疏松且大结节处明显缺损,于大结节内侧植入人工骨恢复大结节厚度,复位大小结节后近端选择2~4枚锁定型螺钉固定,远端选择2枚螺钉固定,若大结节粉碎骨折可辅助锚钉加强固定,生理盐水冲洗伤口,逐层缝合。
1.3 围术期处理 术前30 min静点头孢呋辛预防感染治疗,患肢行三角巾悬吊固定,早期被动外旋及外展行肩关节功能锻炼,6~8周后肩关节行主动运动训练,术后8~10周根据骨性愈合情况,肩关节逐步开始抗阻力主动活动锻炼。
1.4 观察指标 评估锁定钢板与髓内钉治疗C2型肱骨近端解剖颈骨折后各项围手术期指标(术中出血及手术时间),术后随访时,复查X线片以了解骨折愈合情况及颈干角变化,观察相关并发症发生情况。末次随访时肩关节功能采用Constant-Murley评分。Constant-Murley评分从疼痛、日常社会活动、关节活动度、肌力四个方面进行评估,满分为100分,分数越高,表明肩关节功能越好。髓内钉或钢板治疗均于术后4 d出院,故住院时间天数未纳入观察指标。
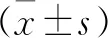
2 结 果
所有患者均获随访,随访时间10~16个月,平均(12.2±2.1)个月。钢板组与髓内钉组的平均手术时间分别为(93.3±11.2)min与(85.9±10.3)min,两组间差异无统计学意义(P>0.05);切口平均长度分别为(12.2±1.6)cm与(7.8±1.2)cm,两组间差异有统计学意义(P<0.05)。术后钢板组与髓内钉组患者的初次颈干角分别为(134.5±6.8)°与(135.4±5.9)°,末次颈干角分别为(132.3±5.1)°与(133.5±6.2)°,两组间差异无统计学意义(P>0.05);钢板组与髓内钉组患者的上举活动度分别为(133.9±10.4)°与(132.6±11.2)°,差异无统计学意义(P>0.05);肩关节评分钢板组为(78.8±4.1)分,髓内钉组为(76.9±6.6)分(P>0.05),差异无统计学意义(P>0.05)。
术后并发症方面,钢板组:肱骨头内翻畸形愈合伴螺钉切割且肱骨头无菌性坏死2例,肩峰撞击综合征3例(大结节术后再移位1例,钢板位置过高2例),均为C2.3型骨折。髓内钉组并发症:肩峰撞击3例(主钉钉尾超出肱骨头5 mm 1例,大结节移位2例),均为C2.1型骨折。钢板组并发症发生率为20%,髓内钉组为10.7%,差异有统计学意义(P<0.05)。

表2 两组患者术后随访的资料比较
典型病例为一86岁女性患者,因“不慎摔伤导致右肩疼痛伴活动受限2 h”主诉入院,门诊X线及CT检查诊断为右肱骨近端骨折AO分型11-C2.2型,入院后完善术前准备,于第2天在全麻下采用胸大肌三角肌间隙入路,暴露骨折端,复位骨折端后先行异体腓骨支撑植骨,再行锁定钢板内固定,术后第2天复查X线片及CT提示复位及内固定位置良好。手术前后影像学资料见图1~3。
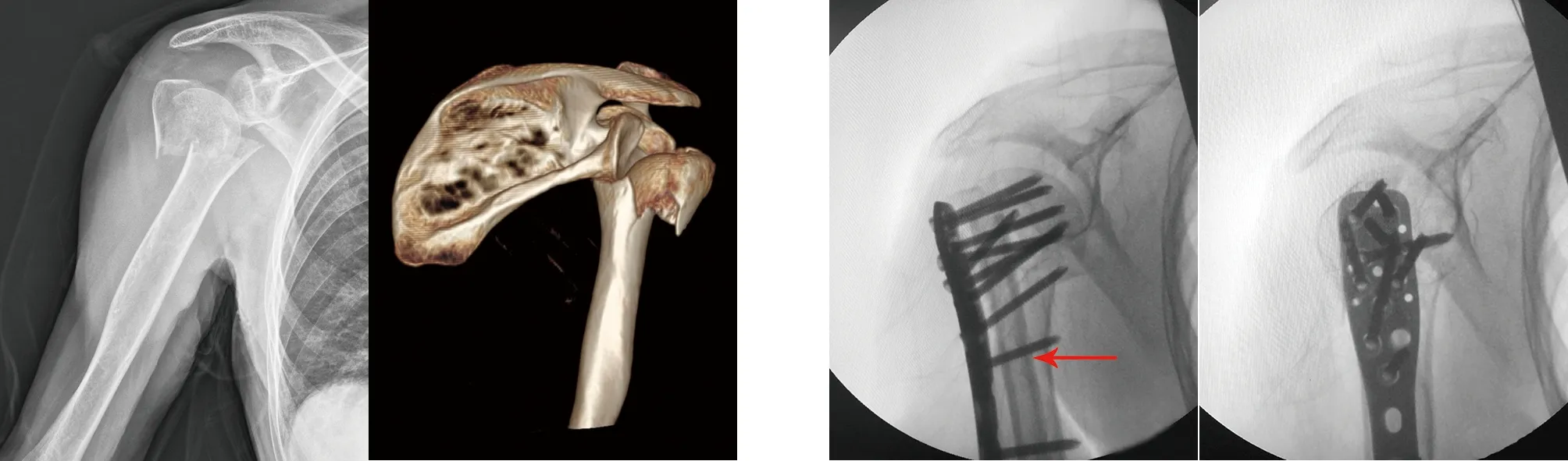
图1 术前X线片及三维CT示右肱骨近端骨折,骨折线涉及解剖颈,肱骨头内翻畸形 图2 术中X线片示右肱骨近端骨折解剖复位,异体腓骨支撑良好,钢板及螺钉位置良好

图3 术后2 d X线片及CT三维重建示右肱骨近端骨折解剖复位,钢板及螺钉位置良好
典型病例二为56岁女性患者,因“不慎滑倒外伤导致右肩疼痛伴活动受限3h”主诉入院,门诊X线及CT检查诊断为右肱骨近端骨折 AO分型11-C2.1型,入院后完善术前准备,于入院后第2天在全麻下采用右肩峰前外侧纵行切口,暴露骨折端,复位骨折端后行肱骨近端交锁髓内钉固定,肱骨大结节缺损处行人工骨植骨,恢复大结节解剖位置,术后第2天X线片及CT示复位及内固定位置良好。术后2个月随访显示骨折复位及内固定良好,1年后上举外旋及内收内旋功能恢复满意。手术前后影像学资料见图4~7。
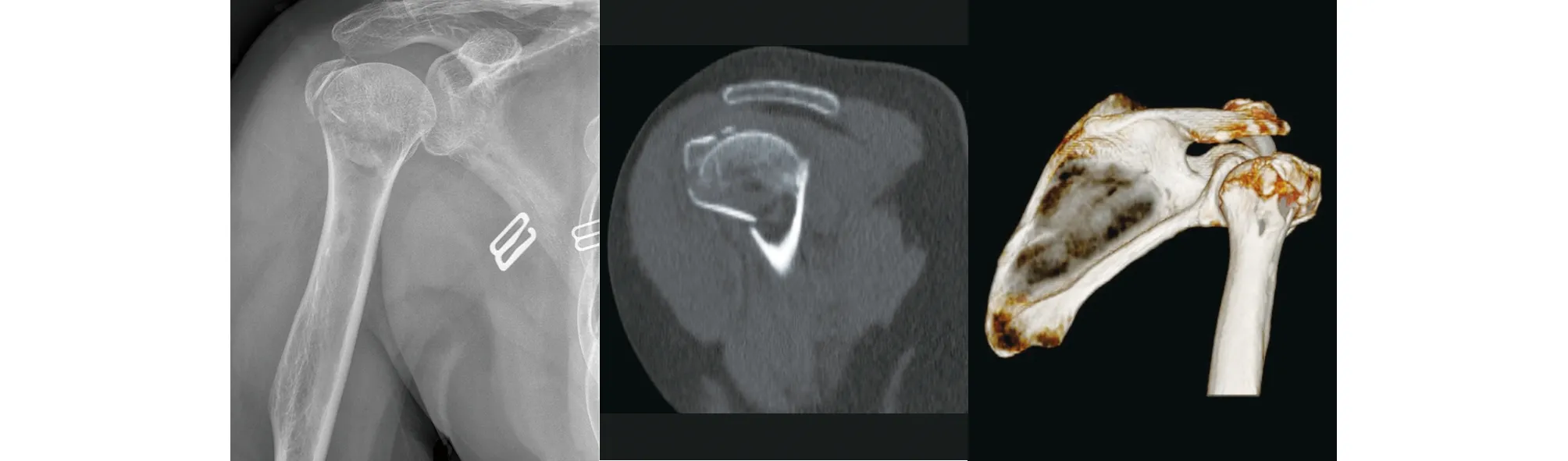
图4 术前影像学资料示右肱骨近端骨折,肱骨头外翻移位,骨折线涉及解剖颈,大结节粉碎且明显移位
3 讨 论
解剖颈骨折病例相对较少,本院10年来共完成肱骨近端骨折手术患者526例,其中53例为C2型骨折,约占10%。本组病例均选择内固定,内固定方式是髓内钉或锁定钢板,通过随访及资料收集,对两组进行回顾性比较分析,虽然优良率无明显统计学差异,但其并发症比较差异有统计学意义。且钢板组发生肱骨头坏死2例,功能较差,而髓内钉组未发生肱骨头坏死,并发症严重程度相对钢板较轻,同时钢板并发症患者均集中在内翻型C2.3型,而髓内钉并发症主要集中在外翻型C2.1型。解剖颈骨折无论复位还是内固定对术者要求较高,本文将对钢板及髓内钉手术技巧及并发症进行分析,为临床工作中内固定选择提供思路。

图5 术中移动X线机透视显示大结节下方植入人工骨,大结节解剖位置恢复,肱骨近端内侧距及髓内钉位置良好 图6 术后2 d X线片示右肱骨近端骨折复位,髓内钉位置内固定良好 图7 术后2个月X线片示骨折愈合及内固定良好
锁定钢板手术技巧及内固定并发症分析:目前肱骨近端骨折内固定方式主流仍是锁定钢板,其适应证包括肱骨近端的二、三、四部分骨折[2-4]。Wu等[5]总结514例患者采用锁定钢板固定,翻修率为13.8%,术后内翻16.3%,肱骨头坏死10.8%,并发症仍较高。对于肱骨近端骨折,为避免各种并发症,大结节解剖复位、恢复颈干角和肱骨距稳定仍是手术关键[6]。对于C2型肱骨解剖颈骨折患者,肱骨头位置常处于内翻或外翻畸形,有时伴有旋转。在复位前,首先需根据患者的受伤机制、入院X线片及CT三维重建,明确骨折具体分型,从而指导术中复位。AO对C2型分型的特点,主要依据损伤机制及肱骨头受伤后的解剖位置而定。C2.1肱骨头处于外翻位,而C2.2及C2.3肱骨头处于内翻位,故对于C2.1型,术中先撬拨复位肱骨头恢复颈干角,纠正外翻,若术前就伴有明显骨质疏松,会出现较大骨缺损,可选择异体腓骨或自体髂骨结构性植骨支撑肱骨头[7],植骨支撑位置主要在肱骨头下外上方位置,通过结构性植骨维持颈干角复位,大小结节通过缝线牵拉可立即达到满意复位。若大结节还是复位困难,肱骨头与干存在旋转移位可能,需暴露肱骨头内下缘,根据外翻型骨折损伤机制特点,其内侧缘为张应力,一般不会发生粉碎骨折,良好显露即可以达到解剖复位,恢复内侧距。在螺钉固定方面,解剖颈骨折对螺钉长度要求更高,否则难以达到坚强固定,螺钉长度必须到软骨下方方可达到有效固定。C2.2型及C2.3型肱骨头处于内翻位,肱骨头复位方向刚好相反。在钢板治疗组中并发症均为C2.3型骨折患者,2例术后出现螺钉切出伴肱骨头无菌性坏死。Gregory等[8]认为肱骨头坏死发生与肱骨头内翻、不稳定内侧距、结节复位不良相关。本组2例术后肱骨头仍内翻位导致内侧距为阴性支撑,3年后均发生肱骨头坏死,功能较差,故良好复位仍是手术关键,特别是对于内翻的C2.2型及C2.3型,因内侧铰链丧失后血供破坏严重,若仍复位不良,手术失败率极高。对于内翻型解剖颈骨折复位后建议自体髂骨植骨,植骨块集中放置在肱骨头内下方,防止肱骨头内翻同时促进骨折愈合。
髓内钉手术技巧及内固定并发症分析:随着髓内钉技术不断改进,越来越多应用到复杂肱骨近端骨折[9-12]。Martin Kloub[13]对137例肱骨近端三、四部分骨折患者行髓内钉治疗,平均随访57个月,85例三部分骨折,38例四部分骨折和14例骨折脱位,长期随访证实髓内钉适合复杂肱骨近端骨折,复位质量与功能和肱骨头坏死相关,对于解剖颈骨折,肱骨头大多伴有旋转及翻转移位,闭合复位较为困难,建议切开复位,恢复肱骨头解剖位置。髓内钉系中心性固定,相对钢板髓内钉在力学上强度更高,尤其适合C2.2型及C2.3型内翻型肱骨解剖颈骨折,特别是C2.3型内翻型,该类型有时伴有内侧缘粉碎,而髓内钉无需内侧缘解剖复位,只要恢复颈干角即可,骨折端剥离较少,骨折端血供破坏更少,有利于骨折愈合。对于C2.1型骨折,复位方式仍是纠正外翻,恢复内侧距,髓内钉中心性固定,无需结构性植骨支撑,但对于老年骨质疏松患者,其大结节外侧壁较薄且骨缺损明显,需人工骨填充恢复大结节外形,必要时植入铆钉加强对大结节缝合。本研究髓内钉组并发症主要为肩峰撞击综合征,共有3例(主钉尾端超出软骨面约4 mm 1例,大结节术后再移位2例),主钉尾端位置偏高主要原因为C型臂X线机透视未与肱骨头垂直,在刚开展髓内钉时,未注意C型臂机摆放角度,从而导致主钉尾端偏高,术中注意透视角度后一般可以避免。大结节骨折再移位可能与肱骨头复位不良或螺钉发生切割或固定强度不够有关,分析如下:(1)C2.1型常伴有大结节粉碎、肱骨头外翻,而通过锁定螺钉固定大结节很难达到坚强固定,若骨量较差或皮质菲薄,容易发生大结节再移位;(2)髓内钉插入过程中因下方无支撑也容易导致已复位肱骨头重新外翻移位;(3)进针点选择太靠肱骨头外侧,在插钉过程中容易发生肱骨头外侧缘劈裂而失去髓内钉稳定性;(4)对于C2.1型髓内钉固定可辅助克氏针将肱骨头固定在关节盂上,维持肱骨头复位,同时加强大结节缝合;(5)对于大结节严重粉碎或者预计肱骨进针点可能会劈裂,建议使用锁定钢板固定。
总之,对于C2型解剖颈骨折,术前需明确损伤机制和骨折类型,指导解剖颈骨折复位及固定,钢板和髓内钉都适合肱骨解剖颈骨折固定。大结节解剖复位、恢复颈干角和肱骨距稳定仍是手术关键。钢板联合异体腓骨或髂骨支撑适合C2.1型患者,而C2.3型优先考虑髓内钉固定。

