骨水泥型股骨柄假体类型对股骨骨质应力遮挡的影响
齐稚寒,常兆华,叶萍
(上海理工大学 健康科学与工程学院,上海 200093)
引言
全髋关节置换术(total hip arthroplasty,THR)治疗骨关节炎的术后10年存活率超过93%[1],近50%的患者将在25年内接受翻修手术[2]。骨重塑由机械刺激控制[3],将金属假体植入股骨会改变骨组织中的应力和应变状态,导致骨密度因为“应力遮挡”而降低。骨密度的变化会降低植入物的稳定性,进而增加无菌性松动的风险[4],也会使骨强度降低,导致假体周围骨折的风险增加。以往研究[5-6]表明,全髋关节置换术60%的翻修与之相关。
在北美地区,接受全髋关节置换术的70岁以下患者中,98%以上会使用生物型柄。而70岁以上的高龄患者,骨水泥型股骨股柄使用比重越来越大,在90岁以上老年患者中,骨水泥型股骨股柄的使用率达到了32.7%[7]。目前,国内所使用的股骨柄产品主要是进口美国产品[8],因此,多使用生物型股骨柄,骨水泥型使用相对较少。
许多骨水泥股骨柄具有卓越的长期存活率[9],与生物型假体相当[10],同时,许多临床结果也表明二者各有优势,如使用生物型假体的患者远期假体生存率高[7],而使用骨水泥型股骨柄的患者在围手术期的骨折风险明显降低[11-12]。
根据骨水泥柄设计理念差异,可将其产品分为锥形滑移理论的力封闭型、复合梁理论的形状封闭型、复合梁理论的自定心压合固定型以及解剖型柄四类[13]。国内外优秀的股骨柄产品有很多,许多产品的长期临床表现良好,但鲜有关于不同设计理念下股骨柄产品对于患者的使用优势的研究报道。面对不同患者,医生如何选择假体类型,仍然无特定结论。亚洲人髓腔较窄,股骨结构与欧美人有一定差异[14],而解剖数据是股骨柄设计时的关键参数。因此,国外产品与国内患者股骨尺寸及形状的适配性较差,股骨柄的国产化是国内设计者的研究重点。
1 材料与方法
1.1 股骨及假体模型建立
基于骨组织和周围软组织之间的密度对比,CT数据可以提供精确的骨几何结构模型[15-17],根据一名男性志愿者(身高178 cm,体重83 kg)的CT数据,设定HU在226~662区间为松质骨,662~max区间为皮质骨,在Mimics(Materialise公司,比利时)中通过此阈值和手动分割分离并提取股骨模型。进行表面优化后,使用STL格式,将股骨三维几何模型输出到Geomagic Studio(Geomagic公司,美国),进行模型优化并创建实体,由于假体主要影响股骨近端的载荷状态,本实验仅保留近端股骨见图1。
股骨柄和股骨的匹配原则为:股骨小转子附近皮质骨同股骨柄内侧近端的形状匹配;股骨髓腔与股骨柄柄身的整体匹配;假体植入后,偏心距和腿长的变动范围在合理区间内[18],并保证手术后股骨前倾角处于合理范围[19]。根据股骨模型结构参数和假体设计理念分别设计锥形滑移(力封闭型)柄Force130、复合梁结构(形状封闭型)柄Shap130和复合梁结构(自定心压合固定型)柄Line130三种股骨柄模型,其中柄身设计贴合CT中髓腔形状,并取更符合亚洲人解剖数据的130°颈干角[20-21]。同时,设计最常用的柄型—锥形滑移型股骨柄[13]三种不同型号(Size0型颈干角127°和135°两种,Size00型颈干角135°一种)作为对照组,三个模型差异主要是柄身尺寸和颈干角不同。
本研究通过改变截骨量、骨水泥厚度以及匹配球头型号保证装配模型合理。使用UG11.0(SIEMENS公司, 德国)切除部分股骨模型结构,加入骨水泥模型和球头模型与股骨柄装配,根据假体植入技巧建立6个全髋关节置换术术后股骨模型(见图1,表1)。

图1 术后股骨模型Fig.1 Postoperative femoral model

表1 术后股骨模型参数Table 1 Postoperative femoral model parameters
1.2 股骨骨组织材料赋值
骨组织密度有两种表达,其中有效密度(effective density)为材料的实际密度,表观密度(apparent density)为剔除组织中流体部分后的组织密度,已经证明骨组织的表观密度与HU呈近似线性关系[22-23],根据以往文献对股骨表观密度与HU值之间关系的研究[23]:本研究中取表观密度2.0 g/cm3(有效密度等于2.0 g/cm3)为皮质骨的最硬区域,对应于HU值等于1 500;取表观密度0 g/cm3(有效密度等于1.0 g/cm3)的组织液对应于HU等于0,其中HU大于1 500部分,按表观密度等于2.0 g/cm3,HU小于0部分按等于0 g/cm3处理[24],由此确定股骨表观密度与HU值关系的函数表达式。
骨组织的材料属性与表观密度的经验公式为幂函数[25],此关系与解剖部位有关[26]。本研究中,股骨骨组织设为各向同性材料,其材料性质与表观密度呈分段函数关系[24,26]:
E=2065ρ3.09(皮质骨),v=0.3
(1)
E=1904ρ1.64(松质骨),v=0.3
(2)
式中:E为杨氏弹性模量(MPa),v为泊松比。
将股骨通过3-matic软件(Materialise公司,比利时)进行网格划分,并再次导入Mimics软件,根据骨组织的表观密度和经验公式由HU值得到骨组织材料属性[23,27-29]。将骨材料属性指定给有限元网格[27-28]。骨质疏松症患者的松质骨刚度和表观密度的关系以及各部位材料密度的组成与健康人相似,本研究拟设定骨质疏松患者松质骨密度比健康人低18%[30]。由此,得到健康人松质骨骨密度ρnormal和骨质疏松症患者松质骨骨密度ρop一组对照模型。并由式(1)、(2)算出松质骨模型和皮质骨模型的弹性模量,见图2(a)—(b)。

图2 股骨模型赋值材料属性Fig.2 Assign material properties to femur model
1.3 有限元分析
将已划分网格并材料赋值后的股骨、骨水泥和植入物装配模型以x. t 格式导入Abaqus2020(Simulia公司,美国),并赋予股骨模型中其余三种材料为:骨水泥(PMMA)弹性模量4 800 MPa,泊松比0.3;股骨柄(CoCrMo),弹性模量220 GPa,泊松比0.3。所有模型的网格单元类型均为四面体网格划分,采用线性单元。各结构相应属性见表2。

表2 有限元模型各结构属性Table 2 The attribute of finite element model
由于股骨表面只有股骨头被替换,本研究仅考虑髋关节接触力来评估完整状态和植入状态之间的差异,边界条件为股骨远端固定(见图3)。对于完整股骨和植入假体后股骨模型,骨水泥与股骨在假体植入初期连接相对牢固,因此,设定各接触面为绑定接触。模拟力分别作用于股骨头和球头、球心位置,不同型号股骨柄由于形状、尺寸和植入位置的不同,球头、球心位置存在差异,但偏心距、腿长差异小于3 mm。模拟状态为站立,方向根据CT图像中全身骨骼位置取竖直向下,模拟力大小根据国际标准化组织确定的正常人行走时髋关节标准载荷的定义取3 000 N[31]。股骨柄表面粗糙度对假体-骨水泥界面摩擦系数影响有限,本研究统一取摩擦系数为0.25[32]。

图3 载荷和边界条件Fig.3 Loads and boundary conditions
本研究主要分析von Mises应力σvM以及最大主应变εmp:
(3)
εmp=max(ε1,|ε3|)
(4)
将皮质骨模型根据临床中Gruen区域[33]分为七份,每个区域均分九段并取8个网格。由此,皮质骨模型由内侧近端到内侧远端,再由外侧远端到外侧近端确定56个网格,见图4。
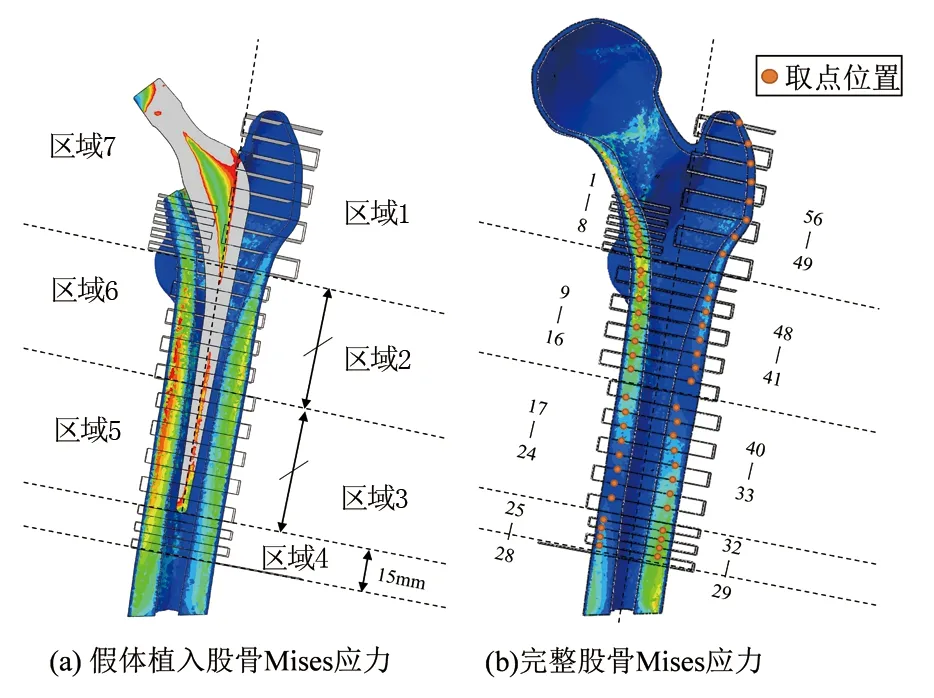
图4 皮质骨分区和取点Fig.4 Cortical bone zoning and sampling point
实验中股骨各处弹性模量不同,六个装配体原始股骨模型相同,因此,采用同侧、同纵坐标取数值较大点的取点方式,进行不同股骨柄模型间的横向对比。正常骨模型和骨质疏松模型仅松质骨材料属性不同,提取相同网格数据进行对比。
定义每个Gruen区域8个网格的数据平均值减去相同区域完整股骨的数据平均值,应力遮挡的情况由式(5)、(6)表示:
(5)
(6)
式中,ε完整股骨为最大主应变,σ植入物为von Mises应力,i=1至7代表七个Gruen区域。
2 结果
2.1 骨质疏松症对假体植入前后生物力学的影响
模拟骨质疏松症状态而设置的单纯松质骨骨质的降低对皮质骨上von Mises应力和最大主应变的影响见图5,模型中皮质骨上最大变化多出现在近端Gruen1和Gruen7区域 ,仅Force127出现在Gruen6区域,而且与其他模型相比,Force127模型的von Mises应力在Gruen6和Gruen5区域出现变化范围的较大。
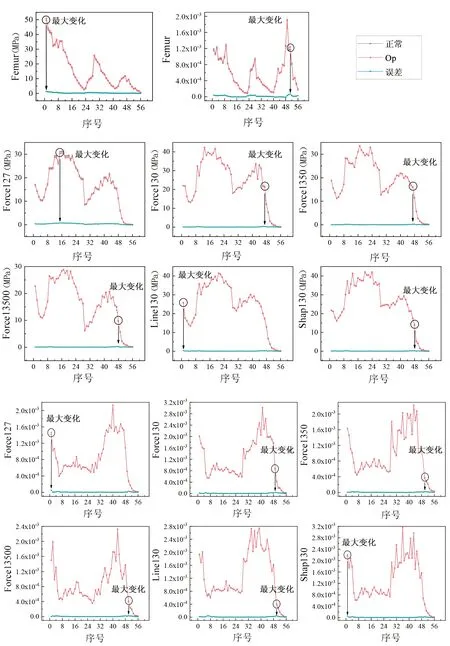
图5 骨质疏松症对皮质骨生物力学影响Fig.5 Effect of osteoporosis on biomechanics of cortical bone
按百分比变化率分析,完整股骨皮质骨上的von Mises应力和最大主应变在网格24(Gruen5)处和网格23(Gruen5)处变化率最大,分别为12.772%和28.848%;而假体植入后的皮质骨最大处全部出现在Gruen1区域。其中,Force127、Force130和Line130在网格56分别有21.529%、25.029%和27.190%的变化,尤其Force130在Gruen1区域有5个网格变化率大于10%。模型中最大主应变变化率最大也出现在近端外侧,其中Force130和Line130在Gruen1区域有4个网格变化率大于10%。
2.2 植入不同假体对正常骨质股骨的影响
正常和骨质疏松症两种骨质的松质骨对皮质骨上的von Mises应力和最大主应变数值的影响很小,取正常骨质模型数据进行分析。表3中数据为正常骨质模型中皮质骨和股骨柄上von Mises应力的最大值。

表3 正常骨质状态皮质骨von Mises应力最大值Table 3 Maximum von-Mises stress of cortical bone in normal bone state
由图6可知,六个假体植入模型中,皮质骨上的von Mises应力分布趋势相似。其中 Line130和Shap130模型应力较为平稳,在应力集中的Gruen6和Gruen5区域有30~40 MPa,在Gruen3和Gruen2区域有20~30 MPa;Force130应力大小与Line130和Shap130相近,但波动更大;Force127和Force13500应力大小接近,在Gruen6和Gruen5区域有20~30 MPa,在Gruen3和Gruen2区域有10~20 MPa;Force1350比Force127和Force13500应力更大,整体小于5 MPa。

图6 von Mises应力和最大主应变变化趋势Fig.6 Variation trend of von-Mises stress and maximum principal strain
最大主应变在Gruen6、Gruen5和Gruen4内侧分布平稳,其中, Force130、Line130和Shap130曲线分布在7.5×10-4~1.0×10-3,Force127、Force1350和Force13500曲线分布在5.0×10-4~7.5×10-4;在Gruen4外侧、Gruen3和Gruen2最大主应变波动较大,Line130和Shap130在该区域应变曲线分布在2.0×10-3~3.0×10-3;Force127和Force13500在该区域应变曲线分布在5.0×10-4~2.0×10-3,且两个模型在Gruen4外侧和Gruen3区域波动相对较小;Force130和Force1350在该区域应变曲线分布于中间位置,其中,Force130曲线波动最大,Force1350与Line130相似,曲线平稳。
2.3 植入不同假体对正常骨质股骨造成的应力遮挡
应力遮挡情况主要出现在近端的Gruen1、Gruen4和Gruen7区域。由式(5)量化假体植入后皮质骨上应力遮挡情况见图7,其中Gruen4区域内外侧数据相差较大,故单独分析。在皮质骨的Gruen7区域,Force130和Line130模型的von Mises应力降低55%,Shap130模型降低49%,Force127、Force1350和Force13500模型分别降低64%、62%和61%,六个模型都存在von Mises应力降低的情况,但最大主应变仅在Force1350、Force13500和Force127三个模型中出现降低的情况,其中Force127模型降低19%,Force1350和Force13500分别降低5%和1%。

图7 七个Gruen区域的应力遮挡情况Fig.7 Stress shielding effect in seven Gruen areas
在Gruen4区域,von Mises应力在内侧增加,外侧降低,最大主应变在外侧增加,内侧降低。其中,在Force127、Force130、Force1350和Force13500模型中出现应力遮挡现象,von Mises应力分别降低55%、12%、36%和65%,最大主应变分别降低27%、15%、25%和43%。
3 讨论
本研究对不同假体植入不同骨质患者体内后的生物力学效果进行了分析。之前研究发现,骨质疏松症会使患者股骨横截面积扩大,皮质骨的厚度减少,松质骨横截面积扩大,同时皮质骨骨强度变化不大,但松质骨骨强度明显降低,股骨强度整体下降[34]。实验中,在皮质骨模型不变的情况下,松质骨模拟骨质疏松后的强度变化对模型整体的应力应变情况影响非常有限,说明在实际临床中,通过CT图像可以有效提取出皮质骨模型表征患者的股骨强度,不论是否患有骨质疏松症。骨质疏松症带来的松质骨骨质降低对皮质骨上的von Mises应力和最大主应变影响整体很小,在除Gruen1以外的区域,相比之下只有颈长达到62 mm的Force127在所有网格上有约2%的较为明显的变化。而在Gruen1区域:颈干角为135°的两个模型变化最小;近端内侧骨质保留较多的Force127、Force130和Line130变化较大,在端点网格处有大于20%的变化;拥有颈领的Shap130虽然近端也保留了更多的骨质,但与Force130和Line130相比变化明显更小。
皮质骨上的应力遮挡现象可能出现在Gruen1、Gruen4和Gruen7区域。因为本研究中,载荷仅考虑髋关节接触力,Gruen1区的应力遮挡不可避免,但Gruen4和Gruen7区的von Mises 应力及最大主应变会受柄的设计、尺寸和植入位置的影响。Gruen7区域的情况说明颈干角为130°的三种柄近端柄身和髓腔更为贴合的设计,不仅会减少骨组织的切除量,还会降低Gruen7区域的应力遮挡现象。其中,颈领和带凹槽的压配合设计增加了近端皮质骨上的载荷,也降低了该区域的应力遮挡现象;Force1350和Force127柄相比Force13500虽然近端尺寸更大、与皮质骨配合更紧密,但应力遮挡现象并没有降低,反而更高。对于Gruen4区域:颈干角为130°的三种柄柄身和髓腔近端更贴合的设计可以减小该区域应力遮挡现象,并且Line130和Shap130模型的固定方式使得两个模型完全避免了Gruen4区域的应力遮挡;较长颈长的Force127柄和近端柄身与髓腔匹配较差的Force13500模型增大了应力遮挡程度。
有报告显示,接受锥形滑移型柄全髋关节置换术的患者中有3.3%在术后一年内发生假体周围骨折[35]。来自英格兰、威尔士和北爱尔兰的数据显示,与复合梁型柄(Charnley)相比,锥形滑移型柄(CPT,Exeter,C-Stem)假体周围骨折导致的翻修风险比更高(分别为0.46%、0.12%和0.14%)。并且同为锥形滑移型柄,有些柄(CPT)的骨折发生率更高(对比C-stem)[36],这可能和CPT柄的肩部半径小于C-stem柄有关,假体起到了楔子的作用,会在冲击下凿开股骨[35]。骨水泥型柄的不同设计和亚型具有不同特点,如与复合梁理论的假体相比,锥形滑移柄具有更高的断裂率[37-38]。本研究中,柄身近端较为宽大的size0型柄(Force1350和Force127)模型中皮质骨应力峰值较低,模型中应力集中现象不明显,而与髓腔更为贴合的Force130、Line130和Shap130柄虽然应力遮挡现象较小,但应力整体较大,应力集中现象更明显,骨折风险增加。同时近端较小的size00型号(Force13500)柄与髓腔贴合较差,应力遮挡现象明显,在Gruen4区域应力遮挡现象最为严重,容易发生骨吸收现象。
4 结论
本研究针对全髋关节置换术假体国产化和股骨柄带来的应力遮挡问题,分析了假体结构和骨质强度对手术前后股骨应力分布的影响规律。主要结论如下:
骨质疏松症会使患者的松质骨强度降低。松质骨骨质的变化对皮质骨上应力应变的影响较小。只在载荷非常小的Gruen1区域出现大于10%的应力和应变变化,股骨柄近端与皮质骨配合紧密会增加Gruen1处的变化率;股骨柄颈长较长的Force127模型在von Mises应力有相对明显的约2%的变化。
皮质骨上的应力遮挡现象出现在 Gruen1、Gruen4 和 Gruen7 区域。Gruen1 区的应力遮挡不可避免;在Gruen7区域,颈领和带凹槽的压配合可以降低应力遮挡,增加股骨柄近端尺寸可以增加假体和皮质骨的配合程度,但会增加应力遮挡;在Gruen4区域,与颈干角和近端尺寸更匹配的假体相比,颈长过长和柄身尺寸小的假体会有弯矩大、不稳定的缺点,从而导致假体与皮质骨配合不紧密,使该区域内的应力遮挡增加,而颈领和带凹槽的压配合可以有效降低该区域的应力遮挡现象。
本研究对比了von Mises应力和最大主应变的仿真结果,但未与临床上术后骨折和骨吸收导致骨量降低的结果进行对比。此外,本研究只进行了单股骨模型的研究,缺少不同股骨模型的解剖结构对比,应当进一步比较国内外假体模型,完善股骨模型建模。在后续的研究中,应当分析更多具有代表性的股骨模型,并深入分析股骨解剖结构对假体应力遮挡带来的影响。

